对位于胰头的浆液性微囊性囊腺瘤,保留幽门的胰十二指肠切除术(PPPD)与传统的胰十二指肠切除术(Whipple术)相比,其优点是完整保留了胃的储存和消化功能,有利于改善患者术后营养状况,其适应证是胰头良性或低度恶性肿瘤、胆管末端和壶腹癌以及未侵及幽门和十二指肠且不伴幽门上下组淋巴结转移的胰头癌。现就对1例发生于胰头的浆液性微囊性囊腺瘤患者实施PPPD来说明。
患者女性,39岁,在当地医院查体发现胰头部囊实性肿瘤,于2005年5月收住院。入院血常规检查正常。肝功能检查:总胆红素13.2μmol/L,AST 19U/L,ALT 14U/L。血清淀粉酶26U/L。肿瘤标志物CA19-9 7.04U/ml,CEA 0.937ng/ml,CA242 3.52U/ml,均正常范围。
腹部超声检查:胰头低回声肿物,大小4.7cm×4.5cm,浅分叶状,回声欠均,其内可见多个小的无回声区,诊断胰头囊实性肿物,考虑良性。
内镜超声:胰头4.0cm×2.4cm低回声占位,回声不均,边界不清,病变周围胰腺组织密度不均,与门静脉分界清楚,诊断胰头低回声占位。
腹部CT(图1):胰头见一软组织肿物,约4.2cm×4.5cm,分叶状,边缘模糊,呈不均匀强化,贴邻肠系膜上静脉,胰腺周围脂肪间隙内见条索影,诊断胰头囊实性肿物。
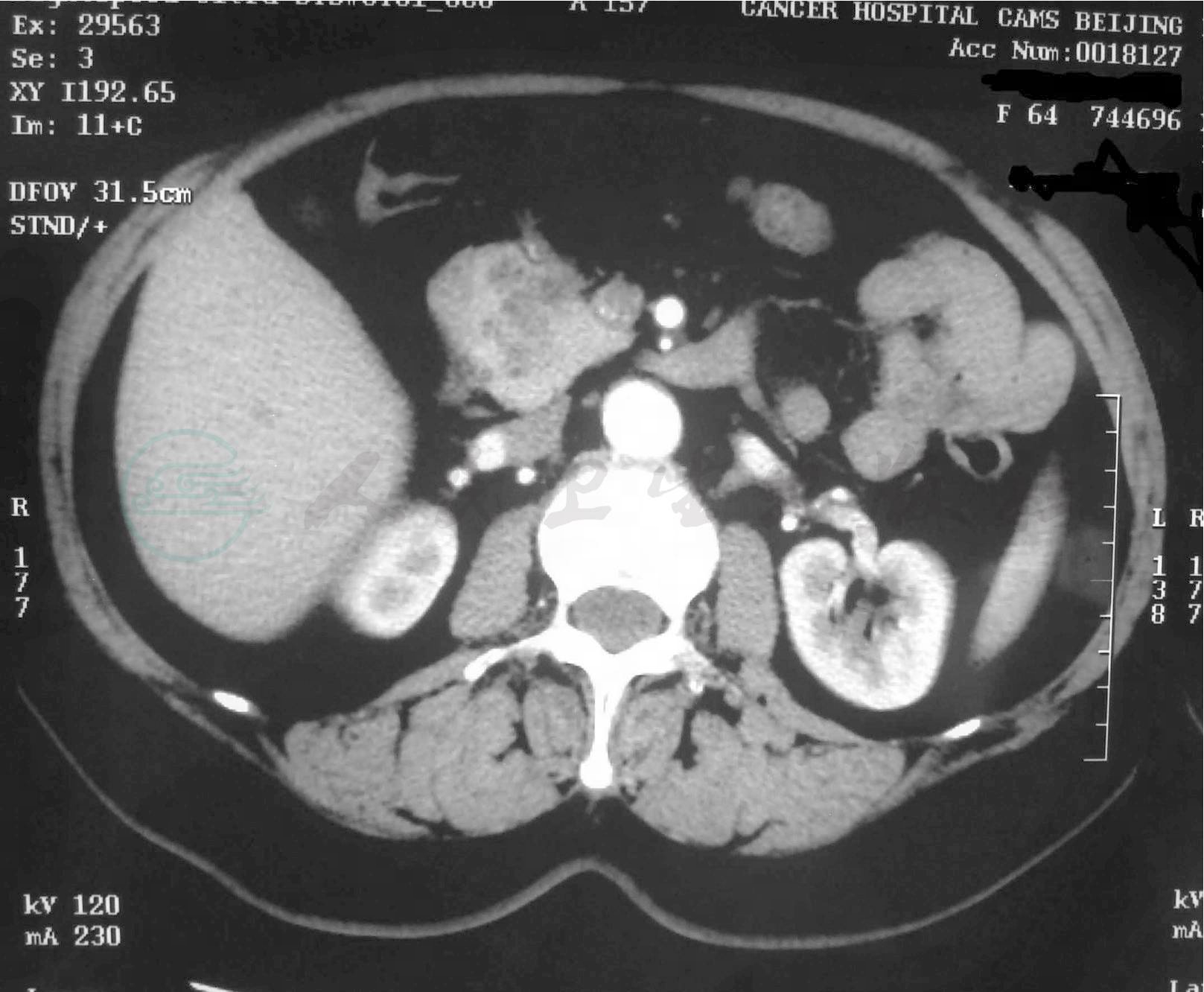
图1 腹部CT
操作细节:
1.取上腹正中切口并延伸至脐下,切断圆韧带,探查未见腹水与转移灶,肝脏未及转移瘤。胰头可触及一直径约5cm的肿物,质韧,边界清,未侵及十二指肠,幽门周围无肿大淋巴结,决定行PPPD。
2.用Kocher法游离十二指肠和胰头。十二指肠钳将其向内侧牵拉,切开十二指肠外侧的腹膜,锐性分离胰头后方与下腔静脉、腹主动脉之间的间隙(图2)。肿瘤边界清楚,包膜完整,容易分离。
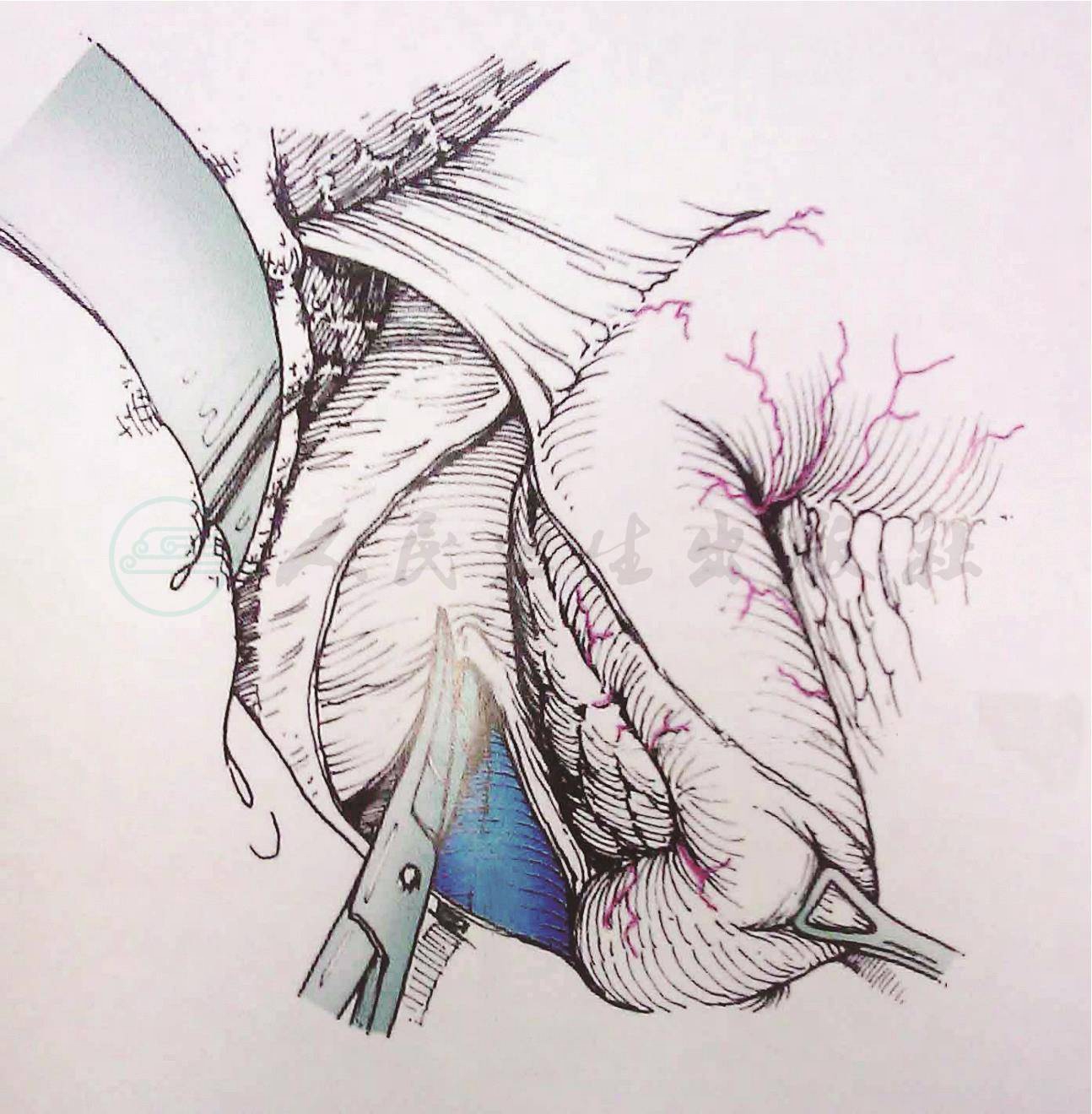
图2 游离十二指肠和胰头
3.分离结肠肝曲并向内下推移,显露出胰头颈下缘,钩突前方有小静脉极易撕裂出血,注意小心解剖。沿胃网膜动静脉下缘切断胃结肠韧带,进一步显露肠系膜上静脉。将十二指肠向内侧翻起,清扫胰头后及腹主动脉旁淋巴结。
4.胰腺下缘解剖肠系膜上静脉。用长弯钳小心分离其与胰颈后的间隙,从胰腺上缘门静脉前穿出。此步骤是本手术难点之一,在本例肠系膜上静脉与胰颈后的间隙清晰易解剖,但有时因炎性黏连或肿瘤因素而难以分离,此时可打开静脉鞘分离,如不慎损伤主干或小分支,可采取局部压迫止血法,由于静脉压力并不高,此法往往简单有效,切勿盲目钳夹、缝扎,造成主干撕破,引起更大的出血。如不慎主干撕破压迫法无效,必须修补静脉破口,此时可先压迫出血点,静脉注射肝素5000u快速抗凝后,用血管阻断钳阻断血管,缝合出血点,再根据肿瘤外侵情况决定是否行肠系膜上静脉血管置换。阻断血管前最好予以抗凝剂,否则有形成肠系膜上静脉血栓的危险,而肝素代谢快,手术结束时已完全代谢,一般不会增加渗血。
5.打开肝胃韧带,结扎、切断胃十二指肠动脉、胃网膜右动脉,将幽门及十二指肠壶腹部游离。距幽门下2cm处切断十二指肠,切缘及幽门淋巴结送冰冻病理检查阴性。清除肝十二指肠韧带淋巴结,显露胆总管下段,并在十二指肠上缘切断,近端备吻合。
6.距肿瘤1cm处用超声刀横断胰体,胰管内置细管备吻合。Trieze韧带远端10cm处切断空肠,近端推过横结肠系膜裂孔备切除,远端备吻合。将切断的胰腺头端外翻,结扎、切断肠系膜上静脉和门静脉的胰腺小分支,分离胰腺钩突,标本整块切除。
7.经Treize韧带拉出空肠远端肠袢,距断端4cm处行胰管-空肠端侧吻合,采用4点吻合法,胰管内放置细硅胶支撑引流管,下方5cm处行胆管-空肠端侧吻合,最后行十二指肠-空肠吻合。
术后病理:胰腺浆液性微囊性囊腺瘤。位于胰头,大小4.5cm×4cm×4cm,大体肿瘤与周围胰腺分界清楚,镜下未见累及周围组织,胰腺、胆总管、十二指肠切缘净。
患者术后恢复顺利,随访至今已术后4年半,健康状况良好,无复发。













