宫颈癌是最常见的妇科肿瘤之一,其治疗早期以根治性手术为主,晚期以放射治疗为主。随着新的化疗药物和化学治疗途径的出现,使化疗在宫颈癌中的应用逐渐得到重视,同期放疗、化疗已成为中晚期宫颈癌中的标准治疗方案,但局部的未控和复发仍较高。约29%~38%的宫颈癌患者在治疗后复发或未控,因此,复发性宫颈癌成为临床关注的重点。宫颈癌放疗后复发指宫颈和阴道病灶治愈后盆腔内或远处肿瘤重新生长。放疗后未控指治疗后肿瘤仍存在或治疗中盆腔内出现新病灶。复发性及难治性宫颈癌患者的处理及预后取决于病变程度、初次治疗的方式及复发病灶的形式和特点。
患者53岁,以“阴道排液2个月,性生活后阴道流血1个月”为主诉于2009年11月入院。
现病史:患者2009年9月起无明显诱因出现阴道排出少量淡黄色液体,2009年10月起出现同房后阴道流血,色鲜红,少于月经量,可自行停止。于辽宁省营口市中心医院行宫颈活检,结果示“宫颈鳞状细胞癌(非角化型)”。2009年11月26日入我院妇科肿瘤病房,妇科检查:阴道左前壁接近阴道下1/3处可见一直径约3cm病灶,宫颈上下唇可见一大小4cm×5cm的菜花样赘生物,质脆,触之易出血,穹隆变浅、消失,以后穹隆为重,子宫稍大,前位,活动可,双附件区未触及明显异常。三合诊可触及双侧主骶韧带缩短,骶韧带增厚,未达盆壁,左侧为重。临床诊断“宫颈癌Ⅲa期”。根据2009年版宫颈癌NCCN指南,给予根治性放疗。2009年11月27日始行盆腔放射治疗,剂量45Gy/25f,同时行同步单药顺铂周疗方案化疗4个周期,腔内照射治疗A点剂量42Gy。2010年2月25日结束根治性放疗全程。2010年1月查肺部CT见:右肺上叶前段及左肺上叶前段胸膜下高密度小结节影,左肺下叶外底段新出现小斑片状病灶。放疗后复查盆腔CT示宫颈病变较前缩小,肿瘤标志物明显下降,鳞状细胞抗原(SCC)由>70ng/ml下降至5.0ng/ml,治疗有效。
放疗结束后1个月,复查SCC为15.7ng/ml,较前升高,考虑疾病进展,于2010年4月2日、2010年5月1日、2010年5月29日在肿瘤科行脂质体紫杉醇+奈达铂方案化疗3个周期。化疗过程中SCC仍持续升高,2010年6月17日第3周期化疗后出现Ⅲ度骨髓抑制。考虑患者化疗效果不理想,化疗后存在严重骨髓抑制不良反应,且可能存在升血药物过敏,不适合继续全身化疗。行盆腔CT(图1)及定位,拟给予放射治疗,结合患者定位CT回报:子宫壁密度及强化不均匀改变;PET-CT(图2、图3):子宫壁及盆腔淋巴结转移;SCC 41.9ng/ml。考虑暂不给予局部加量照射治疗,结合盆腔照射A点剂量已达87Gy,达到根治剂量,已经失去继续放疗机会。妇科检查:宫颈消失,触之易出血,阴道穹隆受累消失,子宫约超拳头大,质中,活动度尚可,双附件区未及明显异常;三合诊:宫旁组织软,未及增厚。
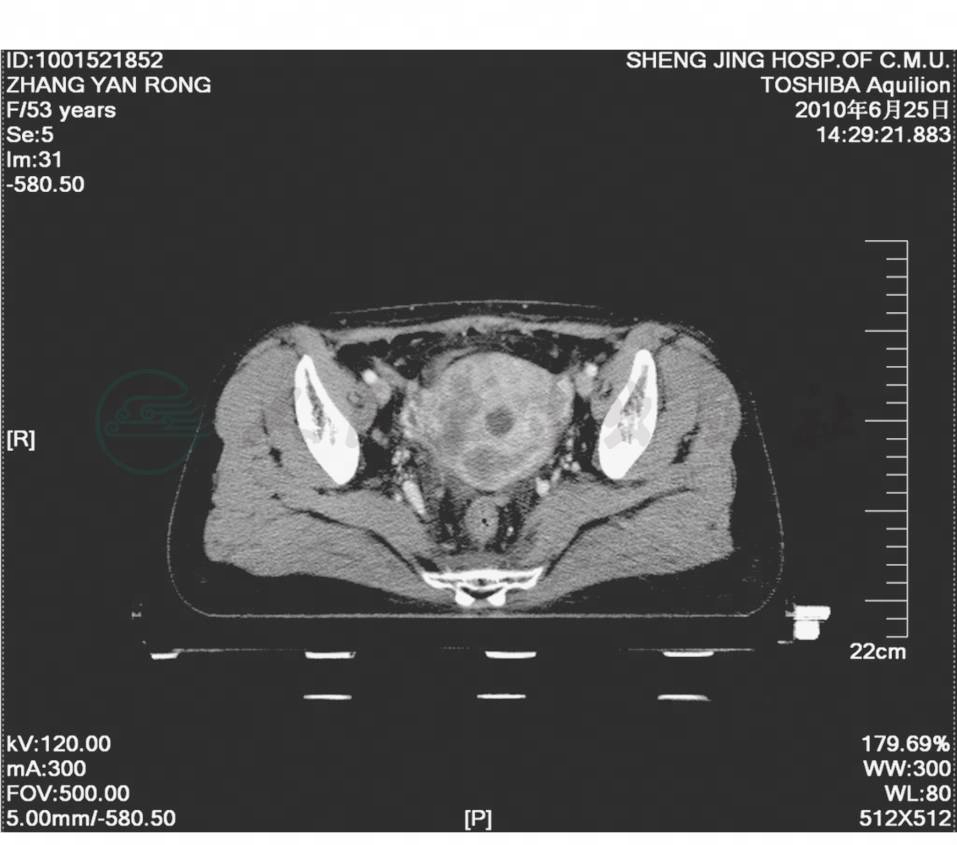
图1 盆腔CT
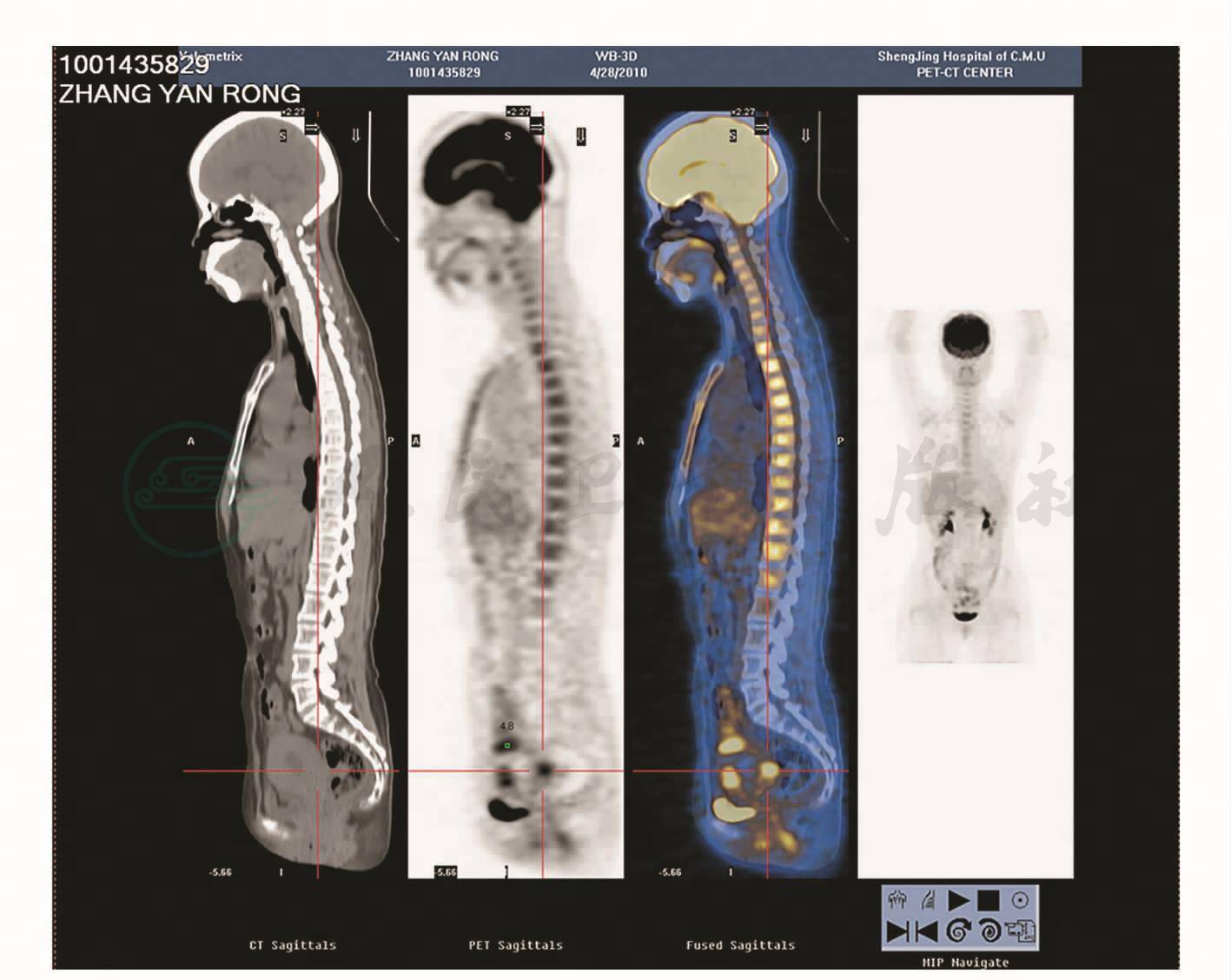
图2 PET-CT
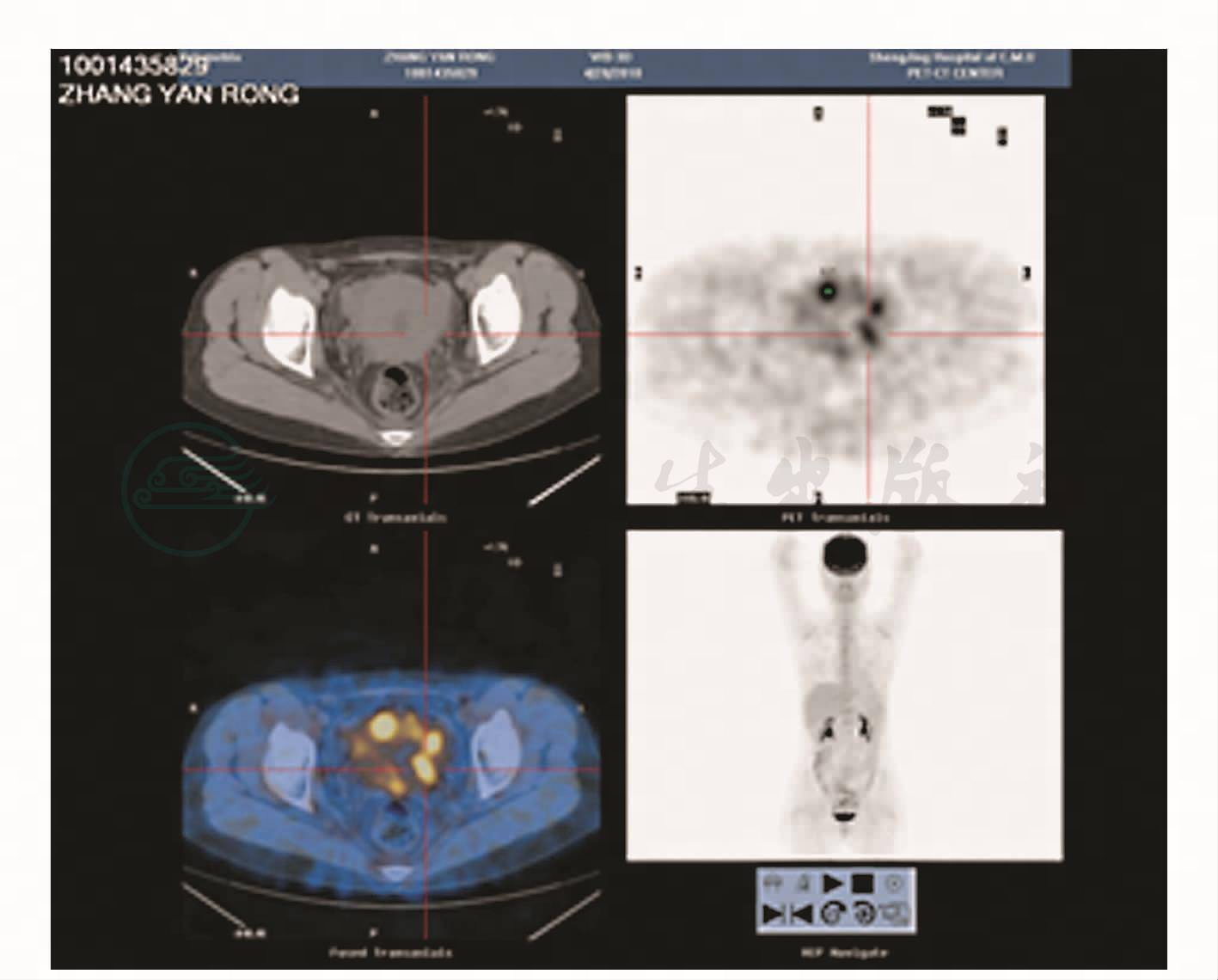
图3 PET-CT
经过全面评估,考虑该病例复发特点为子宫体局部复发及盆腔淋巴结转移为主。而中心病变治疗满意,未见复发。在失去继续放化疗机会,复发仍较局限的情况下,决定选择手术治疗。手术风险主要在于放疗后组织纤维化,影响手术范围,但中心病变稳定,子宫体复发为主,拟行全子宫双附件切除术、盆腔淋巴结切除术。患者知情同意。
2010年7月2日于全麻下行全子宫切除术及双附件切除术及盆腔淋巴结清扫术,术中见:子宫10cm×10cm×12cm大小,宫体广泛癌侵,质硬,不平,与周围组织无粘连,双侧附件未及异常,颈管粗3cm,质硬,宫旁组织未见癌浸润,腹主动脉旁未及肿大淋巴结,盆腔内多组淋巴结融合性肿大。切除子宫见宫颈萎缩消失,坏死样改变(图4)。术后恢复良好,术后病理回报:宫颈多处坏死,未见癌,子宫浆膜面结节为癌结节,两侧附件未见特殊,左髂外、左髂总、左闭孔、右闭孔淋巴结见癌转移(1/1、3/3、4/5、2/2),余各组淋巴结反应性增生(0/9)。术后7天SCC降至1.9ng/ml。
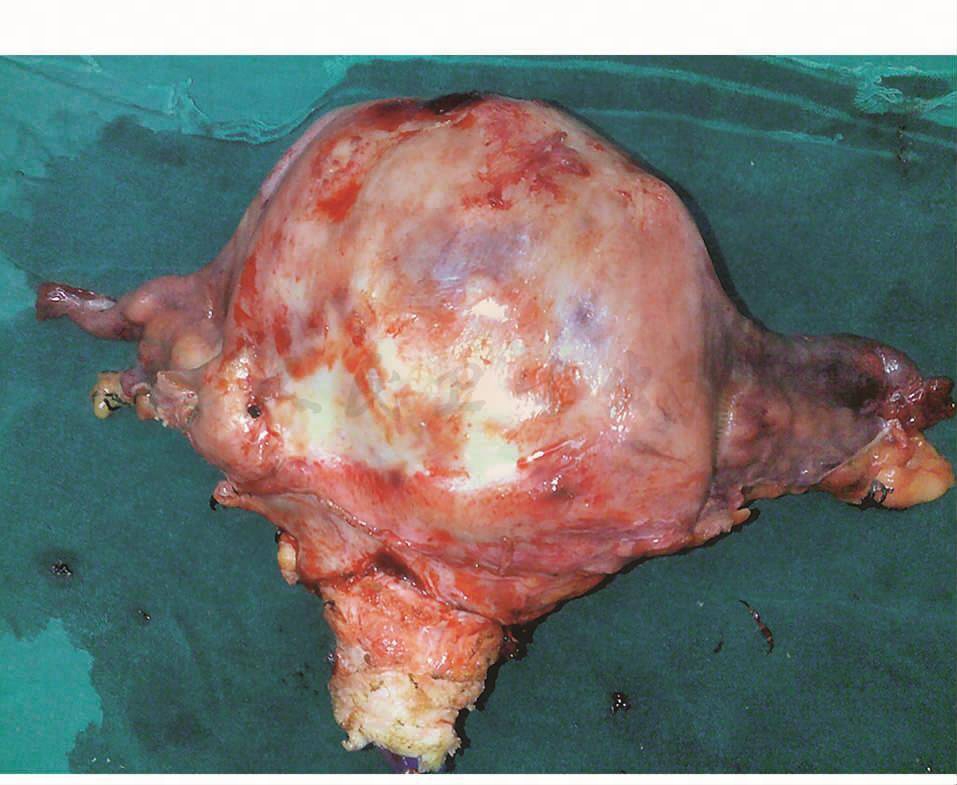
图4 全子宫标本
患者术后依从性较差,出院后1个月返院,复查:SCC 4.6ng/ml,肺部CT平扫:左肺下叶上段胸膜下结节密度较前略增高,余肺内、纵隔及扫描包括的上腹部层面未见明显改变。全腹增强CT:宫颈癌术后,手术残端右侧稍膨大,注意复查。盆腔积液较前略增多,双侧盆壁内侧少量包裹积液。给予补充拓扑替康周疗方案化疗1程。2010年9月2日,因妇科检查直肠右侧残端处可触及质硬结节,补充腔内近距离照射治疗4次(2次双球,2次塞子),剂量8Gy/f(表1)。
目前仍在随访,患者未按期返院,未定期监测SCC及影像学,电话随访,患者现一般状态尚可,生活自理,活动自如,消瘦,食欲可,无疼痛,带瘤生存中。
表1 诊疗过程中SCC动态变化
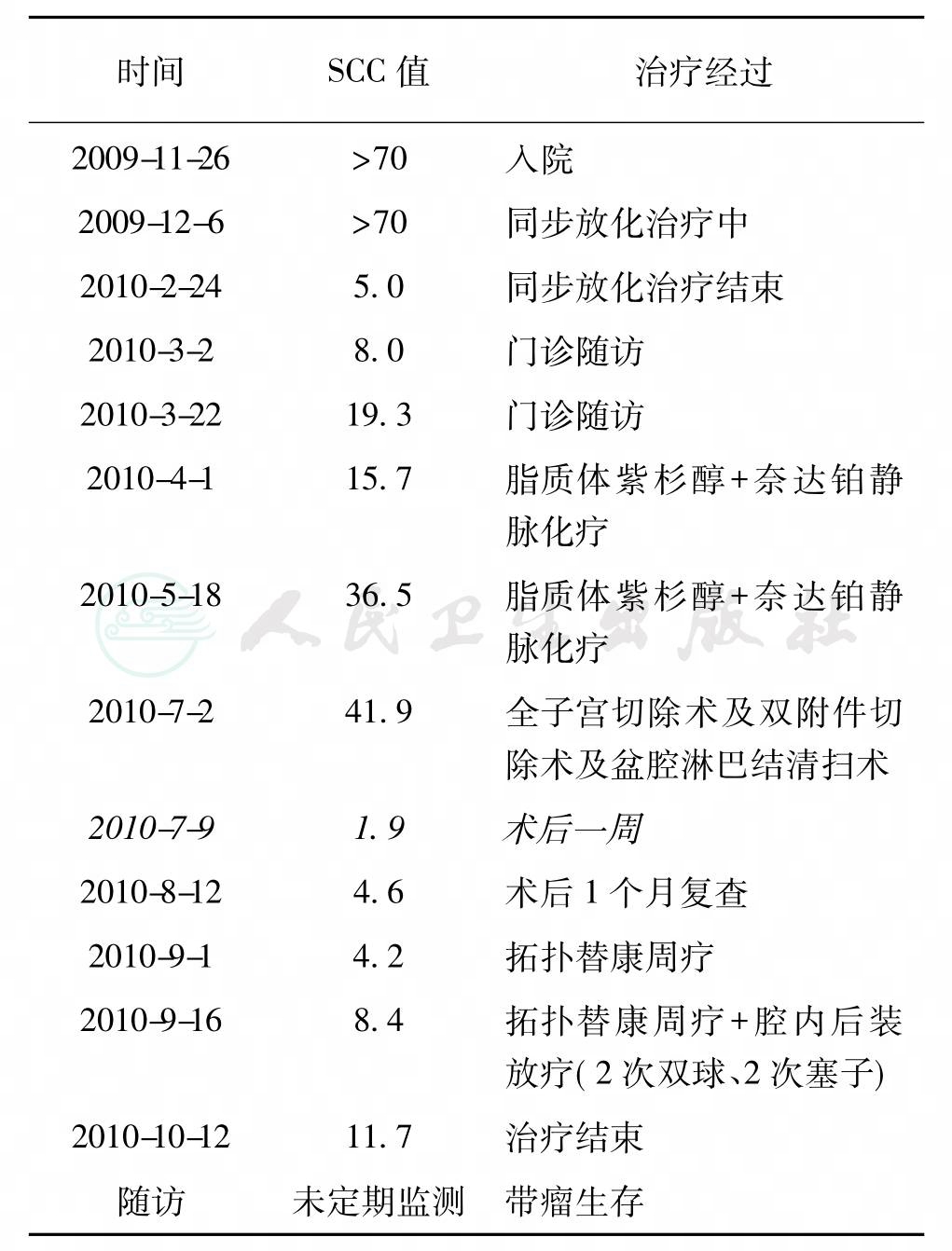
注:斜体,治疗中SCC最低一次
1.患者入院后诊断为宫颈鳞状细胞癌Ⅲa期。根据2009NCCN宫颈癌临床实践指南,首选规范同步放化疗,放疗剂量达到盆腔放疗+近距离放疗A点总剂量≥85Gy,治疗后达到临床完全缓解。
2.放疗结束1个月,疾病即出现复发进展,给予全身静脉联合方案化疗3程,疾病控制不佳。
3.结合妇科查体、CT及PET-CT所见,考虑疾病为中心型复发,复发部位主要位于子宫体部,无其他远处转移,全面评估患者病情,考虑进行手术治疗。
4.患者于2010年7月2日于全麻下行全子宫切除术及双附件切除术及盆腔淋巴结清扫术,术后病理回报:宫颈多处坏死,未见癌,子宫浆膜面结节为癌结节,两侧附件未见特殊,左髂外、左髂总、左闭孔、右闭孔淋巴结见癌转移(1/1、3/3、4/5、2/2),余各组淋巴结反应性增生(0/9)。术后7天SCC降至1.9ng/ml。术后病理证实,疾病复发部位主要为子宫体部及盆腔淋巴结。手术后SCC显著下降。
5.术后患者不能配合治疗,术后1个月复查,SCC 4.6ng/ml,影像学未见确切复发病灶,给予全身静脉化疗,使用拓扑替康周疗方案,化疗1程后肿瘤标志物进一步升高,再次给予此方案化疗,并且加用腔内照射治疗4次。
6.随访
患者未能遵照医嘱定期返院随访。电话随访,患者现一般状态尚可,消瘦,食欲可,无疼痛,带瘤生存中。













