主诉 女性,13岁。主因“头晕、乏力8小时,咳粉红色泡沫痰5小时”收入院儿科。
现病史 8小时前患儿运动时出现头晕、乏力,无胸闷、气短,无咳嗽、咳痰,无恶心、呕吐,无心前区疼痛,就诊于县卫生室,即刻给予静脉输注706代血浆500ml后予5%葡萄糖+维生素C 0.5g,滴注一半时患儿出现呼吸困难、面色苍白,自觉有痰不易咳出。随转诊至西安济仁医院,考虑“急性左心衰竭”,20分钟内给予静脉推注氨茶碱0.125g+地塞米松5mg两次,并静脉推注毛花苷丙0.2mg,静脉推注呋塞米10mg 2次,持续静脉输注硝普钠50mg,治疗过程中患儿头晕、乏力、面色苍白、呼吸困难未见明显好转,咳粉红色泡沫痰,为求进一步诊治,就诊于我院急诊,以“头晕、急性肺水肿”收入院。
体格检查 体温36.6℃,脉搏106次/分,呼吸34次/分,血压85/48mmHg。体重39kg。神清,精神差,急性重病面容,卧床,查体合作。发育正常,营养良好。咽红,双侧扁桃体Ⅰ度肿大。呼吸运动急促,双肺呼吸音粗,双肺可闻及少许湿啰音。心率106次/分,律齐,各心脏瓣膜听诊区未闻及病理性杂音、心包摩擦音。腹平软,无压痛、反跳痛,腹部无包块。肝、脾肋下未触及,墨菲征阴性,肾脏无叩击痛,移动性浊音阴性。双下肢无水肿。
既往史 体健。
个人史 入院前一日为首次经期,量少,伴腹痛可耐受。
家族史 否认家族遗传病史。
辅助检查 血常规:白细胞计数12.52×109/L淋巴细胞百分比3.00%,单核细胞百分比1.70%,中性粒细胞计数11.93×109/L,中性粒细胞百分比95.30%;红细胞计数4.03×1012/L,血红蛋白124g/L;血小板计数257×109/L。肝功能检查:丙氨酸转氨酶40.78U/L,天冬氨酸转氨酶194.60U/L。呼吸道病毒、凝血功能正常。红细胞沉降率6.00mm/h,C反应蛋白7.82mg/L,超敏肌钙蛋白T 6.330ng/ml,脑钠肽前体5248.00pg/ml,降钙素原荧光免疫法0.15ng/ml。
入院当日,清晨急查心肌酶:乳酸脱氢酶1348.90U/L,羟丁酸脱氢酶1198.70U/L,肌酸激酶同工酶234.20U/L,肌酸激酶4507.00U/L,天冬氨酸转氨酶399.83U/L;下午3时复查结果:天冬氨酸转氨酶374.22U/L,肌酸激酶3812.10U/L,肌酸激酶同工酶164.90U/L,羟丁酸脱氢酶1382.20U/L,乳酸脱氢酶1514.30U/L。
心电图检查:窦性心动过速,肢体导联电压偏低,V1~V5导联呈QS型伴T波倒置(图1A)。正位X线胸片:右肺感染性改变,左肺门钙化可能。
初步诊断 急性肺水肿,头晕原因待查。
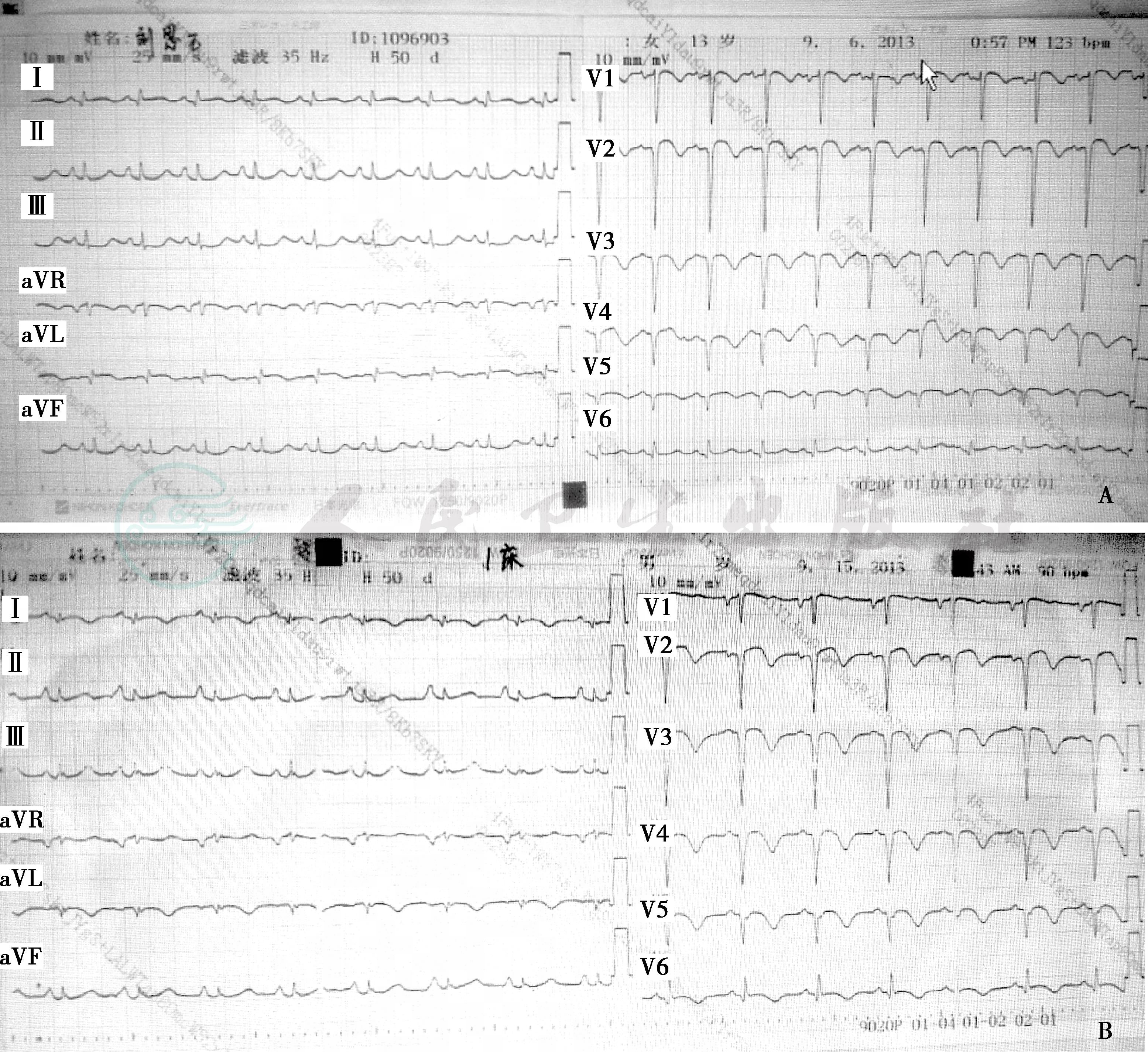
图1 心电图
:入院心电图提示,Ⅰ、aVL、V1~V6导联ST段抬高伴T波倒置或低平;B:发病第九天复查心电图提示,Ⅰ、aVL、V1~V6导联ST段抬高伴T波全部倒置,提示急性广泛前壁心肌梗死心电图改变
患儿以头晕、乏力为首发症状,在约2小时静脉输注代血浆500ml后出现呼吸困难、面色苍白、咳粉红色泡沫样痰等急性肺水肿的典型临床表现,故考虑急性肺水肿诊断明确。急性肺水肿原因可能包括:①代血浆输注过快,导致使心脏负荷过重,诱发急性左心衰竭。②患儿既往有两次头晕史,首先考虑此次患病可能为心脏本身病变引起,家长诉患儿既往未行超声心动图,建议入院后完善超声心动图排除心脏本身病变引起左心衰竭;再有,贫血亦可引起头晕、乏力,入院后两次查血常规均未见红细胞、血红蛋白指标异常,仍需监测血常规变化。③不除外神经系统病变,单纯症状性癫痫亦可有乏力、头晕不适,需进一步行脑电图排查。
治疗上,嘱患儿卧床休息,避免下床活动;患儿体格检查可见咽红、双侧扁桃体Ⅰ度肿大,血常规提示白细胞计数、中性粒细胞百分比较高,提示存在细菌感染,入院后予美洛西林舒巴坦抗感染治疗;心肌酶谱提示心肌损害,静脉给予左卡尼汀营养心肌治疗。密切观察患儿病情变化,待进一步辅助检查结果回报后完善治疗方案。
入院后,超声心动图:左心室前壁、前室间隔中段至心尖段、下壁中下段至心尖段以及侧壁心尖段室壁厚度正常,三层结构存在,运动幅度明显减低,室壁增厚率明显减低;左心室整体收缩功能中度减低,左心室射血分数32%;左冠状动脉主干、前降支、回旋支明显增宽、管壁不光滑,主干内径3.2mm,前降支内径4.6mm,回旋支内径6.2mm,右冠状动脉起始部呈瘤样扩张,局部内径8mm(图2)。结论:①川畸病;②符合急性前壁心肌梗死超声心动图改变:左心室壁节段性运动异常,左心室整体收缩功能中度减低,轻度肺动脉高压。随后,复查心电图:急性广泛前壁心肌梗死心电图改变 (图1B)。遂向儿科主管医生报告危急值。
儿科主管医生建议,嘱患儿绝对卧床休息,继续吸氧、心电监护、监测血压,急转入心内科治疗。心内科医生结合患者临床症状、体征和入院相关检查结果,修正诊断:冠状动脉性心脏病,急性广泛前壁心肌梗死,心功能Ⅱ级 (killip分级),客观评定D;川崎病;肺部感染;急性扁桃体炎。有关治疗,当时患儿已过急诊溶栓手术窗,故建议积极药物治疗,给予口服阿司匹林0.3g/d、氯吡格雷150mg/d,极化液、左卡尼汀营养心肌,泮托拉唑或埃索美拉唑镁肠溶片等质子泵抑制剂保护胃黏膜,小剂量利尿剂纠正心力衰竭,注意补液量、注意维持出入量平衡;动态监测心肌酶谱、心电图演变,复查脑钠肽。
入院第八天,冠状动脉造影:①左前降支6段100%狭窄,远端巨大动脉瘤钙化,瘤腔内可见较多血栓,远端TIMI血流0级;②右冠状动脉近端动脉瘤形成;③冠状动脉呈均衡型,余未见明显异常。结论:川崎病,左前降支6段完全闭塞,右冠状动脉近端动脉瘤形成 (图3)。
考虑患儿本次心肌梗死与川崎病所致冠状动脉瘤样扩张、继发血栓形成以及前降支栓塞有关,冠状动脉造影证实并非川崎病急性期,故川崎病本身无需特殊治疗。但冠状动脉并发症需进一步处理,首选冠状动脉旁路移植术,同时实施动脉瘤结扎。心外科医生会诊意见:同意上述处理方案,建议病情稳定两周后可考虑行冠状动脉旁路移植术。
出院诊断 ①冠状动脉性心脏病,急性广泛前壁心肌梗死,心功能Ⅱ级 (killip分级),客观评定D;②川崎病;③肺部感染;④急性扁桃体炎。
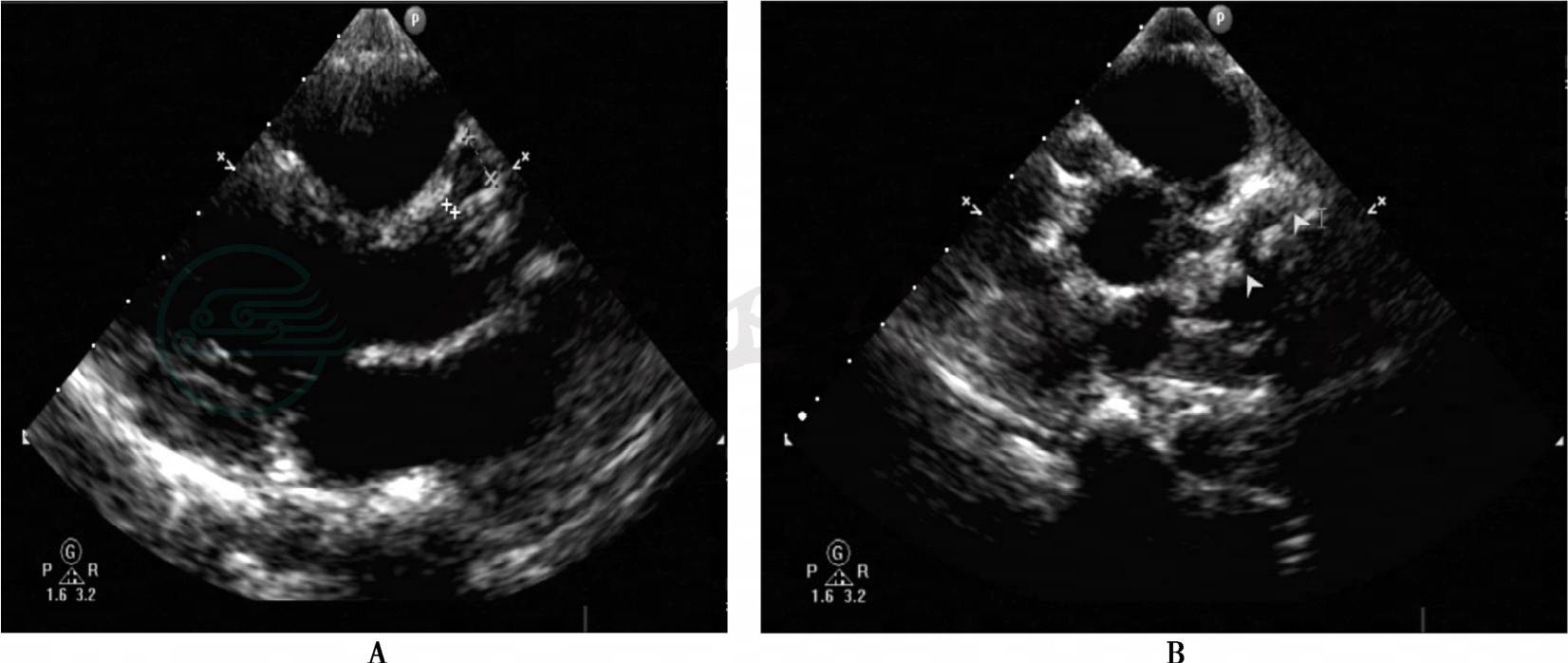
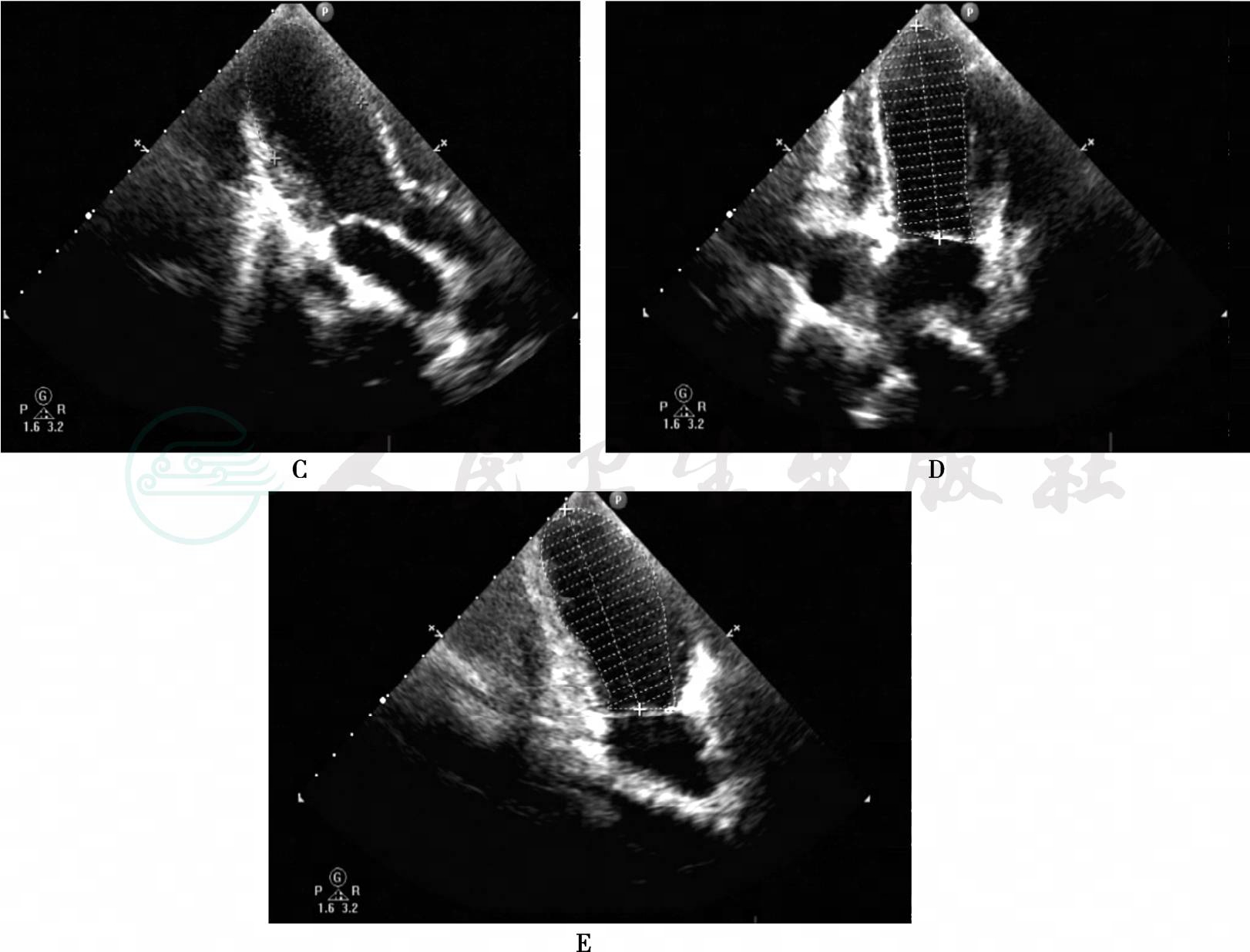
图2 超声心动图
A:胸骨旁左心室长轴切面提示右冠状动脉起始段瘤样扩张,最宽处内径8mm;B:胸骨旁大动脉短轴长轴切面提示左前降支远段瘤样扩张,冠状动脉主干、回旋支起始段明显增宽、管壁不光滑,前降支瘤腔内附壁血栓,提示川崎病改变;C、D、E:心尖切面提示,前室间隔中段、室间隔中段至心尖段、心尖部、左心室前壁中段至心尖段、左心室下壁中下段至心尖段运动减低、回声减低,双平面Simpson法估测射血分数31.7%,提示急性广泛前壁心肌梗死改变
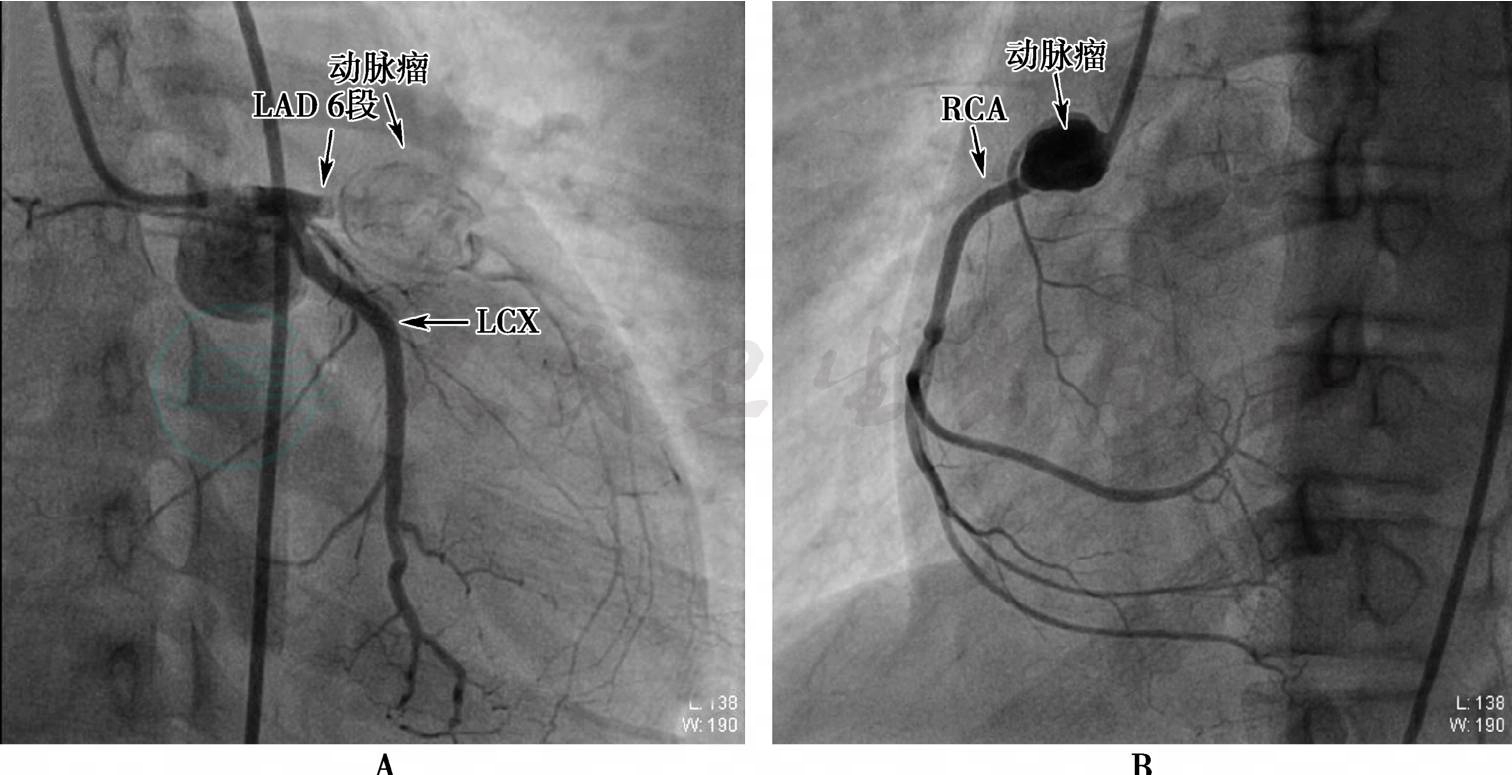
图3 冠状动脉造影
A:前降支6段闭塞,远端巨大动脉瘤并钙化、腔内血栓形成,远端血流TIMI 0级;B:右冠状动脉近段动脉瘤形成,远端血流TIMI 3级。LAD:左冠状动脉前降支;LCX:左冠状动脉回旋支;RCA:右冠状动脉













