主诉 男性,18岁。主因“双下肢水肿3周,全身水肿伴胸闷1周”于2013年12月12日入院。
现病史 患者3周前无明显诱因出现双踝部对称性可凹性水肿,晨轻暮重,夜间平卧时难以完全消失,无头晕、头痛,无心悸、胸闷,无腹痛、腹泻、食欲差,无恶心、呕吐,无脱发、光过敏、口腔溃疡、关节肿痛,无低热、盗汗,无尿频、尿急、尿痛,无尿量减少,无尿中泡沫增多,未予诊治。此后患者水肿逐渐加重并发展至双侧小腿、股、双上肢及腹部。1周前患者自诉咳嗽,夜间可平卧入睡,自觉平卧时轻度胸闷、乏力,坐起后可好转,无明显咳痰、心悸,睡眠较前差。1天前就诊于我院门诊,心电图:心率134次/分,心房扑动(2∶1下传),肢体导联低电压;X线胸片:双侧胸腔积液,右侧为著,心影略呈球形,近心尖部条形高密度影;超声心动图:左心房、右心房、右心室扩大,轻度二尖瓣、三尖瓣、肺动脉瓣反流,左心功能减低,左心室射血分数(LVEF)46.2%,大量心包积液,可见纤维素渗出;腹部超声:肝大、肝静脉增宽,考虑淤血肝,胆囊壁增厚,胆囊腔内未见胆汁无回声,脾大,腹腔积液。实验室检查:尿蛋白(+),乳酸脱氢酶、总胆红素、直接胆红素、间接胆红素升高,血常规、电解质未见明显异常,为进一步诊治收住我科。患者发病以来,精神、食欲可,可平卧入睡,睡眠欠佳,二便未见明显异常,近3周体重增加15kg。
既往史 否认结核病史。否认过敏史。
体格检查 体温37.0℃,脉搏134次/分,呼吸18次/分,血压120/90mmHg。神清,精神可。全身皮肤、黏膜未见皮疹及黄染,浅表淋巴结未及肿大。颈静脉怒张。双肺呼吸音低,未闻及干、湿啰音。心界左大,心率134次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹部膨隆,全腹张力较大,无压痛、反跳痛及肌紧张,肝肋下5cm可及,质韧、无压痛,脾未触及,肝区、脾区无叩痛,墨菲征阴性,移动性浊音可疑阳性,肠鸣音4次/分。双下肢、双上肢、腹部皮肤均可及对称性可凹性水肿。四肢肌力、肌张力正常,病理征未引出。
辅助检查 血常规:白细胞计数7.65×109/L,中性细胞百分比62.4%,淋巴细胞百分比29.1%,血红蛋白140g/L,血小板计数160×109/L。红细胞沉降率2mm/h。生化检查:总胆红素47.9μmol/L,清蛋白38.9g/L,总胆固醇2.87mmol/L,低密度脂蛋白胆固醇2.25mmol/L,高密度脂蛋白胆固醇0.61mmol/L,甘油三酯0.36mmol/L,钙2.00mmol/L,钾4.13mmol/L。超敏C反应蛋白8.56mg/L。DIC全项:凝血酶原时间16.2秒,凝血酶原活动度49%,凝血酶原国际标准化比率1.56,纤维蛋白降解产物6.8μg/ml,D二聚体488ng/ml。脑钠肽 339.0pg/ml。心肌损伤标志物:肌红蛋白 11.6ng/ml,肌钙蛋白I 0.002ng/ml。甲状腺功能7项:三碘甲状腺原氨酸62.86ng/dl。肿瘤常规、感染四项未见异常。
初步诊断 ①多浆膜腔积液原因待查,心包积液,双侧胸腔积液,腹腔积液。②心律失常,心房扑动。③淤血型肝损害。④脾大。
入院后,给予患者口服呋塞米40mg/日利尿、美托洛尔23.75mg/日减慢心率治疗。该患者为亚急性心包积液,2013年12月13日于导管室行胸透引导下心包穿刺术,未穿刺成功,故无法行心包穿刺液相关检查。考虑患者术中、术后未诉不适,生命体征平稳,可转入普通病房继续治疗,积极明确病因,指导下一步治疗。
患者诊断仍不明确,门诊心电图提示心房扑动,超声心动图提示双心房、右心室扩大伴肺动脉内径增宽,考虑是否存在致心律失常型右心室心肌病,故再次申请超声心动图检查。12月16日,复查超声心动图:双心房、右心室扩大,肺动脉内径增宽,轻微三尖瓣反流,左心室、右心室收缩功能显著减低,未见明确右心室心肌病声像特征;未见明确心包积液(图1)。
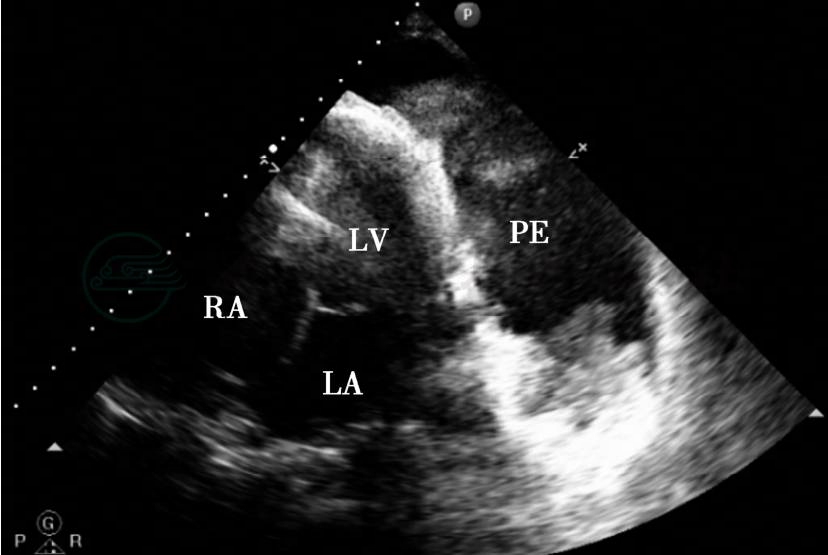
图1 入院首次超声心动图
心尖四腔切面显示左心房、左心室和右心房,右心室显示不清,可见大量胸腔积液而非心包积液。LA:左心房;LV:左心室;RA:右心房;PE:胸腔积液
经强化利尿治疗后,患者胸闷症状明显好转。体格检查:体温36.6℃,血压100/ 70mmHg。颈静脉怒张。双肺呼吸音低,未闻及干、湿啰音。心界向左扩大,心率138次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹软膨隆,无压痛、反跳痛及肌紧张,肝肋下5cm可及,质韧、无压痛,脾触诊不满意,肝区、脾区无叩痛,墨菲征阴性,移动性浊音阳性,肠鸣音4次/分。双下肢不对称性可凹性水肿,四肢肌力肌张力正常。
2013年12月17日,胸腔积液常规:外观微混,pH 7.50,比重1.023,李瓦他(Rivalta)试验(+),总细胞计数12×109/L,白细胞计数1.14×109/L,单个核细胞百分比45%,多个核细胞百分比55%。胸腔积液生化:总蛋白12.8g/L,清蛋白8.5g/L,乳酸脱氢酶59U/L,葡萄糖6.14mmol/L,腺苷脱氨酶0.6U/L。普通细菌涂片、染色未见细菌。狼疮5项、免疫3自身免疫谱、肺部癌症标志物未见异常。
2013年12月18日,腹腔积液常规:外观血性,pH 7.50,比重1.025,李瓦他 (Rivalta)试验 (+),总细胞计数24×109/L,白细胞计数25×106/L,单个核细胞百分比60%,多个核细胞百分比40%。腹腔积液生化:总蛋白36.2g/L,清蛋白22.5g/L,葡萄糖6.44mmol/L,乳酸脱氢酶122U/L,腺苷脱氨酶3.3U/L。
2013年12月19日,复查血常规:白细胞计数 7.64×109/L,中性细胞百分比63.5%,红细胞计数 4.33×1012/L,血红蛋白 133g/L,血小板计数 161×109/L。钾3.86mmol/L,钠139.8mmol/L,氯101.3mmol/L,肌酐66μmol/L,血糖4.97mmol/L。
2013年12月19日,主治医师查房意见:患者为多浆膜腔积液原因待查,经利尿治疗后临床症状好转、水肿明显消退,体重下降达15kg。腹腔积液生化:外观血性腹腔积液,结果提示介于漏出液和渗出液之间,倾向于渗出液,考虑结核和肿瘤可能,但不除外腹腔静脉压过高致小血管渗漏,因漏出液也可呈血性外观,建议完善腹部CT协助诊断。当前继续给予静脉注射呋塞米40mg/日利尿治疗以减轻心脏负荷,监测尿量、电解质和肾功能,复查胸部X线片,续观病情变化。
当日,再次复查超声心动图:右心房、右心室扩大,肺动脉增宽;未见心包积液;左心室侧后壁心包增厚,后壁心包最厚约6mm;结论为缩窄性心包炎 (图2)。胸部CT:双侧胸腔积液,双下肺膨胀不全;左肺舌段渗出性病变;心脏增大,以右心为著,肺动脉主干明显增宽,心包钙化 (图3);胸壁广泛水肿。腹部CT:肝脏形态密度异常改变,肝静脉未见造影剂回流,下腔静脉压增高并明显增粗,大量胸、腹、盆腔积液,请结合临床及其他检查除外肝脏病变,如肝窦阻塞综合征、淤血性肝硬化等;右肾小结石。
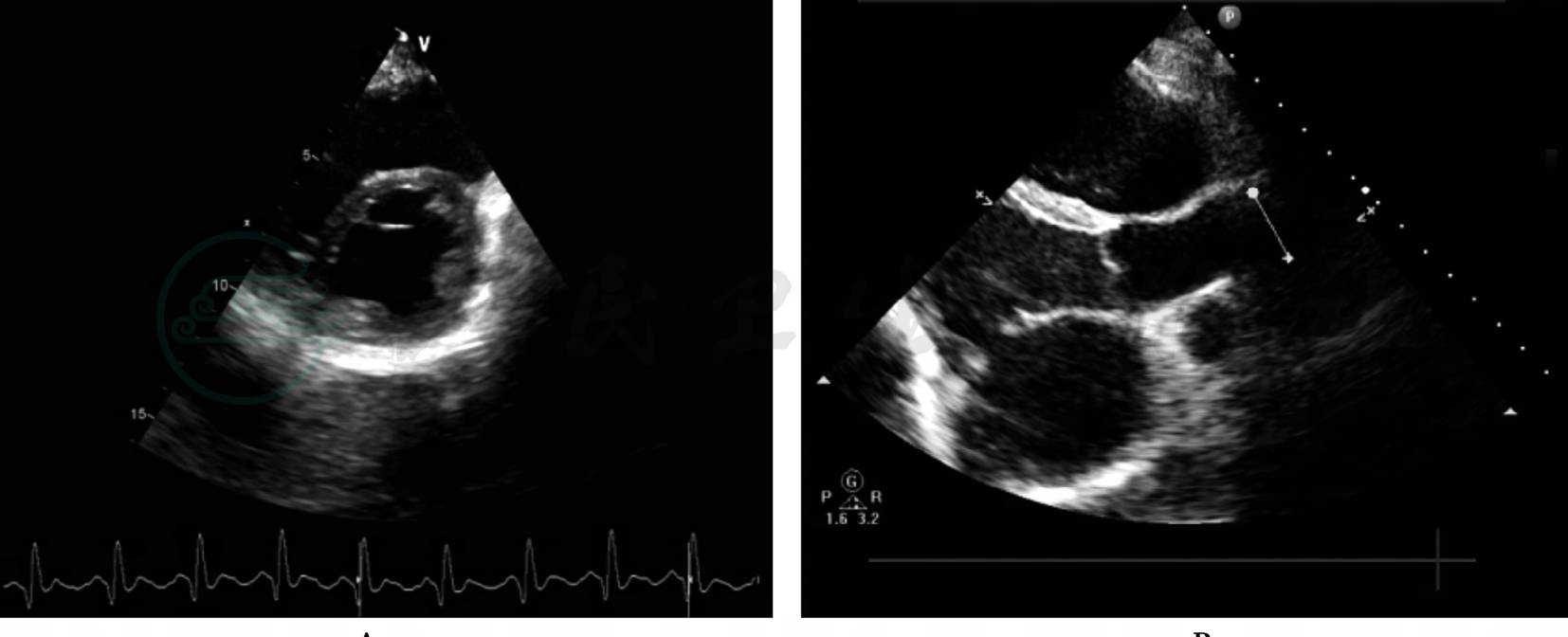
图2 入院第二次超声心动图
A:左心室乳头肌短轴切面显示左心室前壁、侧壁和后壁钙化明显;B:左心室长轴切面显示左心室后壁心包钙化显著,左心室后壁、侧壁均未见心包积液
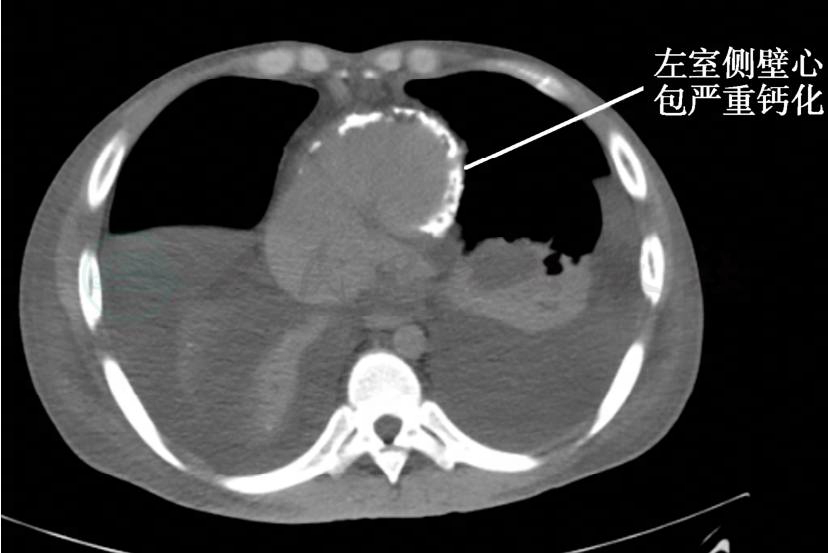
图3 胸部CT显示左心室侧壁和心尖部心包严重钙化 (箭头所示)
2013年12月20日,主任医师查房意见:患者为青年男性,辅助检查提示胸腔积液、心包积液、腹腔积液,故多浆膜腔积液诊断明确。目前病因尚不明确,需考虑常见病因:①结核性多浆膜腔积液,患者否认结核病史,病程无发热,完善结核菌素(PPD)试验阴性;②结缔组织疾病,入院后红细胞沉降率、自身抗体谱、狼疮、免疫系统检查结果均未见异常;③肿瘤相关多浆膜腔积液,患者各项肿瘤标志物未见明显异常;④甲状腺功能异常,入院后甲状腺功能结果大致正常,且超声心动图提示右心扩大。综上,应用一元论解释,仍考虑心源性病因可能性大。
2013年12月23日,全院联合会诊。感染科专家意见:根据患者胸腔积液、腹腔积液检查结果可判断为漏出液,经超声心动图、胸部CT检查明确存在缩窄性心包炎,考虑心源性胸、腹腔积液可能性大。尽管缩窄性心包炎以结核病因最为多见,但该患者无低热、盗汗等结核中毒症状,PPD试验、结核感染T细胞检测试验(T-SPOT)均呈阴性,而结核性浆膜腔积液通常为渗出液,故目前诊断结核性多浆膜腔积液证据不足,建议再行胸腔、腹腔穿刺以明确胸、腹腔积液性质,再针对性制订进一步治疗方案。
呼吸科专家意见:根据患者的症状特征、胸腔积液结果基本判断为漏出液,但患者否认既往结核病史,PPD、TB-SPOT试验均未见异常,故不予抗结核,胸腔积液考虑为继发性表现。
消化内科专家意见:应用血清腹水白蛋白梯度(SAAG)值>11g/L判断腹腔积液为漏出液,一般包括心源性、酒精性肝炎、门静脉血栓、肾病综合征等病因,根据病史、辅助检查考虑腹腔积液为心源性。而SAAG值<11g/L的腹腔积液多为渗出液,通常恶性肿瘤、结核性腹膜炎患者腹腔积液SAAG值<11g/L,故可排除肿瘤、结核病可能,建议择期复查腹部超声。入院后,患者腹部CT提示肝静脉不显影,考虑淤血肝可能性大,肝窦阻塞综合征、布加综合征的影像学表现与之相近,但无其他临床证据支持,综合考虑,本例患者缩窄性心包炎诊断基本成立。
风湿免疫科专家意见:患者为青年男性,追问病史患者有反复口腔溃疡病史,且出现面部“青春痘”样皮疹伴针刺反应,不排除贝赫切特综合征可能。此病为全身性免疫系统疾病,属于血管炎的一种,可侵害人体多个器官,外周静脉血栓是较常见并发症。虽然该患者入院后红细胞沉降率、免疫系统检查、自身抗体谱、狼疮5项等指标均正常,仍不能完全排除贝赫切特综合征,需继续查找血栓证据。
核医学科专家意见:静息态门控心肌灌注断层显像提示左心室收缩功能减低,室壁放射性分布欠均匀,右心室扩大,LVEF 36%,与超声心动图所示缩窄性心包炎、左心房扩大、右心室扩大、右心房显著扩大、LVEF 37%的结果大体一致,故缩窄性心包炎诊断明确。
超声心动图专家意见:心包钙化围绕左心室导致左心室舒张受限,心包粘连以致心肌收缩同样受限,共同引发左心室收缩、舒张功能下降;右心明显扩大,右心负荷增大,符合缩窄性心包炎超声征象。
心脏中心专家意见:结合症状、体征和辅助检查提示多浆膜腔积液、缩窄性心包炎,但具体病因诊断欠清,建议与外科讨论,择期手术治疗。
主要诊断 慢性缩窄性心包炎。
手术治疗 经利尿和对症治疗,患者症状缓解,可平卧入睡,并于12月30日转入心脏外科病房。2014年1月10日,患者接受心包剥脱术。进入手术室后,患者一般情况差,半卧位诱导,动脉监测,气管插管,放置经食管超声心动图监测心脏功能,术前可见心脏功能极差。术中心包外游离心包后,可见钙化集中于左心室前壁、侧壁、后壁和心尖部(图4),右心室胀满。首先游离主动脉,部分暴露右心房,于前室间沟逐步游离左心室心包,经食管超声心动图提示心脏功能逐步改善,大部去除左心室前壁、侧壁、后壁和心尖部钙化心包后,依次游离右心室流出道以及上腔静脉、下腔静脉入口,剥离完成后探查心脏收缩良好,静脉压由25mmHg降至12mmHg。
手术顺利,术后患者安返病房。术后第二天,患者在心外监护病房出现急性左心衰竭、低血压,随后并发急性肾衰竭,通过血液滤过等一系列治疗后痊愈出院。
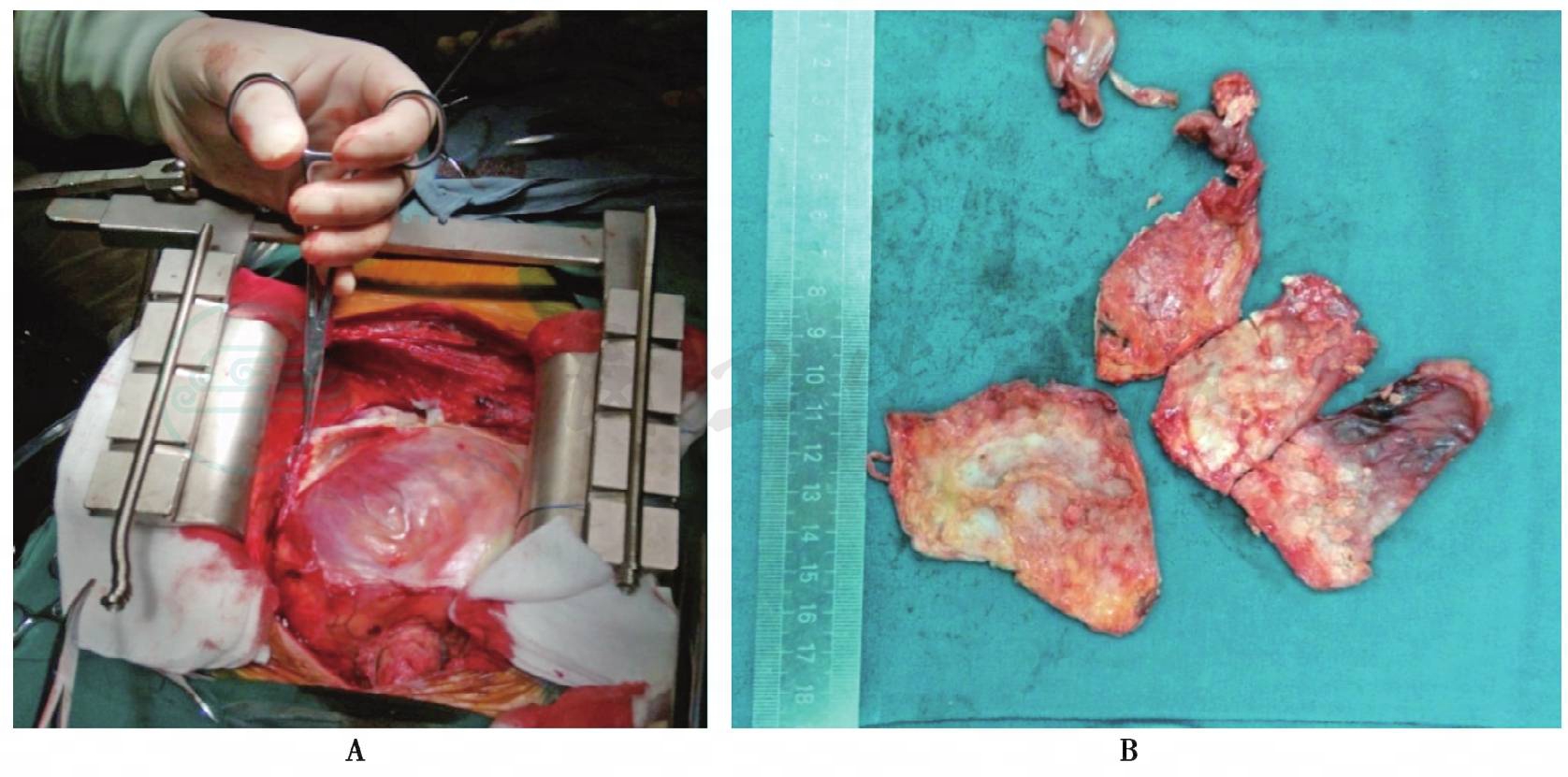
图4 心包剥脱术中所见增厚心包 (A)和剥离后心包组织 (B)













