主诉:男性,41岁。主因“间断活动后心悸、胸闷4年,加重5天”于2014年6月5日入院。
现病史:患者于4年前出现活动后心悸、胸闷,伴发热及颜面、双下肢水肿,当地医院诊断为“心包积液”,内科保守治疗病情无明显改善。随后入住我院心外科治疗。查血常规:白细胞计数11.78×109/L,嗜中性粒细胞百分比79.21%。心电图:窦性心动过缓伴窦性心律不齐,房性期前收缩,左心房肥大,不完全性右束支阻滞一度房室传导阻滞,交界区逸搏心律。胸部CT平扫:心影增大,心包腔积液。超声心动图:双心房占位性病变、少量心包积液、肺动脉高压(轻至中度)。遂诊断为“心脏肿物(性质待查)、心功能Ⅳ级、心包积液”,给予抗炎、补钾、改善心功能等对症治疗。因暂无手术指征,症状好转后出院,一直门诊随访。5天前患者无明显诱因感胸闷及颜面、下肢水肿加重,为进一步诊治遂于我院心内科住院治疗。发病以来,患者无畏寒、发热,无盗汗、消瘦,无恶心、呕吐,无腹痛、腹泻,饮食,睡眠一般,小便频排尿数,粪便正常,体重无明显变化。
既往史:十余年前因外伤导致脑垂体受损,2009年诊断为“中枢性尿崩症”,持续服用加压素 (尿崩停)。否认高血压、糖尿病、结核病、风湿免疫病史。
个人史:饮酒史约20年,150~200g(3~4两)/日。吸烟史约20年,5支/日。否认传染病流行区接触史。
家族史:否认肿瘤家族史。
体格检查:体温36.6℃,脉搏100次/分,呼吸22次/分,血压140/90mmHg。神清、精神可。巩膜无黄染,口唇无发绀。未及浅表淋巴结肿大。胸骨无压痛,颈、胸、腹壁浅静脉怒张,肝颈回流征阴性。双肺呼吸音清,未闻及明显干、湿啰音及哮鸣音。心尖搏动明显,心率100次/分,律齐,各瓣膜未闻及病理性杂音。腹软,无压痛、反跳痛及肌紧张,肝、脾肋下未触及。双下肢凹陷性水肿。神经系统检查未见阳性体征。
辅助检查:血常规:白细胞计数10.94×109/L,嗜中性粒细胞百分比80.31%,淋巴细胞百分比12.42%,嗜中性粒细胞绝对数8.78×109/L,血红蛋白141g/L,血小板计数362×109/L。尿常规:蛋白质 (+++)。红细胞沉降率46mm/h。凝血功能:纤维蛋白原含量4.98g/L。生化检查:C反应蛋白34.13mg/L,脑钠肽628pg/ml,肌酸激酶同工酶43U/L,谷氨酰转肽酶191U/L,载脂蛋白B 1.22g/L,脂蛋白a 334mg/L。肾功能、电解质、血糖、免疫指标、抗核杭体等均未见异常。
心电图:心房扑动(下传比例3∶1~6∶1),不完全性右束支阻滞。心血管正侧位及左侧位吞钡片:心脏横径增大,双心室、左心房增大;双肺未见明显实质性病变。心脏MRI平扫:心脏体积明显增大,心肌增厚;右心前壁房室沟、外侧壁局限性增宽,并局限性突起,亦呈宽基底与心肌相连;房间隔明显增厚;心包积液。腹部超声:轻度淤血,肝、胆囊壁水肿。
超声心动图:右心房壁弥漫性增厚,房间隔右心房面以及左心房、右心房壁见多个椭圆形光团附着,致右心房、三尖瓣环及上腔静脉入房口明显变小、血流增快,提示右心房、左心房内占位性病变伴右心房壁弥漫性增厚,少量心包积液(图1、2)。静息心肌核素扫描:左心腔结构、左心室室壁运动、收缩舒张功能正常,各室壁未见异常放射性减低及缺损区。
心脏内占位性病变活检术及病理诊断:穿刺左锁骨下静脉,Argon心内膜心肌活检钳在右心室间隔面钳取心肌4块送检,镜检结果为脂肪及心肌组织。
主要诊断:Erdheim-Chester病 (心脏脂质肉芽肿)。
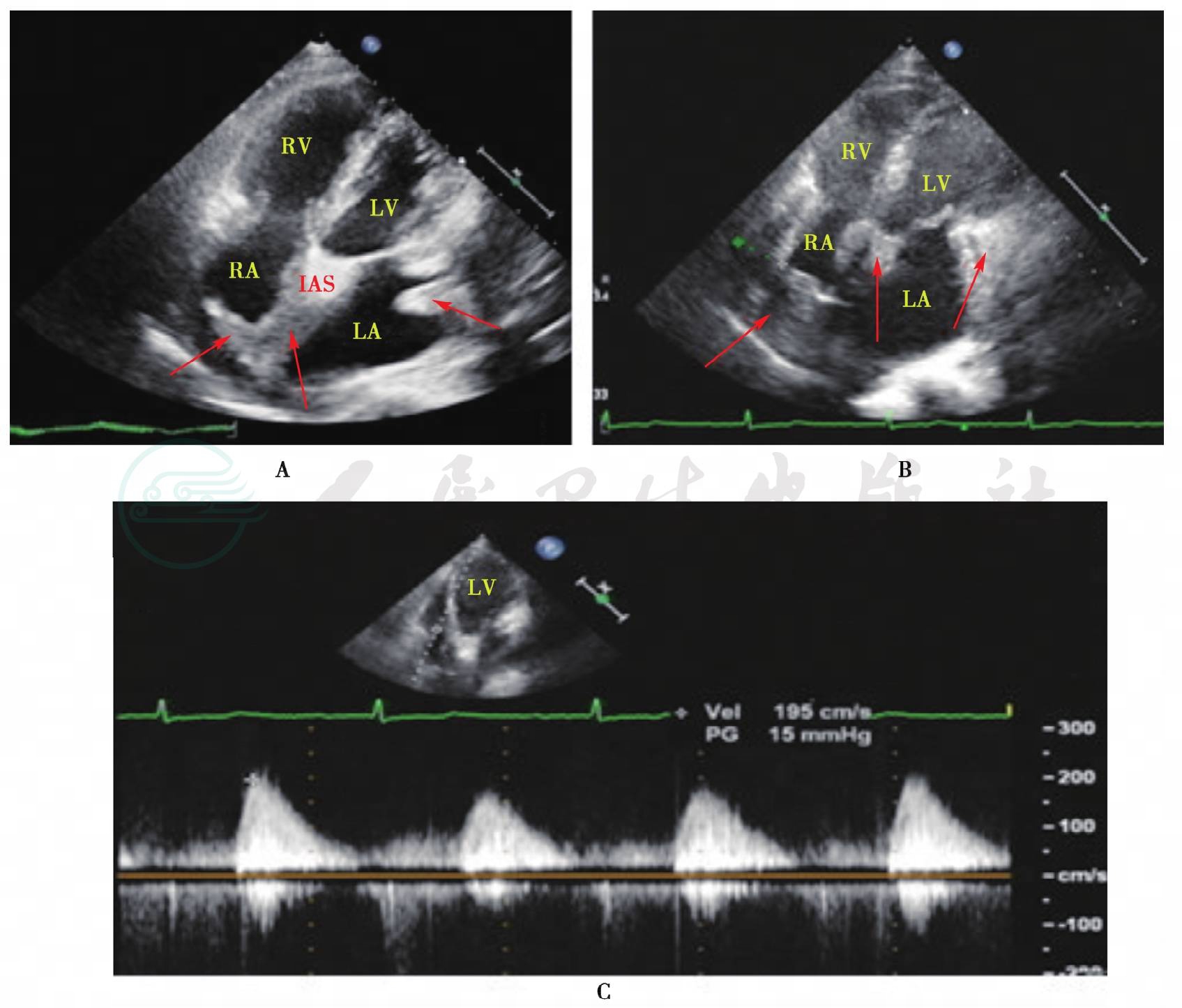
图1 2010年、2014年本次超声心动图对比
A:2010年二维超声心动图心尖四腔切面图像;B:相比2010年,2014年二维超声心动图心尖四腔切面可见心内占位病变 (箭头所示)范围增大,右心房腔逐渐减小;C:连续多普勒测及三尖瓣瓣口血流速度增快,提示三尖瓣受累。LA:左心房;LV:左心室;RA:右心房;RV:右心室; IAS:房间隔
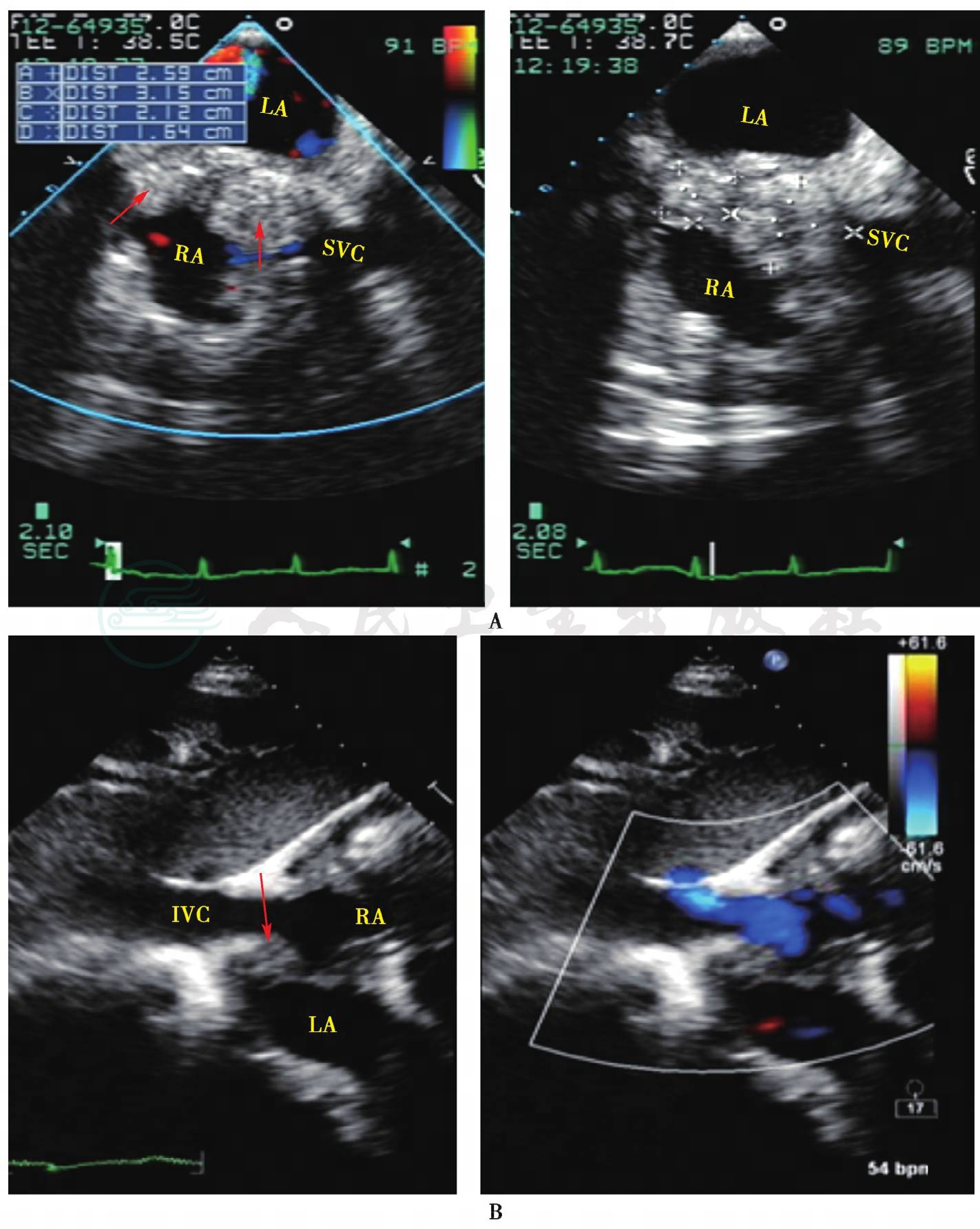
图2 本次入院超声心动图提示腔静脉受累
A:经食管超声心动图可见右心房上腔静脉入房口处有一大小约2.59cm×3.15cm光团反射 (箭头所示)致该处变窄,血流略增快;B:经胸超声心动图显示房间隔右心房面靠近下腔静脉处见光团反射 (箭头所示),但无明显受累。LA:左心房; RA:右心房;SVC:上腔静脉;IVC:下腔静脉
入院后,常规给予患者利尿、抗心律失常及对症处理。













