病例摘要
女性,54岁。主因“间断性发热、咳嗽伴消瘦、乏力6个月”于2010年8月入院。
现病史 患者6个月前于受凉后出现发热、咳嗽、心悸,体温最高达39℃,伴乏力,于我院就诊,血常规示白细胞14.4×109/L,给予抗感染治疗(具体不详)后咳嗽有所好转。停药1周后再次出现发热,体温最高达38℃,咳嗽伴少量白色黏痰。2010年6月1日复查血常规示白细胞11.8×109/L、血红蛋白94g/L,甲状腺功能正常。经治疗后体温降至正常,但渐感消瘦,6个月内体重下降约10kg,且上楼时双下肢沉重感明显,无寒战、盗汗,无食欲下降。为进一步治疗,于2010年8月住院。
既往史 平素身体状况一般,无肺炎反复发作史,无活动耐量减低史。2个月前行葡萄糖耐量试验示餐后2小时血糖为11.04mmol/L,确诊为2型糖尿病,其后间断口服那格列奈片,未规律监测血糖。否认高血压、冠心病史,否认肾脏疾病史。无肝炎、结核病史及密切接触史,无手术史,无血制品输注史,无过敏史。
个人史 原籍出生,无疫区接触史,无毒物、放射线接触史。无粉尘、尘螨职业接触史。无吸烟、饮酒史。
家族史 否认家族性遗传病史。
体格检查 体温37℃,脉搏96次/分,呼吸18次/分,血压105/60mmHg。神志清楚,发育正常。轻度贫血貌,全身浅表淋巴结未触及肿大。口唇无发绀,口腔黏膜无疱疹、溃疡。双肺呼吸动度一致,呼吸节律规整,双肺呼吸音清,右下肺可闻及小水泡音。心界不大,心率96次/分,心律齐,P2>A2,S1、S2正常,心尖部、胸骨左缘第二肋间可闻及2/6级收缩期吹风样杂音,无心包摩擦音,无异常血管征。腹软,无压痛、反跳痛、肌紧张,肝脏、脾脏肋下未触及,肠鸣音正常。四肢活动正常,无杵状指(趾),双下肢皮肤可见出血点,双下肢无可凹性水肿。
辅助检查 血常规:白细胞计数7.63×109/L,中性粒细胞百分比78.11%,红细胞计数2.762×1012/L,血红蛋白 81.2g/L,血小板计数 182.0×109/L;红细胞沉降率107mm/h;C反应蛋白58.2mg/L;血清叶酸、铁浓度下降;抗人球蛋白IgG、IgM、抗链球菌溶血素O升高,D-二聚体浓度明显升高。腹部超声:脾厚约5.0cm,长约12.2cm,肋下约1.6cm,提示脾大。肺脏CT:肺动脉高压,肺动脉主干远端、左肺动脉近端充盈缺损;双肺多发陈旧病变,右下肺内基底段小片影考虑感染性病变。入院首次超声心动图:各房室大小正常,左心室收缩功能正常;肺动脉内可见拇指状等回声团块,2.6cm× 1.6cm,随血流飘动。
初步诊断 ①乏力、消瘦原因待查。②2型糖尿病。③肺栓塞。
最终诊断
①亚急性感染性心内膜炎(甲型溶血性链球菌),继发性贫血。②先天性心脏病,动脉导管未闭(漏斗型)。③2型糖尿病。
确诊后给予左氧氟沙星(利复星)+阿莫西林/克拉维酸钾抗感染治疗8周,同时补铁、补充叶酸纠正贫血,治疗后体温正常、贫血消失。复查超声心动图:先天性心脏病、动脉导管未闭(漏斗状),肺动脉内赘生物消失 (图4)。4个月后,在局麻下行动脉导管未闭经皮伞堵术,术后患者恢复良好。
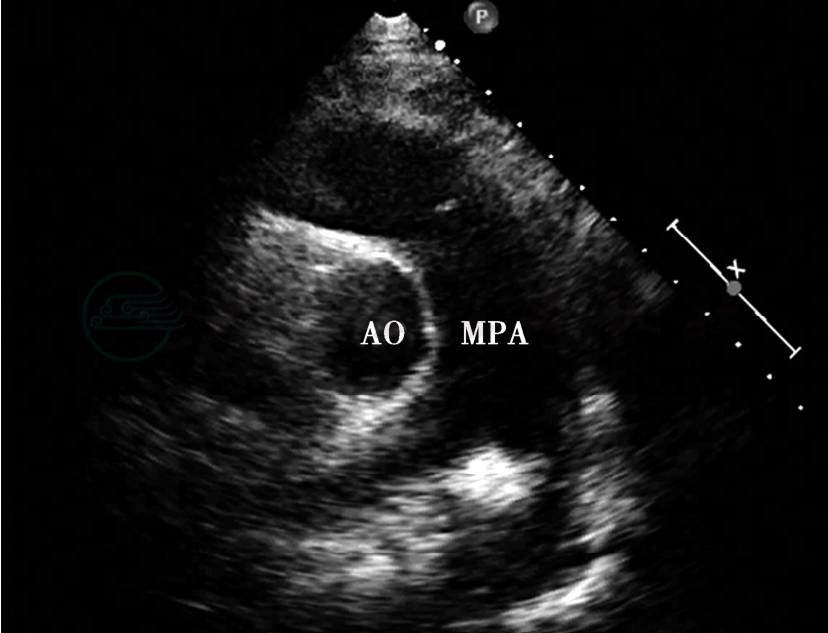
图4 治疗后超声心动图
大动脉水平主肺动脉长轴切面显示赘生物消失













