患者,男性,41岁。因反复胸闷、气短,伴咳嗽、咳痰2天于2010年3月18日收住本院CCU。患者自诉于2天前因不慎受凉感冒后出现胸闷、气短,伴咳嗽,咳痰,自服感冒药后上述症状不能缓解,故来本院进一步治疗,由门诊拟诊“胸闷原因待查,原发性高血压3级(高危)”收住入院。病程中,患者神志清,精神差,饮食睡眠差,小便量少,病程中患者有轻度头晕、腹胀。
既往史:发现高血压1个月,血压最高220/100mmHg,不规则服用“尼群地平”,血压控制不详,否认糖尿病病史,否认“乙肝、结核、伤寒等”传染病史,否认手术、外伤史及输血史,青霉素过敏。
入院查体:T 37.2℃,P 135次/分,R 26次/分,BP 175/101mmHg,神志清,精神差,口唇发绀,呼吸浅快,双肺呼吸音粗,可闻及少许湿啰音,心界无扩大,心率135次/分,律齐,未闻及杂音,腹软,肝脾肋下未触及,双下肢无水肿。生理反射正常,病理反射未引出。血常规示:WBC 2.6×109/L,N 24.5%,RBC 5.75×1012/L,Hb 162g/L,PLT 164×109/L;血气分析示:pH 7.50,PaCO2 29.0mmHg,PaO2 48.0mmHg,SaO2 87.00%(无创机械通气,吸氧10L/min);痰涂片未查见抗酸杆菌;PPD试验阴性;痰培养示草绿色链球菌+灰白奈瑟菌;ESR 23mm/h;类风湿因子、抗链球菌溶血素“O”、抗核抗体谱阴性;心电图示窦性心动过速,Ⅰ度房室传导阻滞,完全性右束支传导阻滞,ST-T改变。胸片示两肺间质性感染(图1)。
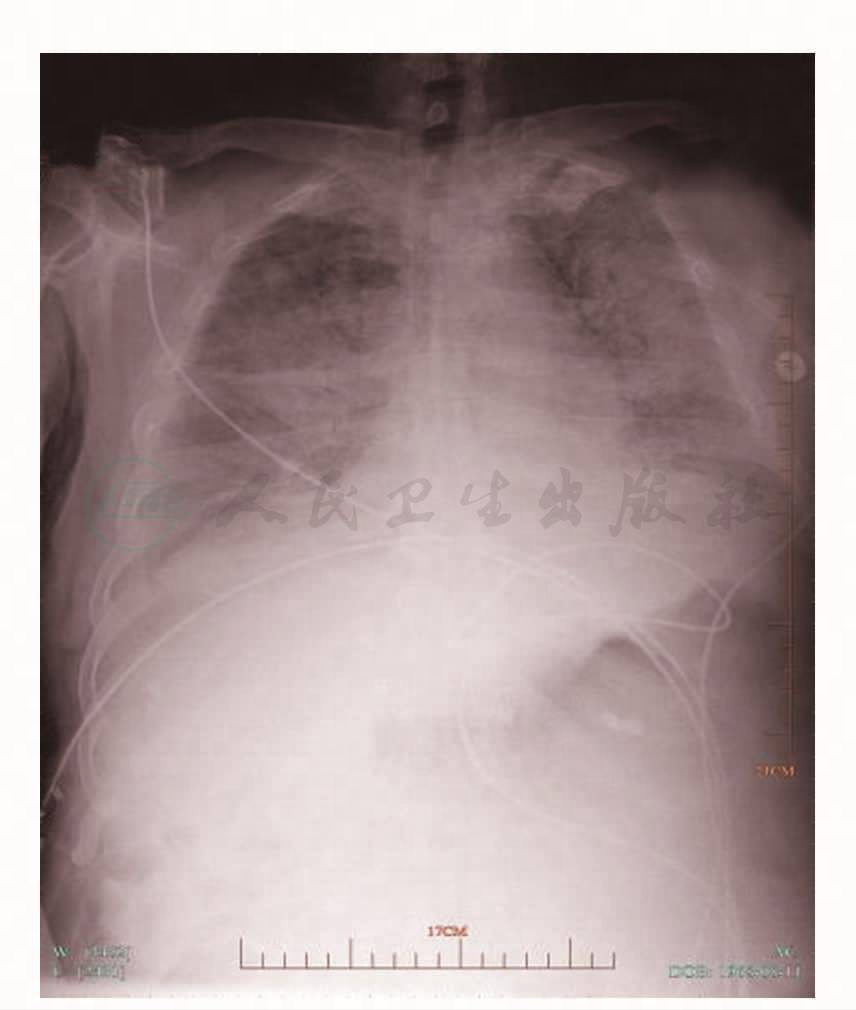
图1 胸片(2010年3月18日):肺弥漫性间质性病变
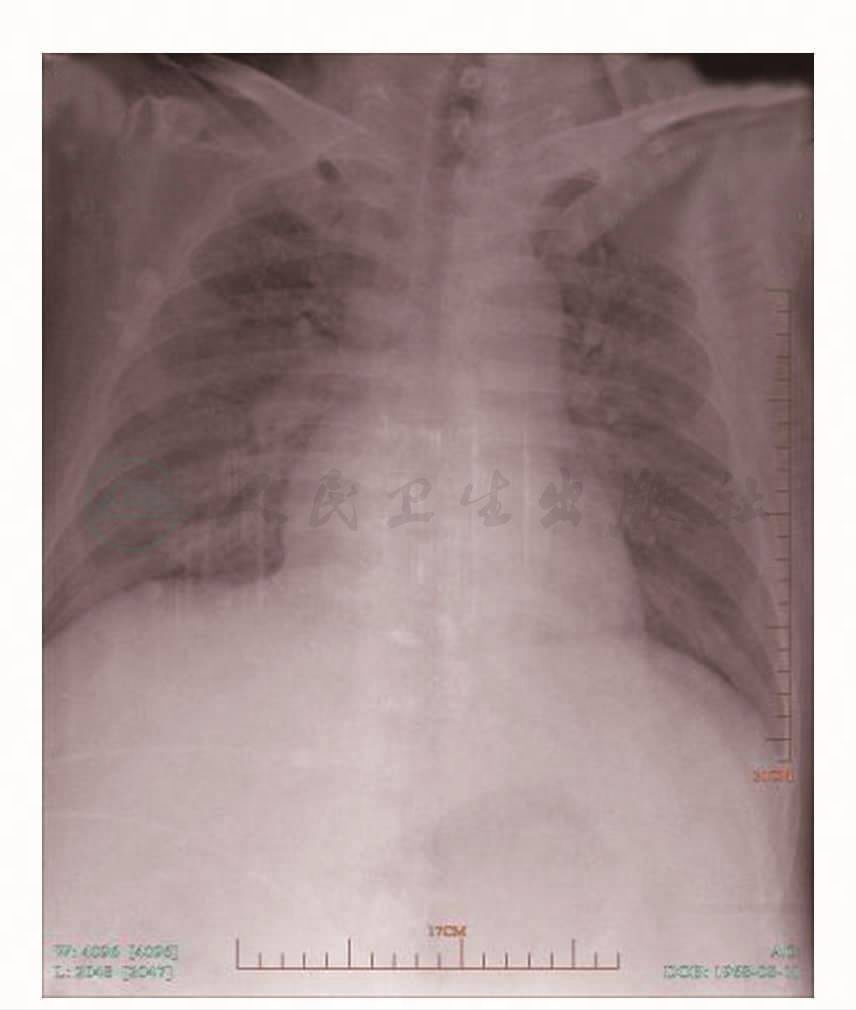
图2 胸片(2010年3月22日):双肺渗出影,有所吸收
诊治经过:入住本院CCU后给予抗感染(头孢米诺)、强心、利尿、扩血管、降压、控制心率(胺碘酮)、控制血糖、无创呼吸机辅助通气等对症治疗,症状未见改善,血氧饱和度维持在70%~80%之间,遂于次日下午转入本科RICU。转入后予亚胺培南500mg,每6小时1次,甲泼尼龙等治疗,次日患者胸闷、气憋等症状减轻,血氧饱和度升至90%以上(氧流量降至6L/min),心率降至110~120次/分之间,亚胺培南、甲泼尼龙连用2天后,于2010年3月22日复查胸片较前好转(图2),心率降至正常。复查血气分析示:pH 7.49,PaCO2 33.0mmHg,PaO2 77.0mmHg,SaO2 96%(无创机械通气,吸氧4L/min)。抗生素降级,改予头孢哌酮/舒巴坦1.5g,每8小时1次,联合莫西沙星250mg,每天1次,静脉滴注3天。于3月27日复查肺部CT示炎症渗出较前对比明显吸收好转(图3),双侧可见少量胸腔积液。于3月29日查胸部B超示右侧胸腔积液(少量,不易定位),左侧胸腔未见明显积液。于3月29日停头孢哌酮/舒巴坦,继予莫西沙星400mg,每天1次,停无创辅助通气,改予鼻导管吸氧(3L/min),患者SaO2持续维持在95%以上,3天后停用莫西沙星,于3 月31日好转出院。
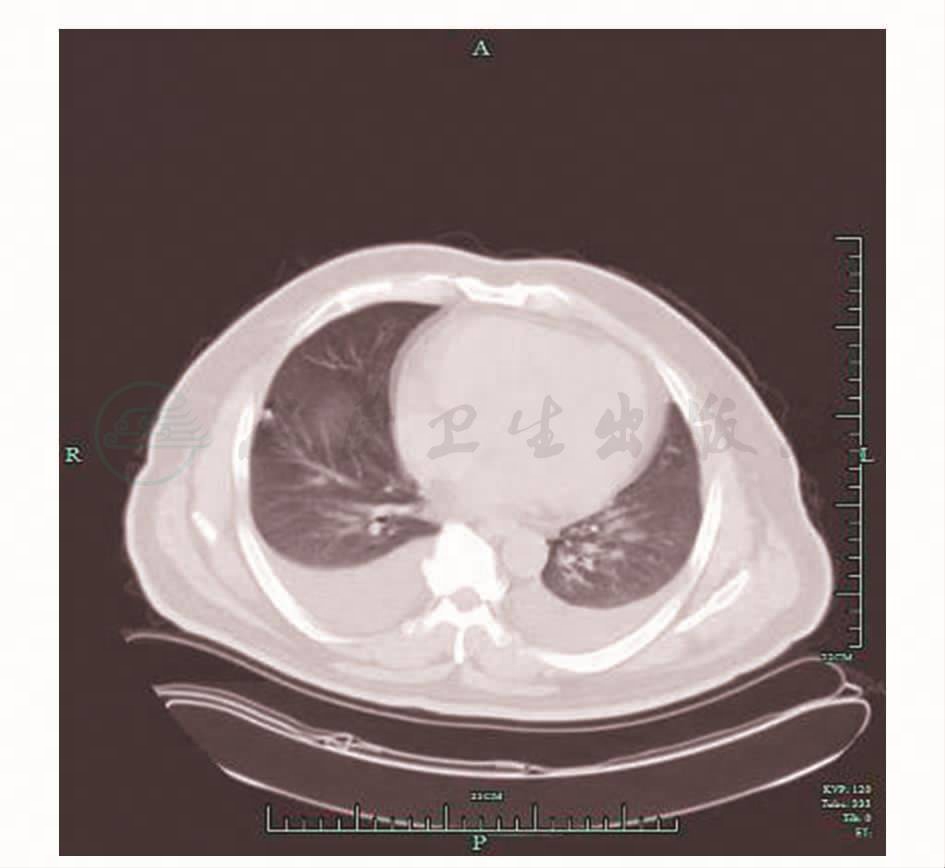
图3 肺部CT(2010年3月27日):双肺高密度渗出影,明显吸收













