患者,男性,55岁。因间断发热、咳嗽、活动性气喘1个月余于2010年3月5日入院。1个月前受凉后出现畏寒、发热,体温最高达39℃,伴阵发性咳嗽,咳少许白色泡沫痰,同时伴活动性(步行10分钟左右)气喘,休息后可缓解。无胸痛、心悸、夜间阵发性呼吸困难,无口干、眼干,无关节疼痛、肌无力。就诊于当地医院,于2010年2月17日行胸部CT检查(图1),考虑肺部感染,予罗红霉素口服,疗效不佳,后给予静脉抗生素治疗,咳嗽、咳痰、气喘症状仍无改善,体温波动在37.5~38℃,再次就诊于当地医院,重新阅片后,因不排除肺泡细胞癌可能,转诊至某大学附属医院,经会诊考虑间质性肺炎伴感染可能性大,予依诺沙星、地塞米松治疗,热退,但咳嗽、胸闷、气喘症状仍无明显改善。因昨日再次感畏寒、寒战,测体温最高达39.9℃,转诊本科。病后患者食欲缺乏,睡眠差,大小便正常,体重无明显减轻。
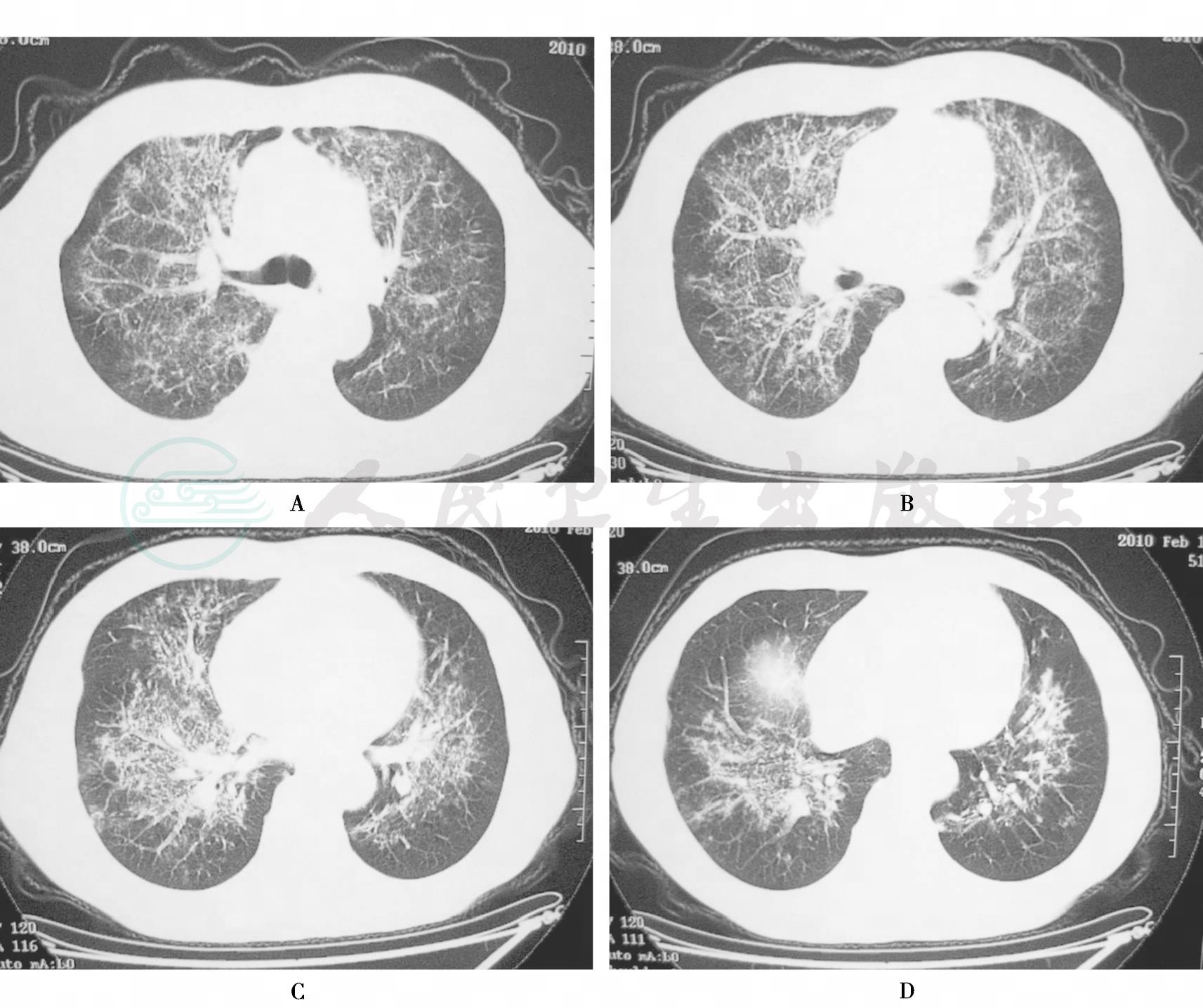
图1 胸部CT(2010年2月17日):两肺弥漫性网格影及细小结节影
既往史:5年前曾有右侧肋骨骨折的外伤史;2年前在当地皮鞋厂从事橡胶喷涂工作;近半年时有皮肤病史,治疗后遗留有暗色皮损。4个月前在当地胃镜确诊重度真菌性食管炎,服制霉菌素治疗;否认高血压、糖尿病、冠心病病史;否认肝炎、结核等传染病史;无药物过敏史;无烟酒嗜好。
入院查体:T 38.6℃,P 96次/分,R 21次/分,BP 106/62mmHg,SaO2 94%(未吸氧)。神志清楚,精神萎靡,发育正常,自主体位,步入病房,查体合作。全身皮肤和黏膜无黄染、出血,可见下肢皮肤为主的大小不等的褐色陈旧性皮损,浅表淋巴结未扪及肿大,头颅五官无畸形,口唇无发绀,咽部无充血,扁桃体不肿大,口腔内见大片白苔,颈软,气管居中,双侧颈静脉无充盈,甲状腺未触及肿大,胸廓对称无畸形,双侧呼吸运动对称,双肺叩诊呈清音,两肺呼吸音低,双下肺未闻捻发音及爆裂音。心界不大,心率96次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,无压痛,无反跳痛,肝、脾肋下未扪及,移动性浊音阴性。双手有杵状指,四肢肌力、肌张力正常,双下肢无水肿。生理反射存在,病理反射未引出。
外院相关检查结果,血常规(2010年2月17日):WBC 3.1×109/L,N 73.8%;ESR (2010年2月17日)38mm/h;胃镜(2009年11月2日)示真菌(假丝酵母菌)性食管炎(重度)。
诊治经过:根据患者病史特点以及外院的相关检查资料,诊断考虑为艾滋病伴肺孢子菌肺炎、假丝酵母菌性食管炎、口腔炎。立即进行相关的检测,并暂时给予氟康唑、头孢吡肟抗感染治疗。2010年3月6日有关报告如下:WBC 2.6×109/L,N 74%,L 10.2%(淋巴细胞比例明显偏低,参考值20%~40%);ESR 38mm/h;血气分析示pH 7.442;生化全套示:LDH 332(109~245)U/L,TP 53.2(62~85)g/L,Alb 29.2(35~51)g/L,CRP 18.2(0~8)mg/L;肺癌三项示:CEA 5.86(0~5)ng/L,CYFRA21-1 4.54(0~3.3)ng/L,NSE 22.65(0~16.3)ng/ L;淋巴细胞免疫分型示T辅助淋巴细胞/诱导淋巴细胞0.5(参考值28.5~60.5)%;T抑制淋巴细胞/杀伤淋巴细胞62(参考值11.1~38.3),T辅助淋巴细胞/T抑制淋巴细胞0.008(参考值0.9~3.6);本院HIV抗体初筛检查阳性;余尿常规、免疫球蛋白、补体及风湿自身抗体等检查均阴性。3月8日行纤支镜检查、肺活检检查,后给予复方磺胺甲𫫇唑每天12片,分4次口服;甲泼尼龙40mg,静脉滴注,每12小时一次。患者发热、咳嗽、胸闷、气喘症状迅速控制,3月11日肺活检病理报告:肺泡腔内可见较多的泡沫样物质(图2),提示肺孢子菌感染可能性大。3月12日省疾病控制中心HIV确认试验阳性。
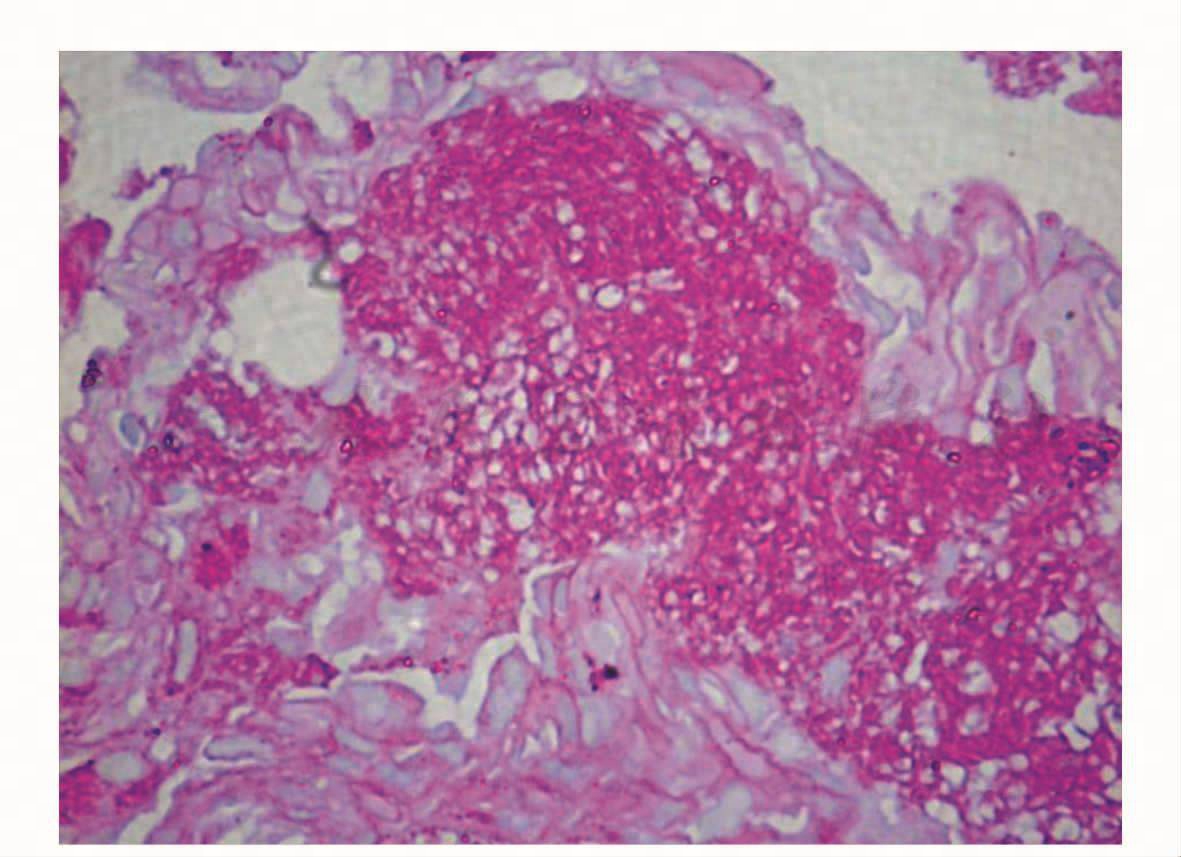
图2 肺活检病理(HE×40),肺泡腔内可见较多的泡沫样物质
最终诊断:①艾滋病并发肺孢子菌肺炎;②假丝酵母菌性食管炎;③假丝酵母菌性口腔炎。
治疗和转归:患者诊断明确,临床症状缓解,转法定医疗机构继续治疗。













