患儿,男,11岁,学生。因发热、头痛、咳嗽、咳痰20余天,于2009年10月29日入院。既往有鸽子接触史。入院查体:T 39.1℃,体重19kg。神志清,精神差,面颊潮红,呼吸急促,皮肤黏膜未见出血点、黄染,全身浅表淋巴结未见异常,双侧瞳孔等大、等圆,对光反射存在。颈软,气管居中。胸廓对称,双肺叩清音,双肺呼吸粗,双肺未闻及干湿性啰音。心前区无隆起,心律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,无压痛、反跳痛,肝脾肋下未触及,肠鸣音正常,移动性浊音阴性。巴宾斯基征、凯尔尼格征、脑膜刺激征阴性。外院胸部CT:双肺广泛点片状高密度灶,以中下肺野为著,纵隔内见肿大淋巴结。外院脑脊液:糖2.2mmol/ L,氯化物119mmol/L,蛋白374mg/L,细胞分类中性粒细胞80%。
初步诊断:①血行播散型肺结核;②结核性脑膜炎。
诊疗经过:入院后查血常规:WBC 26.63×109/L,N 90.2%。肝功及电解质正常。脑脊液:无色透明,蛋白定性试验(潘氏法)(+),糖1.66mmol/L,氯化物110mmol/L,蛋白201mg/L,细胞分类中性粒细胞80%,TB-PCR(-),墨汁染色(-),颅内压300mmH2O。遂积极给予抗结核、抗感染、降颅压、激素等对症治疗,效果不理想,病情逐渐加重,于2009年11月3日出现昏迷、低氧血症,复查胸部CT示:双肺可见弥漫分布的粟粒状阴影(图1),遂转入呼吸疾病加强监护病房(RICU)进一步检查和治疗。入RICU后复查脑脊液:无色透明,潘式法(+),糖2.11mmol/L,氯化物118mmol/L,蛋白457mg/L,细胞分类中性粒细胞80%,TB-PCR(-),墨汁染色找到隐球菌,颅内压220mmH2 O。后多次脑脊液墨汁染色涂片找到隐球菌,痰液、血液、脑脊液中培养出隐球菌。
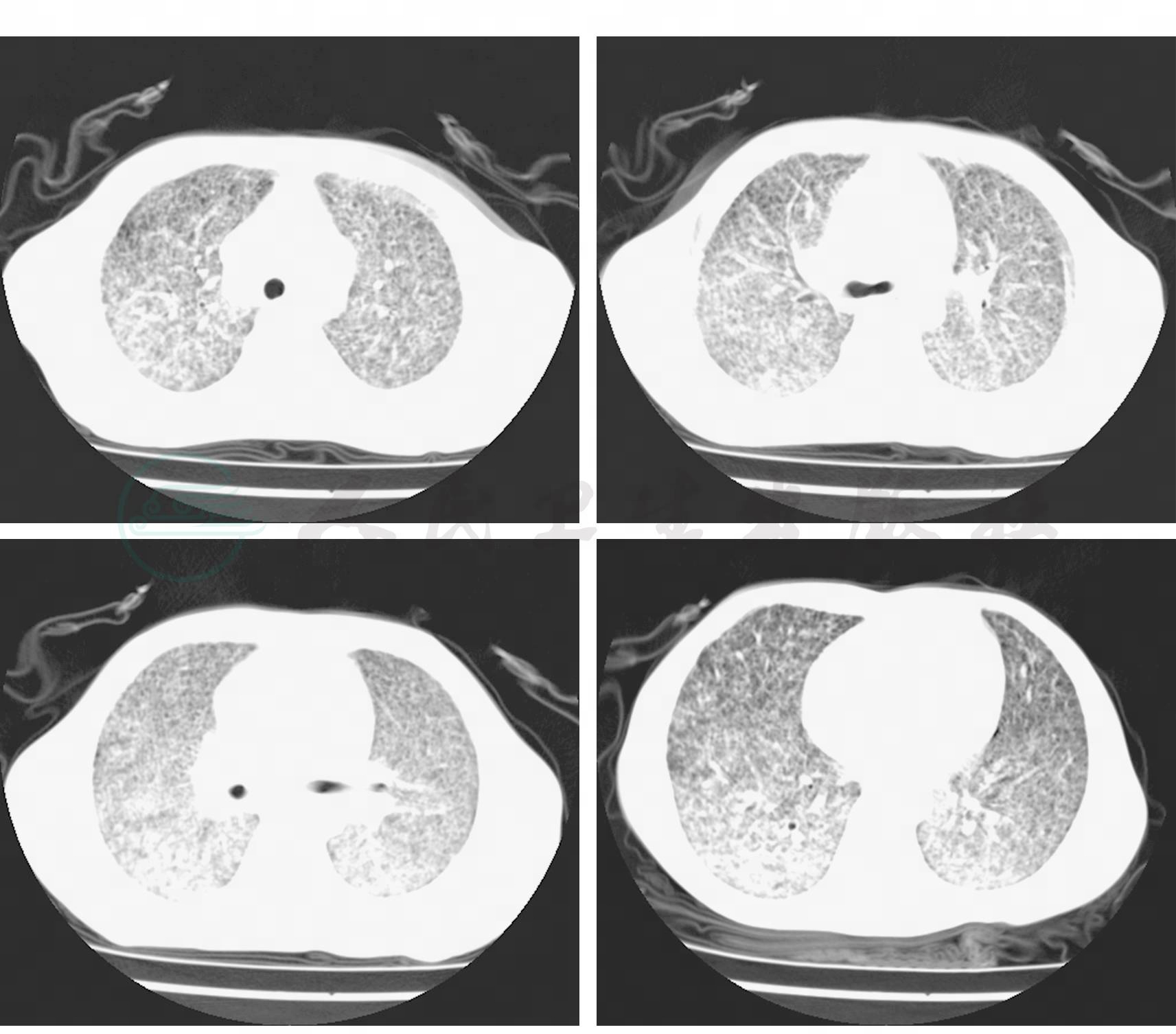
图1 胸部CT(2009-11-3):治疗前双肺粟粒影
最终诊断:①肺隐球菌病;②隐球菌性脑膜炎。
治疗和转归:2009年11月3日,给予机械通气的同时,加用氟康唑0.2g,静脉滴注,每天一次。11月5日,患者仍昏迷,同时加用两性霉素B脂质体100mg,静脉滴注,每天一次。11 月8日,患者清醒。11月15日,停机械通气,复查胸部CT示双肺粟粒状阴影较前减少(图2)。

图2 胸部CT(2009-11-16):治疗后双肺粟粒影较前减少
因每天出现高热、寒战等不良反应,于11月18日改为伏立康唑0.2g,每12小时一次,静脉滴注治疗,病情稳定后转回普通病房,继续上述治疗。11月26日复查胸部CT示双肺粟粒状阴影较前明显吸收(图3)。
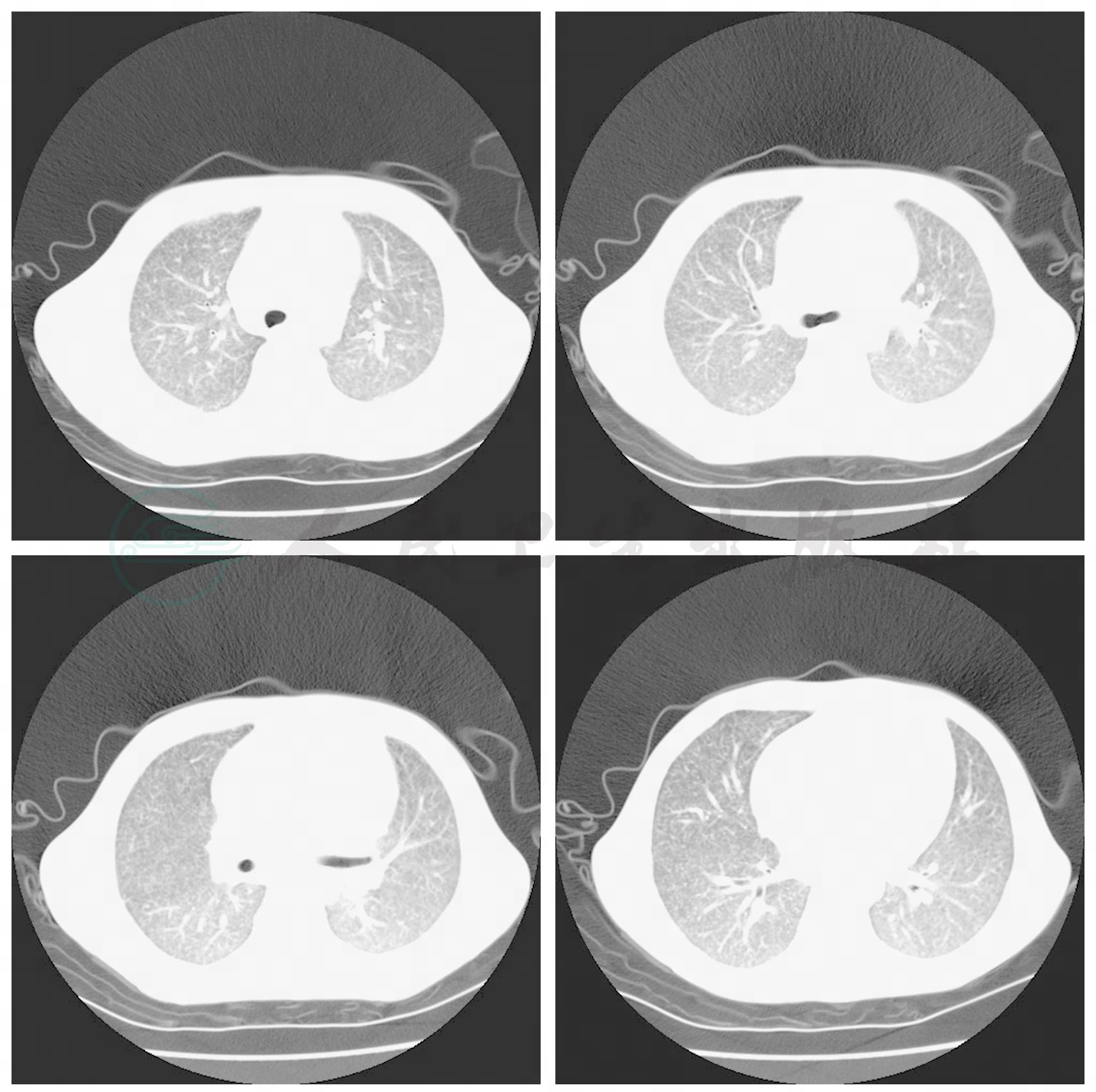
图3 胸部CT(2009-11-26):治疗后双肺粟粒影明显吸收
12月1日复查脑脊液:无色透明,脑脊液蛋白定性试验(潘氏法)(+),糖2.91mmol/L,氯化物119mmol/L,蛋白155mg/L,墨汁染色未找到隐球菌,颅内压150mmH2O。此后脑脊液墨汁染色未再找到隐球菌,脑脊液及血培养未再找到隐球菌。12月7日停伏立康唑静脉滴注,改氟康唑0.2g,每天一次,口服。12月12日,患者住院41天后好转出院。出院后继续氟康唑0.2g,每天一次,口服。2010年1月8日来院复查,脑脊液、肺部、颅脑CT均示明显好转(图4)。
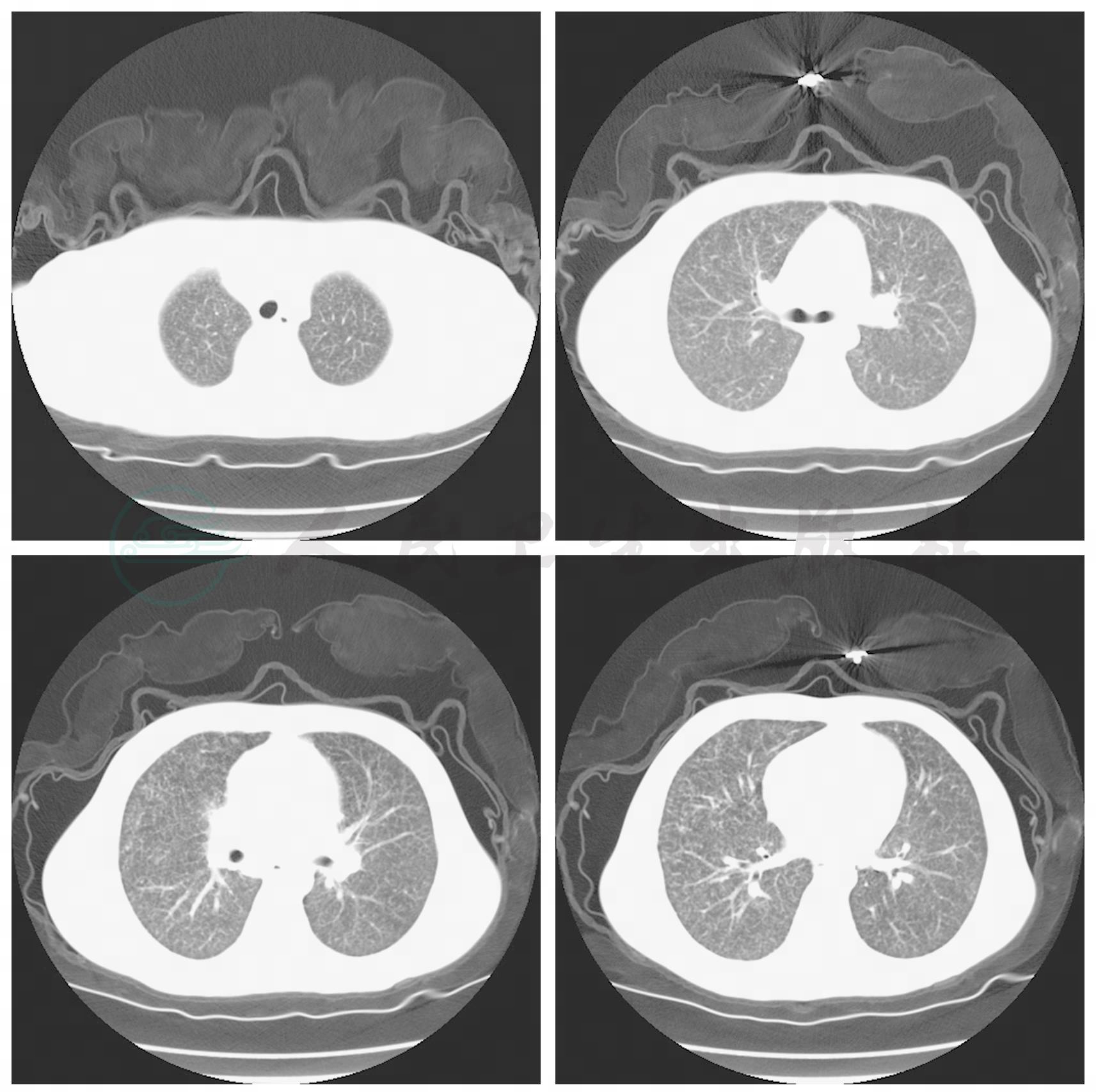
图4 胸部CT(2010-1-8):治疗后双肺粟粒影明显吸收













