患者,女性,76岁,家庭妇女。4年前发现肺结核,规则抗结核治疗1年后全愈。3年前发现原发性高血压,口服非洛地平、美托洛尔片,血压控制良好。50天前因突发胸痛在外院就诊,行冠状动脉造影术,诊断为冠心病,急性下壁、侧壁、后壁心肌梗死。否认糖尿病、慢性肝病,否认药物过敏史。
患者20天前无明显诱因出现神志不清伴呕吐,并出现四肢抽搐。急至外院就诊,查头颅CT示腔隙性脑梗死;胸部CT示两肺感染(图1,图2);查血电解质提示严重低钠血症,遂收住ICU。
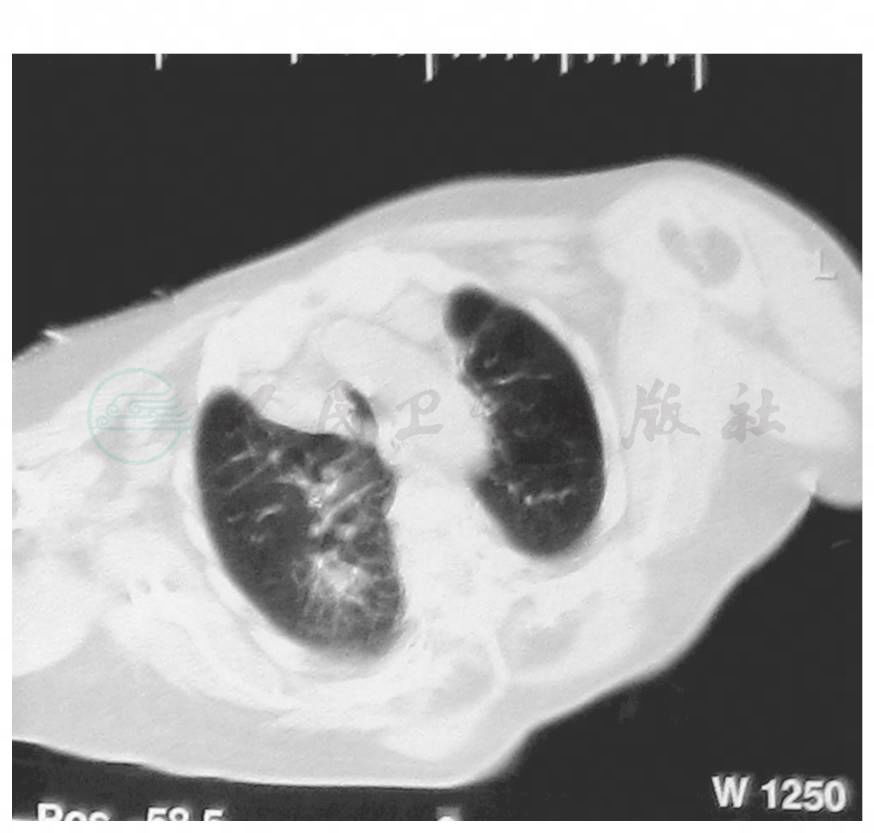
图1 胸部CT(12月12日)
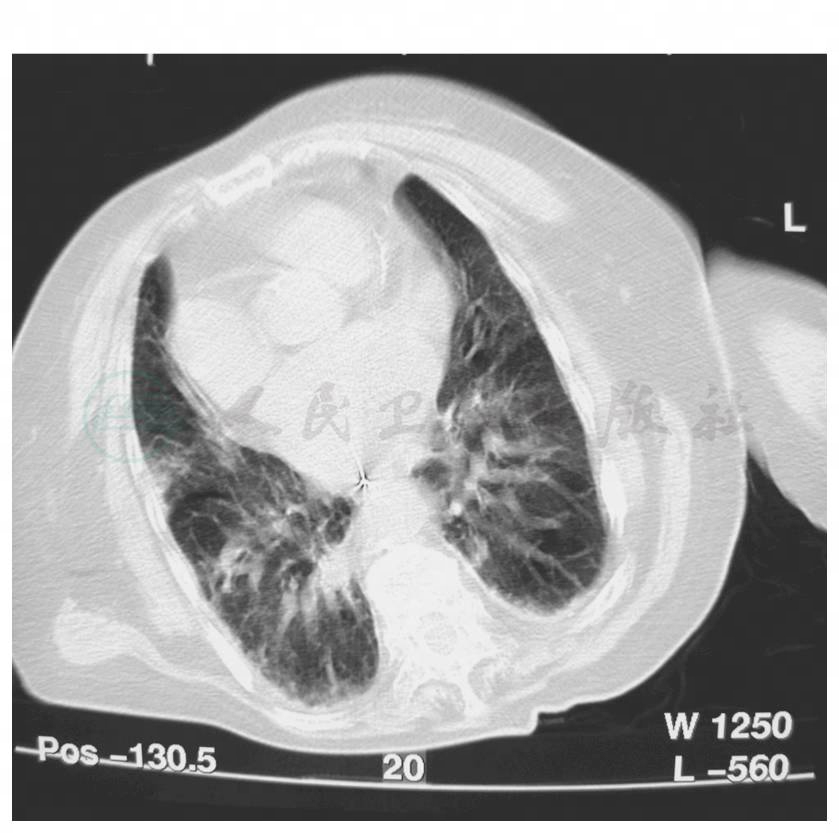
图2 胸部CT(12月12日)
给予头孢哌酮/舒巴坦、莫西沙星抗感染,后加用氟康唑联合抗感染,同时给予纠正电解质紊乱、营养支持等治疗。次日(12月12日)因出现氧饱和度下降行气管插管、机械辅助通气。12月13日患者神志转清。12月16日复查胸部CT示两肺渗出较前加重(图3,图4)。12月18日行气管切开,继续机械辅助通气。患者体温波动,痰量多,呼吸费力,脱机困难。于12月31日转本院呼吸科监护室进一步诊治。
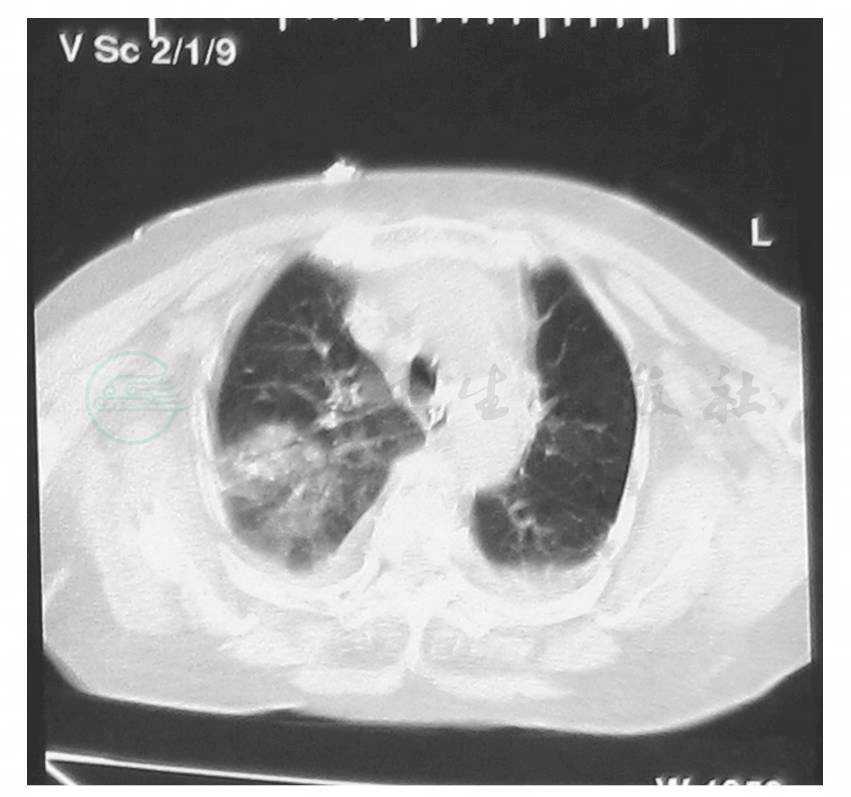
图3 胸部CT(12月16日)
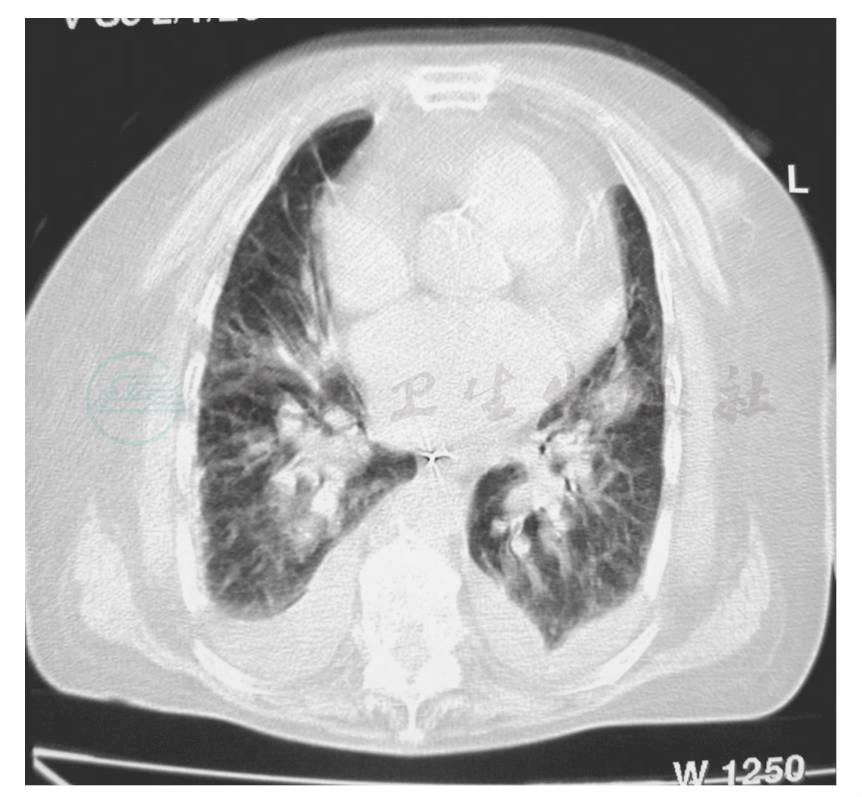
图4 胸部CT(12月16日)
入院时体检:T 37.8℃,P 100次/分,暂停多巴胺,血压降至80/45mmHg。多巴胺维持下,BP 105/55mmHg,R 40次/分,神志清。气管切开接呼吸机辅助通气下,SaO2波动在90%~94%,呼吸较促,听诊两肺散在湿性啰音,可闻及多量痰鸣音,未闻及哮鸣音。心界无扩大,心音较低,心律不齐,HR 100次/分,腹(-)。双下肢无水肿。神经系统体征(-)。
外院住院期间辅助检查资料显示,12月12日血常规示:WBC 11.8×109/L,N 90.7%,Hb 105g/L;血气分析示:pH 7.438,PaCO2 48.8mmHg,PaO2 40.5mmHg,FiO2 70%;12月14日血常规示:WBC 18.33×109/L,N 87.7%,Hb 108g/L;CRP 110mg/L;12月12日—12月31日住院期间痰培养先后培养到溶血不动杆菌、鲍曼不动杆菌、洋葱伯克霍尔德菌、嗜麦芽窄食单胞菌、铜绿假单胞菌。所有分离菌均呈β-内酰胺酶阴性。住院期间应用抗生素,12月12日—12月16日,头孢哌酮/舒巴坦3.0g,每12小时一次,加莫西沙星0.4g,每天一次;12 月16日—12月31日,头孢哌酮/舒巴坦3.0g,每12小时一次,加莫西沙星0.4g,每天一次,加氟康唑0.4g,每12小时一次。
初步诊断:①呼吸机相关性肺炎;②呼吸衰竭;③冠状动脉硬化性心脏病;④亚急性心肌梗死;⑤心源性休克;⑥低钠血症;⑦代谢性脑病;⑧继发性癫痫;⑨原发性高血压;⑩陈旧性肺结核。
患者入院后给予患者气管切开、呼吸机辅助通气(SIMV 12次/分+ PSV 12cmH2 O+ PEEP 3cmH2O),继续头孢哌酮/舒巴坦3.0g,每12小时一次,抗感染治疗,多巴胺维持血压,氯吡格雷、阿司匹林肠溶片口服,营养支持,维持液体量、酸碱平衡,纠正电解质紊乱。密切监测患者生命体征,显示体温波动,最高体温38.8℃(肛温),气道分泌物量多,为黄色脓性。
实验室检查:血常规示WBC 7.6×109/L,N 93.4%,Hb 113g/L,PLT 288×109/L;血气分析示pH 7.407,PaCO2 50.9mmHg,PaO2 52.5mmHg,FiO2 60%;ESR 34mm/h;CRP 10.30mg/L;血清蛋白27.1g/L;转氨酶、胆红素、电解质、血肌酐、CK、CK-MB值均正常;B型钠尿肽427pg/ml;心脏超声示左室偏大,左室下壁、侧壁、后壁节段性收缩活动减弱。1月2日查床旁胸片显示两肺渗出,右上肺、两下肺为著(图5)。1月4日和1月5日两次痰涂片结果为革兰阳性球菌;1月2日和1月4日两次痰培养结果为金黄色葡萄球菌(β-内酰胺酶阳性)。其中一次同时培养到洋葱假单胞菌,药敏结果为头孢哌酮/舒巴坦中介(I),美罗培南敏感(S);另一次同时培养到嗜麦芽窄食单胞菌,药敏结果为头孢哌酮/舒巴坦敏感(S),美罗培南耐药(R)。
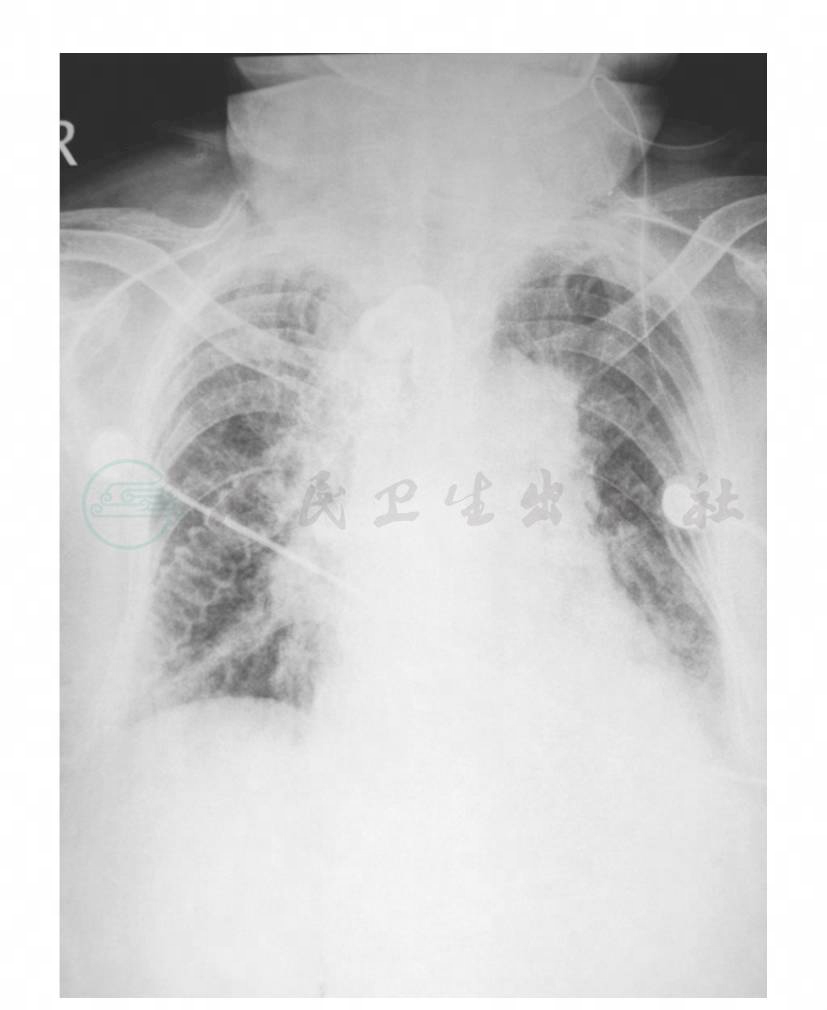
图5 床旁胸片(1月2日)显示两肺渗出,右上肺、两下肺为著
根据患者体温仍波动,气道分泌物仍为黄脓性、量多,呼吸较促,胸片提示两肺渗出,结合病原菌检查结果,考虑为金黄色葡萄球菌MRSA和非发酵菌混合感染。而患者头孢哌酮/舒巴坦已用20余天,肺部感染仍控制欠佳,参考其药敏报告,1月4日予停用头孢哌酮/舒巴坦,改用美罗培南(洋葱假单胞菌敏感)1.0g,每8小时一次,加替考拉宁,0.4g,每天一次(首日剂量加倍),联合抗感染治疗。之后患者体温逐渐恢复正常,呼吸道分泌物明显减少。1月12日复查床旁胸片显示两肺斑片状渗出较前有吸收(图6)。
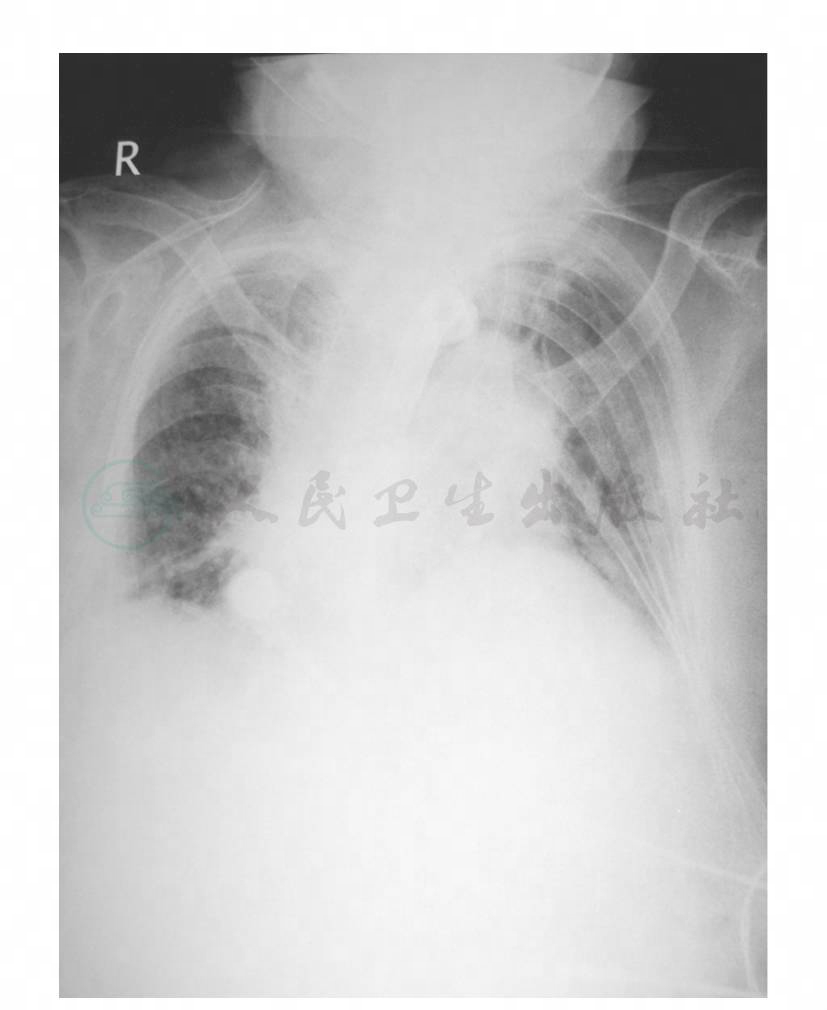
图6 床旁胸片(1月12日)显示两肺斑片状渗出较前有吸收
在此期间,因该例亚急性心肌梗死导致顽固性低血压,多次请心内科会诊,指导小剂量地高辛应用,利尿剂微调,以改善心功能,提升血压。1月12日开始患者血压趋于平稳,停用多巴胺,呼吸机参数下调;1月13日尿培养报告白假丝酵母菌;1月14日考虑患者呼吸道感染控制良好,为避免长期广谱抗生素应用继发深部真菌感染,停用美罗培南,改莫西沙星0.4g,每天一次,联合替考拉宁继续抗感染治疗。但1月15日患者再次出现体温升高,最高至38.1℃(口温),呼吸道分泌物再次增多,为黄白脓痰,感觉呼吸费力,呼吸机参数重新回调。行痰涂片、痰培养指导治疗。1月16日痰涂片结果示革兰阴性杆菌;1月13日、1月14日和1月15日三次送检痰培养报告鲍曼复合醋酸钙不动杆菌(MDR),药敏结果为头孢哌酮/舒巴坦(I)、头孢他啶(I),其余均耐药。1月16日加用头孢哌酮/舒巴坦3.0g,每8小时一次。至此,患者用药为头孢哌酮/舒巴坦3.0g,每8小时一次,加莫西沙星0.4g,每天一次,加替考拉宁0.4g,每天一次,抗感染治疗。患者体温逐渐回降,1月20日体温完全恢复正常,呼吸平稳,痰色转白,量减少。1月22日停用替考拉宁。1月26日停莫西沙星,继续头孢哌酮/舒巴坦3.0g,每8小时一次,并开始呼吸机参数下调。1月29日复查床旁胸片示两肺透亮度基本对称,两肺渗出少(图7)。1月29日脱机。2月2日气管切开处换金属套管。2月3日停用头孢哌酮/舒巴坦(疗程19天)。参考药敏改用相对较窄谱头孢他啶2.0g,每12小时一次,抗感染,并转入普通病房。2月11日停用头孢他啶,此后未再应用抗生素。
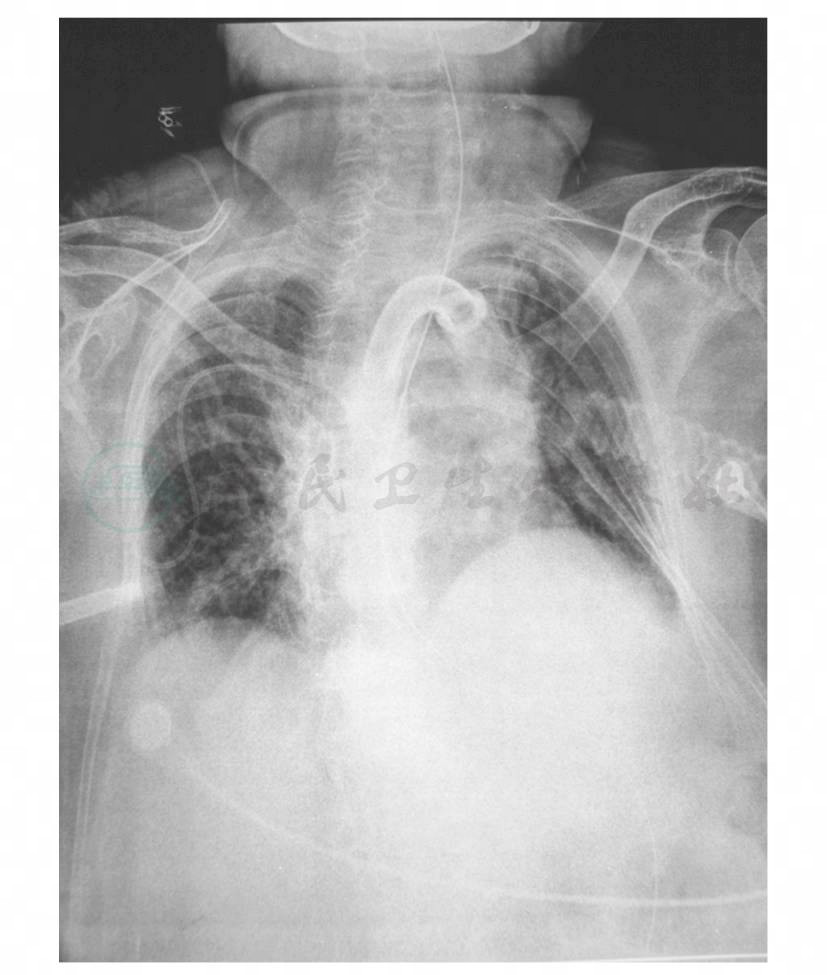
图7 床旁胸片(1月29日)显示两肺透亮度基本对称,两肺渗出少













