患者,男性,64岁,退休工人。因反复咳嗽、咳痰20余年,气促10余年,再发加重1周,于2009年8月12日第六次入院。患者20余年前无明显诱因开始出现咳嗽、咳痰,为阵发性轻咳,咳白色黏液痰,晨起明显,多在冬春季节气候变化时受凉感染后加重,经抗感染等治疗后能缓解。10余年前开始出现活动后气促,尤以爬坡及上楼时明显。于2005年12月第一次在本科住院治疗,行肺功能检查诊断为慢性阻塞性肺疾病,先后于2006年11月、2007年9月、2009年2月和2009年5月四次在本科住院治疗。患者长期吸入沙美特罗/氟替卡松50/500治疗,症状时有反复。入院前1周,患者受凉后咳嗽、咳痰加重,咳黄绿色脓痰,休息时亦有气促,伴发热,体温最高达39.5℃,自服莫西沙星0.4g,每天1次,共6天后无缓解,第六次入住本科。
既往否认冠心病病史,有长期吸烟史(20支/天×40年),否认肝炎、结核病及接触史,无药物过敏史。
入院查体:T 39.5℃,P 104次/分,R 22次/分,BP 130/80mmHg,SpO2 88%(呼吸空气时)。慢性重病容,神清,精神差,口唇发绀,颈静脉稍充盈。桶状胸,双下肺可闻及中量干湿啰音。心界向左扩大,剑突下心音增强,心率104次/分,律齐。肝脾肋下未及,双下肢不肿。
辅助检查:血常规(8月12日):WBC 10.72×109/L,N 86%;血气分析:pH 7.358,PaCO2 72.9mmHg,PaO2 53.9mmHg;心电图(ECG):窦性心动过速,肺型P波,高顺转位;肺功能:FEV1占预计值的百分比为26%,第一秒用力呼气容积/用力肺活量(FEV1/FVC)为35%;胸片(图1):COPD合并感染,以右肺下叶明显;大小便常规、肝肾功能正常。
最终诊断:①慢性阻塞性肺疾病(急性加重期);②肺心病(肺功能失代偿期)呼吸困难分级3级;③Ⅱ型呼吸衰竭。
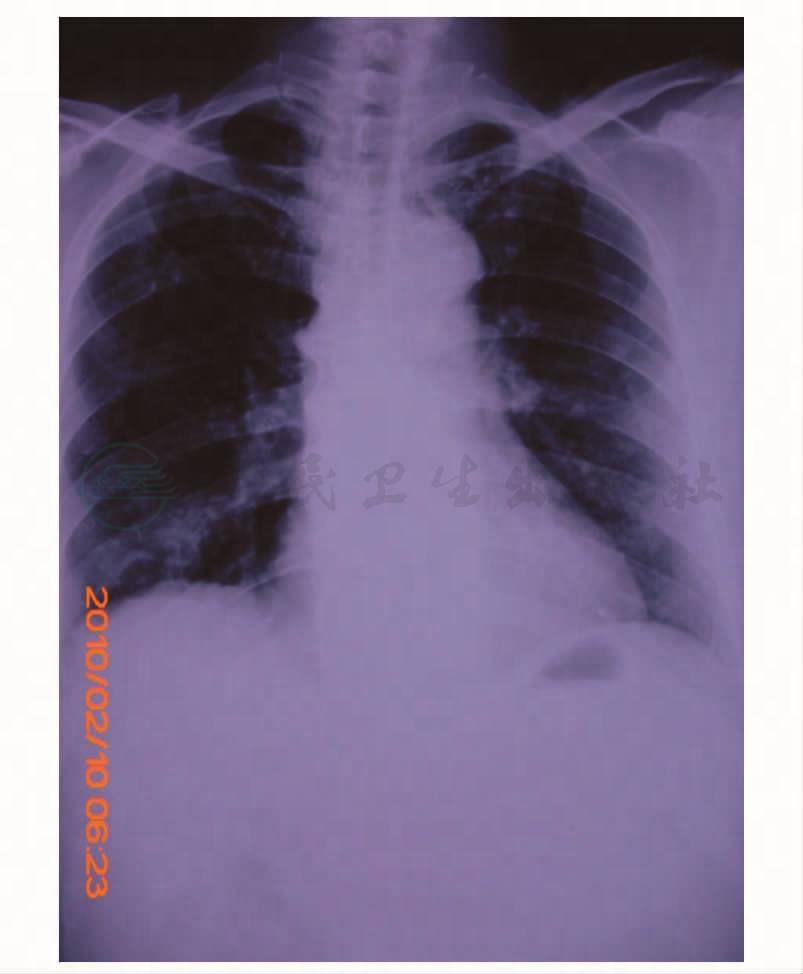
图1 胸片(8月12日)
治疗与转归:入院后完善痰培养、血培养检查,经验性选用哌拉西林/他唑巴坦4.5g,每8小时一次,静脉滴注,抗感染治疗,并予以复方异丙托溴铵雾化吸入治疗,静脉给予甲泼尼龙40mg,每天1次,5天后改为口服,双水平气道正压通气(BiPAP)改善肺通气,并给予营养支持等治疗。8月14日痰培养示鲍曼不动杆菌,对碳青霉烯类、喹诺酮类耐药,对头孢哌酮/舒巴坦和氨苄西林/舒巴坦敏感。8月16日痰培养示铜绿假单胞菌,对哌拉西林/他唑巴坦敏感。血培养阴性。经上述治疗,患者咳嗽、咳痰、气促有所好转,体温下降但未到正常。8月19日患者体温开始反弹,最高达39.1℃。8月20日痰培养再次回报铜绿假单胞菌(图2),患者体温未降。考虑病情反复,综合3次痰培养药敏结果,改用头孢哌酮/舒巴坦2.0g,每8小时一次,静脉滴注,抗感染治疗8天后,患者体温逐渐正常,痰量减少,痰液变清,呼吸困难缓解,双肺湿啰音较前明显减少。复查血常规(8月28日):WBC 5.72×109/L,N 77%;血气分析:pH 7.335,PCO2 65.2mmHg,PO2 86.8mmHg;胸片(图3):COPD合并感染,渗出灶较前明显吸收。此后连续三次痰培养阴性。患者好转出院。
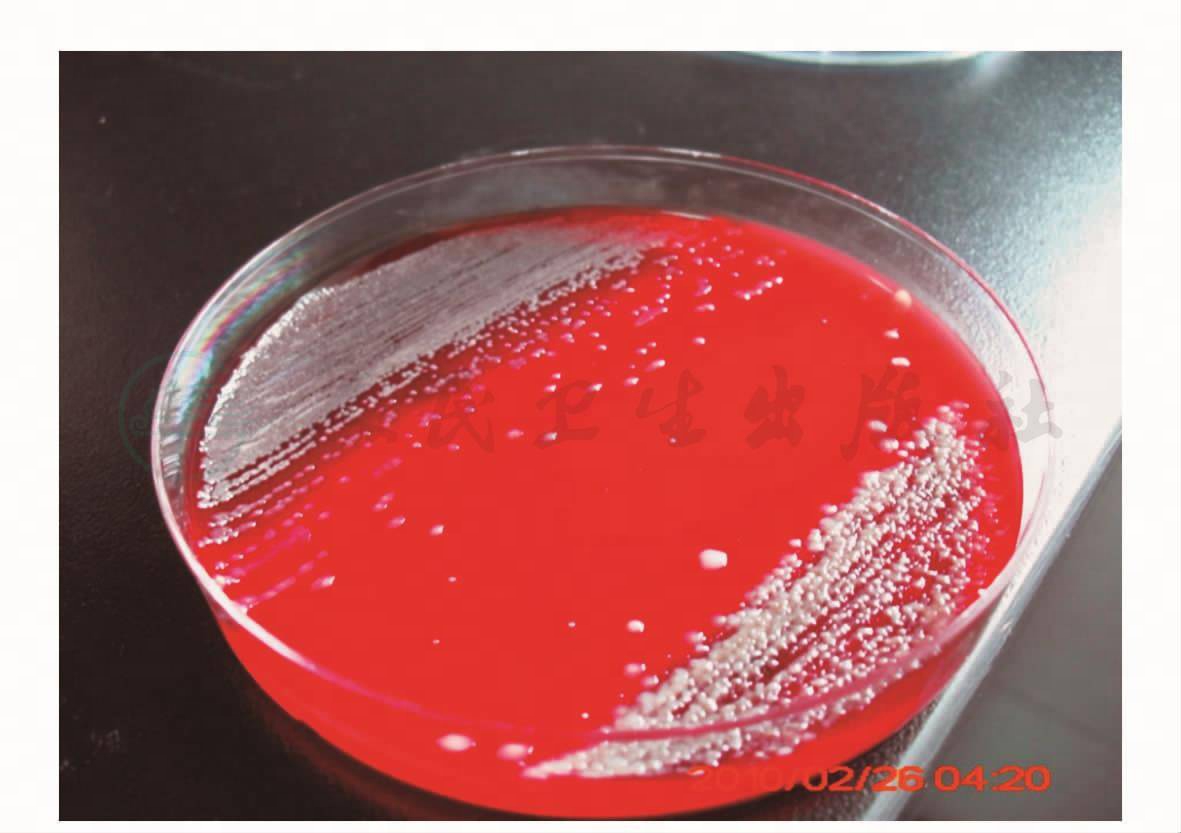
图2 痰培养基上的铜绿假单胞菌(8月20日)
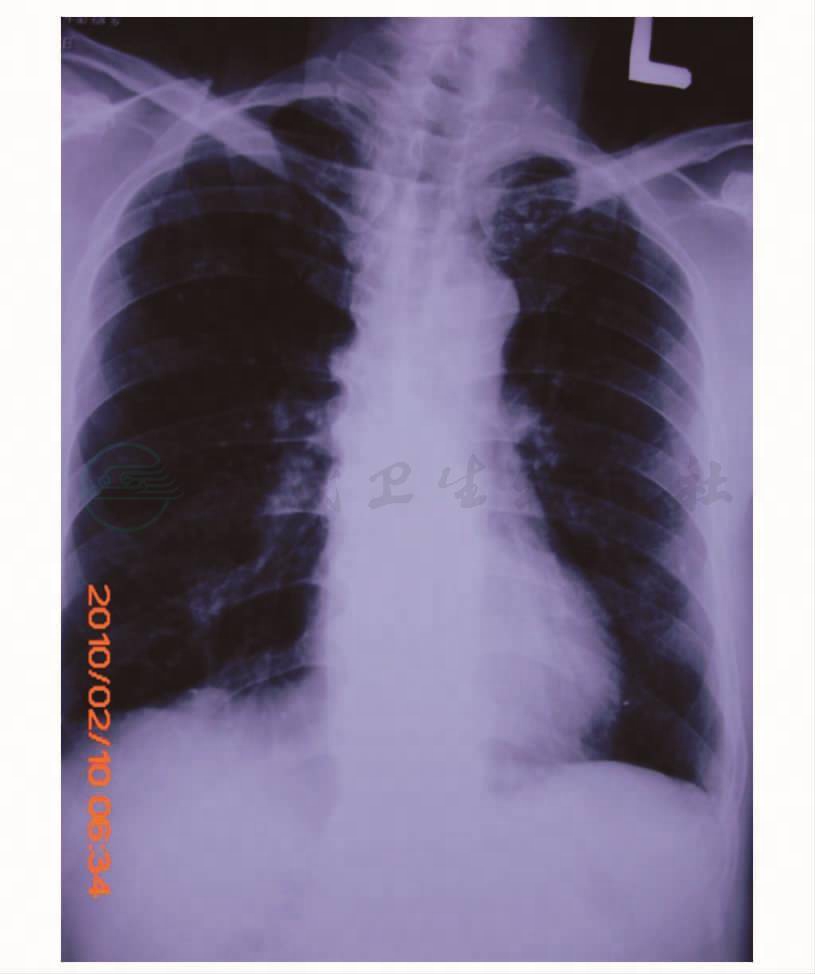
图3 胸片(8月28日)













