患者,男性,91岁。于2010年1月2日自觉胸闷、气急,症状渐加重,3小时后来本院,以呼吸困难原因待查收入心内科。查体:T 39.8℃,R 24次/分,P 94次/分,BP 100/70mmHg。胸片:左肺密度增高(图1)。血常规:WBC 4.4×109/L,N 85%。血气分析:PaO2 104mmHg(吸氧),PaCO2 33mmHg。D-二聚体(-)。双下肢深静脉彩超:右股总静脉分叉处可见宽0.44cm的实性等回声充填,血液呈充盈缺损。左股总静脉分叉处可见宽0.30cm的实性等回声充填,血液呈充盈缺损。
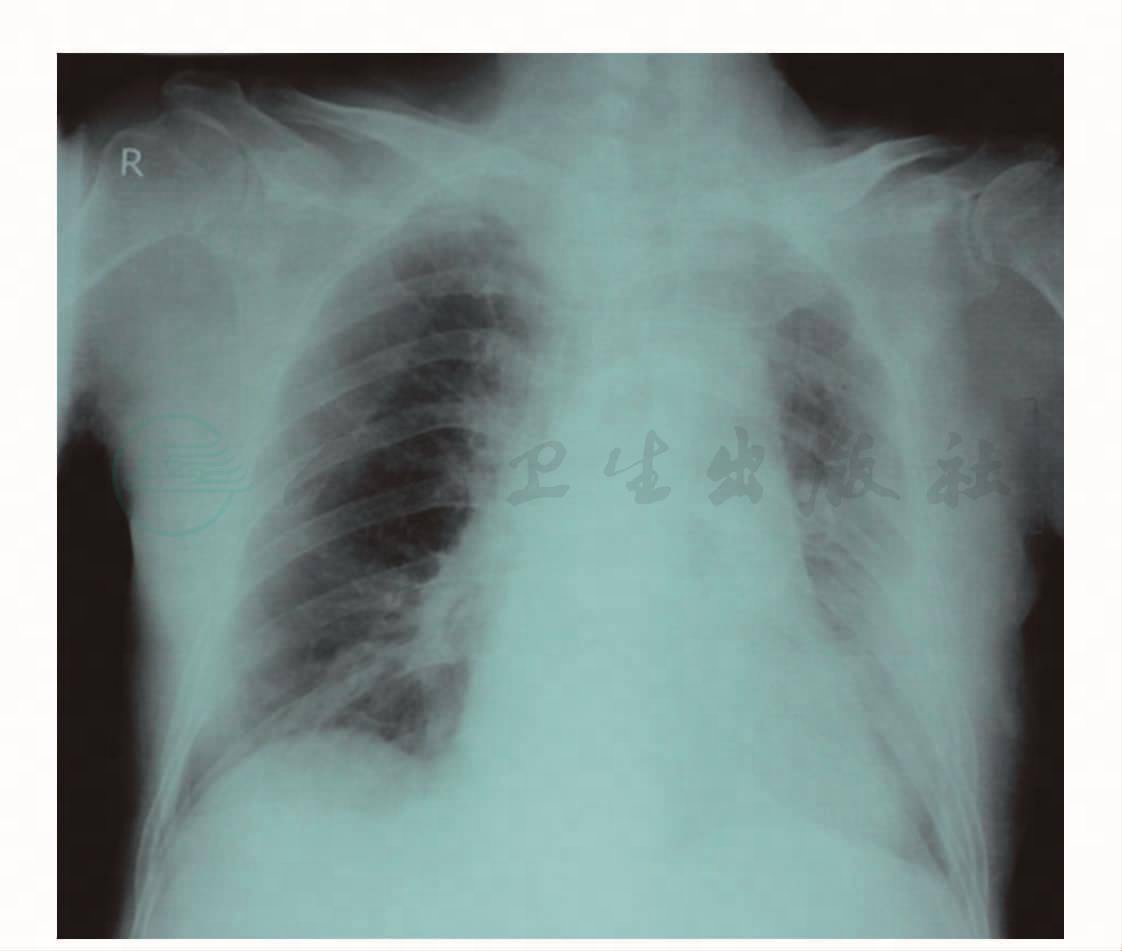
图1 胸片(2010-1-3):左肺密度增高
既往史:冠心病史10年,冠脉支架术后3年,1年前发现双下肢深静脉血栓形成。
初步诊断:①冠心病;②冠脉支架术后;③左肺炎;④双下肢深静脉血栓形成。
给予扩张冠脉、吸氧,头孢吡肟2.0g,每天3次治疗,体温开始下降,呼吸困难缓解。
2010年1月5日血培养回报:托尔豪特链球菌。经会诊,以败血症转入本科。T 37.8℃,P 84次/分,R 20次/分,BP 150/85mmHg。一般状态良好,呼吸平稳,左背部可闻及小水泡音。继续头孢吡肟2.0g,每天3次,治疗一周。体温降至37.2℃,咳嗽减轻,少许黄痰。血培养、痰细菌、真菌培养均阴性。
2010年1月13日,患者病情加重,T 37.4℃,咳嗽,气急加重,黄痰开始增多。查体:双肺散在干啰音。胸部CT:左肺上叶淡片影,左侧胸膜肥厚(图2)。考虑为院内感染,细菌对头孢吡肟耐药,可能为产超广谱β-内酰胺酶(ESBL)革兰阴性杆菌。1月14日,改用哌拉西林/他唑巴坦4.5g,每8小时一次,同时复查痰细菌、真菌培养,仍为阴性。病情渐加重,黄痰增多,双肺干啰音明显增多,呼气延长。考虑气道痉挛同时伴有痰液引流不畅,1月14日加用甲泼尼龙40mg,每天3次,多索茶碱0.2g,每天3次,复方异丙托溴铵、布地奈德、盐酸氨溴索加强雾化吸入,协助排痰。患者病情无明显好转,每天黄痰约60ml,双肺布满干啰音。再次痰细菌、真菌培养,仍为阴性。1月15日考虑是否合并甲型流感,因该患者探视者较多,且当时病房里多位患者感冒,故加用奥司他韦75mg,每天3次。至21日,病情仍无明显好转,黄痰仍较多,双肺干啰音未见减少。痰培养还是阴性,曾考虑行气管镜检查,但患者高龄,呼吸困难明显。1月21日,调整治疗方案为美罗培南0.5,每8小时一次,加用氟康唑0.2g,每天1次,同时雾化次数增加,反复痰细菌、真菌培养仍为阴性,病情较前有所好转:痰量略减少,仍为黄色黏稠,双肺啰音未增多,也未明显减少。1月28日痰涂片:革兰阳性球菌和革兰阴性杆菌。1月30日、31日痰细菌培养两次回报:解甘露醇罗尔斯顿菌呈优势生长,分别为80%和70%。美罗培南中度敏感,头孢哌酮/舒巴坦和左氧氟沙星敏感。两次痰真菌回报:烟曲霉+。结合以上痰检结果,考虑为革兰阴性杆菌感染。烟曲霉可能为呼吸道定植菌。2010年1月29日,更换头孢哌酮/舒巴坦3.0g,每天3次联合左氧氟沙星0.3g。从2月1日起病情明显好转,黄痰明显减少,双肺干啰音明显减少,将甲泼尼龙逐渐减量至停用。2月4日,复查痰菌、真菌均阴性,病情进一步好转。2月10日,偶有咳嗽,双肺听诊无啰音。
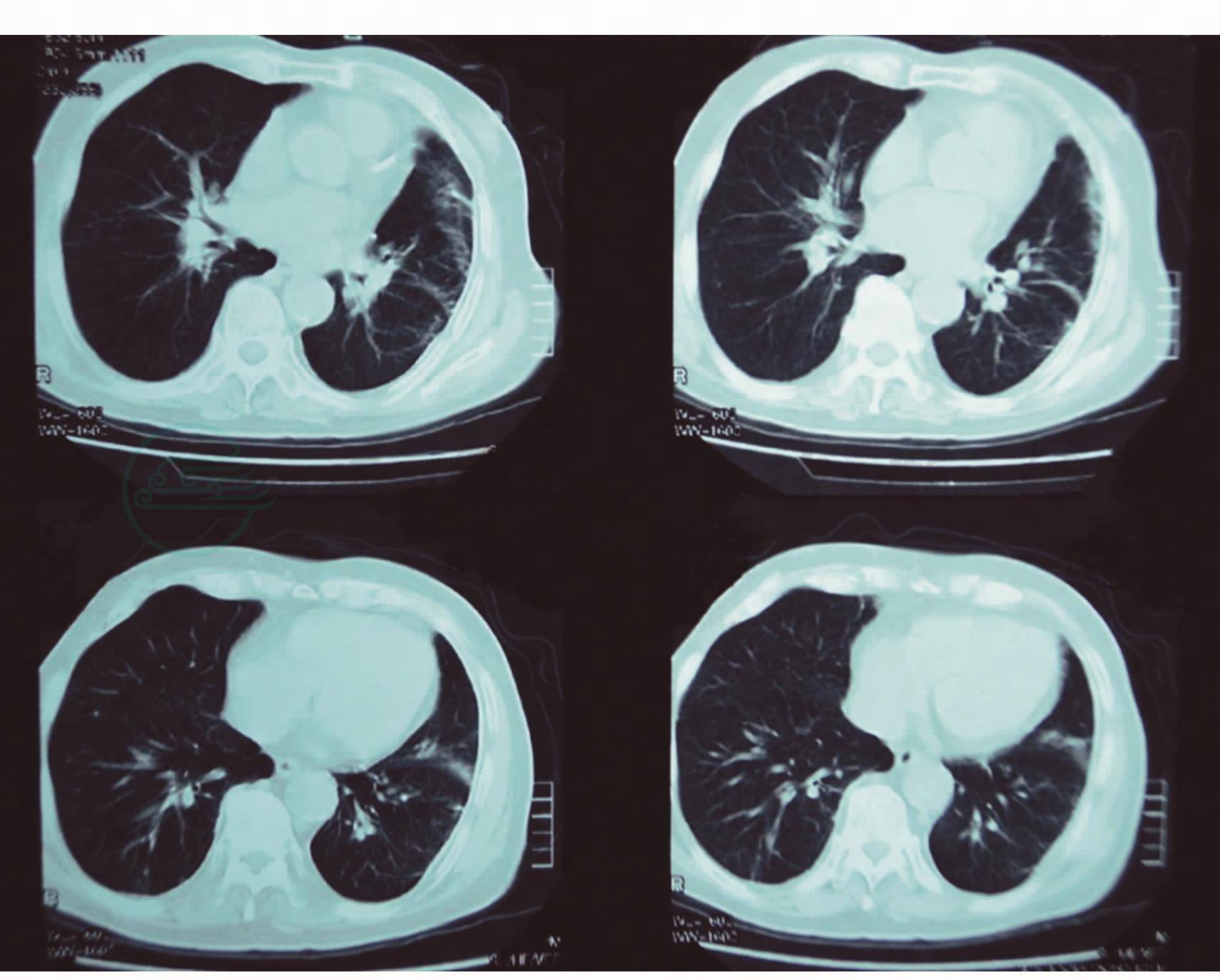
图2 胸部CT(2010-1-13):左肺上叶淡片影,左侧胸膜肥厚
最终诊断:①败血症;②冠心病;③冠脉支架术后;④双下肢深静脉血栓形成再通后;⑤院内获得性肺炎。
治疗和转归:2010年2月12日出院。3月17复查胸部CT:病灶基本吸收(图3)。
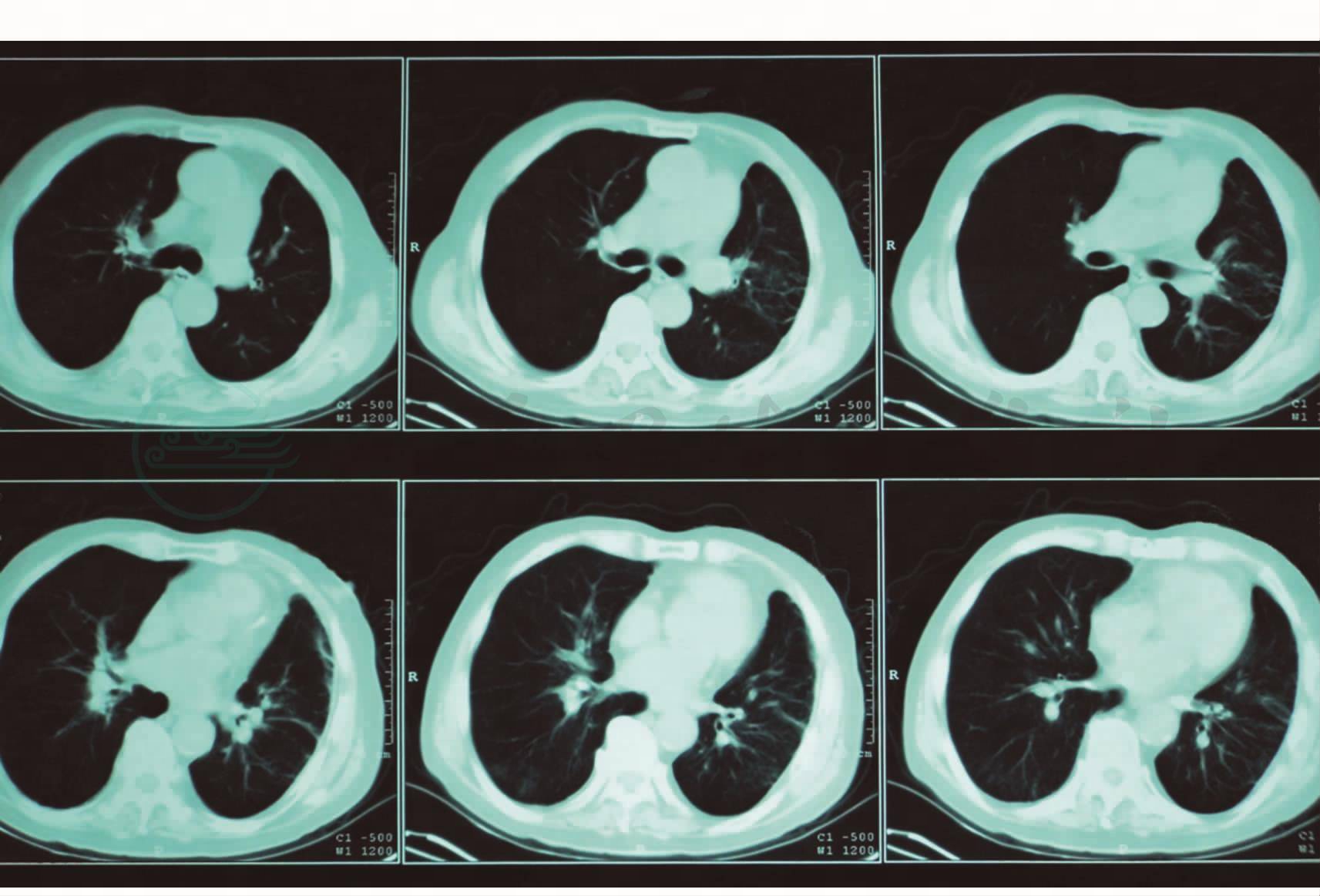
图3 胸部CT(2010-3-17)













