患者,男性,68岁。因反复发热伴咳嗽1周于2009年11月17日入院。患者于入院前1周受凉后出现发热,体温波动在37.3~39.5℃之间,伴畏寒、寒战、少许咳嗽,为阵发性连声咳,非刺激性,无犬吠样声音,咳少许白色黏痰,不易咳出,非拉丝状,不伴气喘,无痰中带血,无午后低热、盗汗、消瘦,无关节痛、面部红斑、反复口腔溃疡,就诊当地卫生院诊断不详,予退热、抗感染(具体药物不详)等处理后仍反复发热,体温波动在36.5~38.5℃,为进一步诊治转诊本院。门诊查血常规:WBC 9.14×109/L,N 75.6%,胸片示双下肺肺炎(图1),门诊予以头孢派酮/他唑巴坦、左氧氟沙星、棕色合剂治疗等3天,患者咳嗽症状好转,但体温仍有反复,故以“发热待查”收住院。发病以来,精神、饮食睡眠可,大小便正常。
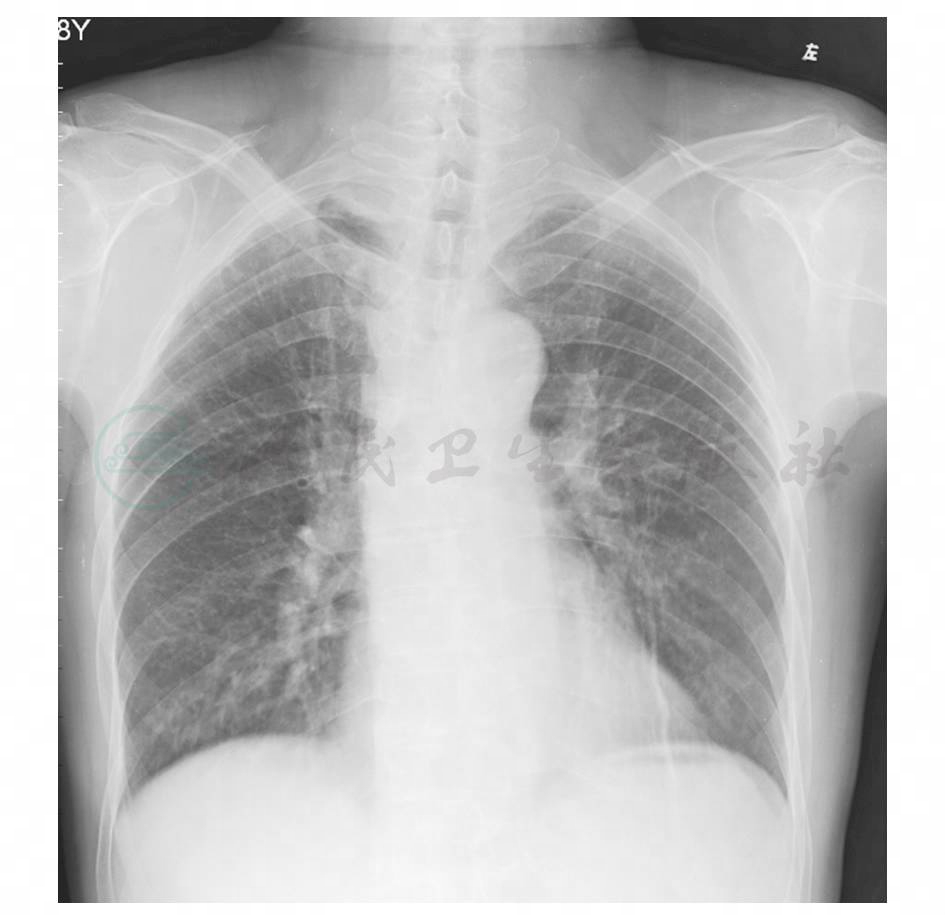
图1 胸部X线片:双下肺斑片状渗出影,右下肺较多
既往于3个月前因左股骨颈骨折在本院骨科行全髋关节置换术,曾用2天静脉头孢地秦及1周口服头孢克肟;术后恢复可;高血压病史12年,自服罗布麻片,血压控制可;有萎缩性胃炎,病理:(胃窦)浅表萎缩性胃炎伴肠化及低级别瘤变。无疫水、疫区接触史。否认吸烟史、酗酒史及冶游史。家族史无特殊。
入院后查体:T 37.8℃,BP 100/65mmHg,SaO2 95%(吸空气),全身皮肤黏膜未见皮疹、出血点、瘀斑,未见肝掌、蜘蛛痣。浅表淋巴结未扪及肿大,唇红,口腔黏膜无破溃。咽部无充血,双侧扁桃体无肿大。双肺呼吸音粗,未闻及明显的干、湿性啰音。心率104次/分,心音钝,心律齐,未闻及杂音,未闻及心包摩擦音。腹平软,无压痛、反跳痛,未扪及包块及肿物,肝脾肋下未触及,麦氏点无压痛,墨菲征阴性,肝区及双肾区无叩击痛,肠鸣音4次/分。左髂部可见陈旧性手术瘢痕。生理反射正常,病理征阴性。
初步诊断:①发热待查:肺部感染?②高血压;③左全髋关节置换术后;④慢性萎缩性胃炎伴肠化及低级别瘤变。
入院后予莫西沙星及头孢米诺抗感染治疗,并于2009年11月19日行肺部CT检查(图2)。
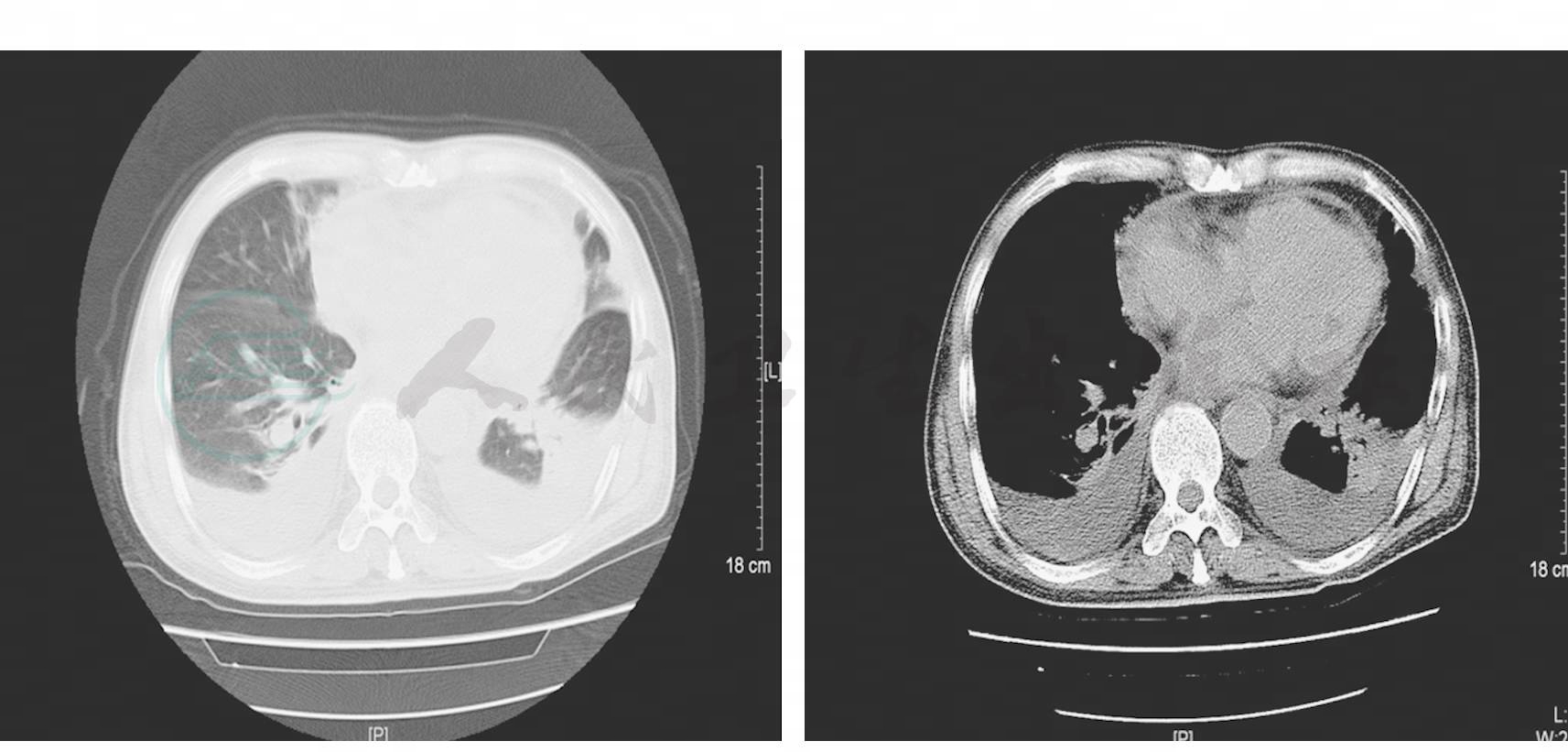
图2 胸部CT示双肺炎症性病变,右肺中叶、左肺舌叶、左肺下叶较著;双侧胸腔积液;少量心包积液
上述治疗5天后体温下降,从入院后最高体温39.5℃降至38℃左右,但持续6天仍波动于38℃左右。此时,进行病原学相关检查:①痰细菌培养:条件致病菌、痰真菌培养阴性,流行性出血热、钩端螺旋体病、恙虫病、伤寒、副伤寒抗体、PPD皮试均为阴性,支气管肺泡灌洗液细菌培养、找结核杆菌均阴性,血培养阴性;②因患者有胸腔积液,进行胸腔积液常规、培养等检查。复查血常规示:WBC(11.2~19.76)×109/L,N(80.1~92.2)%,按经验改用亚胺培南/西司他汀及利福霉素加强抗感染治疗后,体温又稍有下降,但仍波动于37.5℃左右,持续1周。骨髓检查提示感染象,骨髓细菌培养阴性。予复查肺部CT(2009年12月3日)示:双肺炎症性病变,右中叶、左舌叶、左下叶较著;双侧胸腔积液;少量心包积液(图3)。
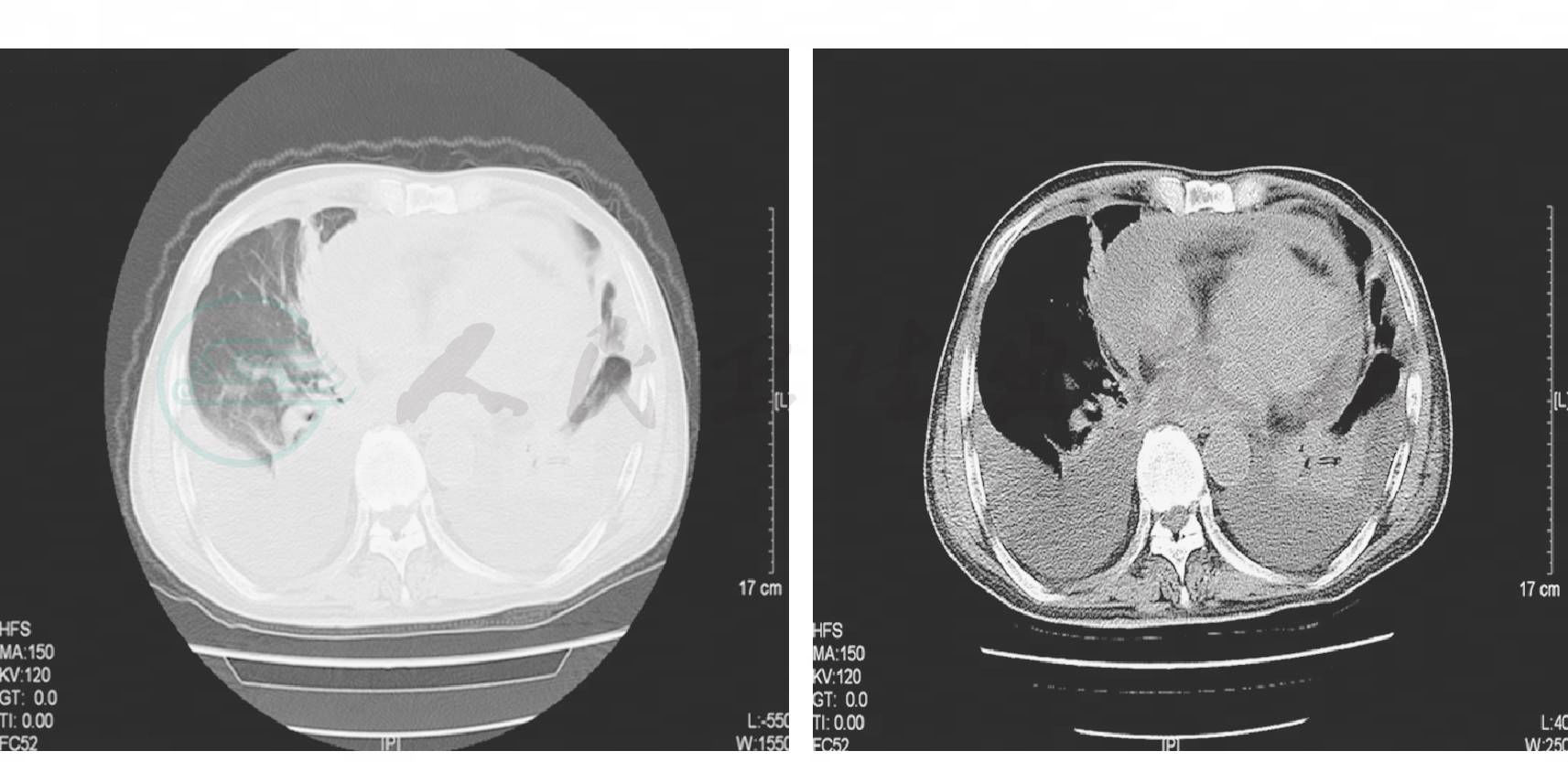
图3 胸部CT示双肺炎症性病变,右肺中叶、左肺舌叶较前稍增多,左肺下叶较前相仿;双侧胸腔积液、心包积液较前增多
因病变较突出的部位为肺部,3次行气管镜检查(图4,均在本院),前2次灌洗液培养阴性,最后一次灌洗液培养示屎肠球菌,半定量+++。根据药敏结果,选用抗生素替考拉宁,3天后体温降至正常。综合临床表现及实验检查,考虑低热原因为肺部屎肠球菌感染。继续对患者巩固治疗(继续应用替考拉宁)不到1周,患者再次发热,体温波动于39℃左右,最高达40℃,复查血常规及肺部CT未发现感染加重的表现,动态观察血常规发现,嗜酸性粒细胞从0.34×109/L增至0.74×109/L,占有核细胞百分比从3.2%增至8.4%,遂考虑药物热可能性大,停用相关药物替考拉宁。
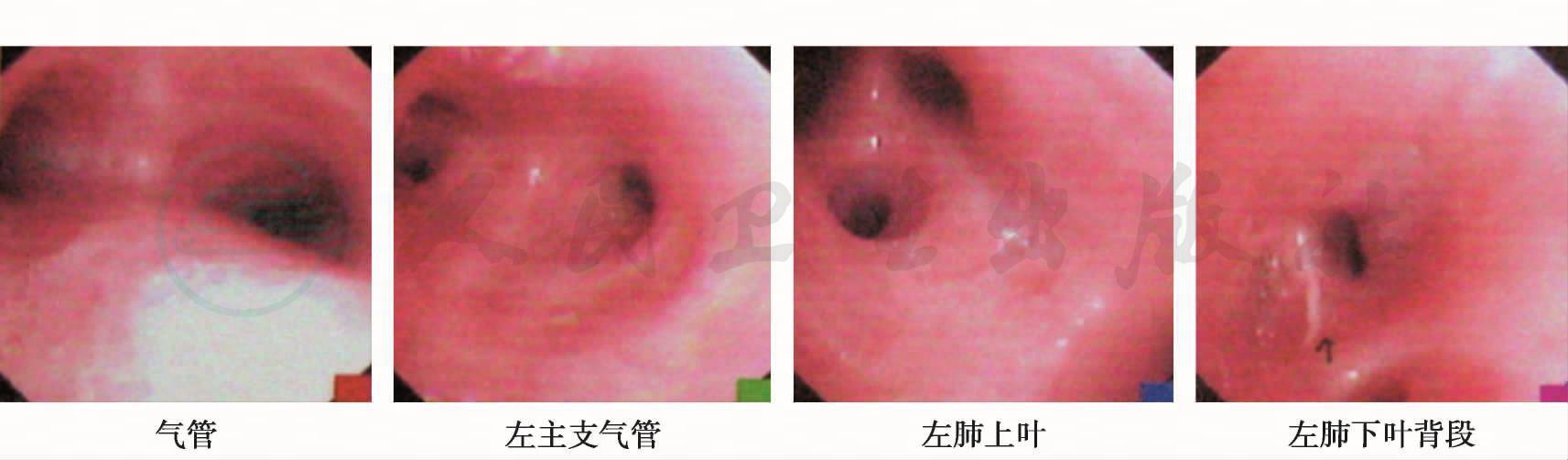
图4 纤维支气管镜下见各段支气管黏膜充血、水肿,左侧较著,左肺下叶上段分支开口较窄,见少许黏白分泌物
最终诊断:①肺炎(屎肠球菌);②高血压;③药物热;④慢性萎缩性胃炎伴肠化及低级别瘤变;⑤左全髋关节置换术后;⑥低蛋白血症并心包、胸腔积液。
治疗和转归:针对肺部屎肠球菌感染予替考拉宁治疗有效后又出现发热,考虑药物热可能,停用替考拉宁后第2天体温即降至正常,血嗜酸性粒细胞仍较高,ESR 108mm/h,支持药物热的诊断。于2010年1月28日出院。患者于出院前及出院后1周复查肺部CT(图5,2010年2月5日),肺部炎症及胸腔积液完全吸收。
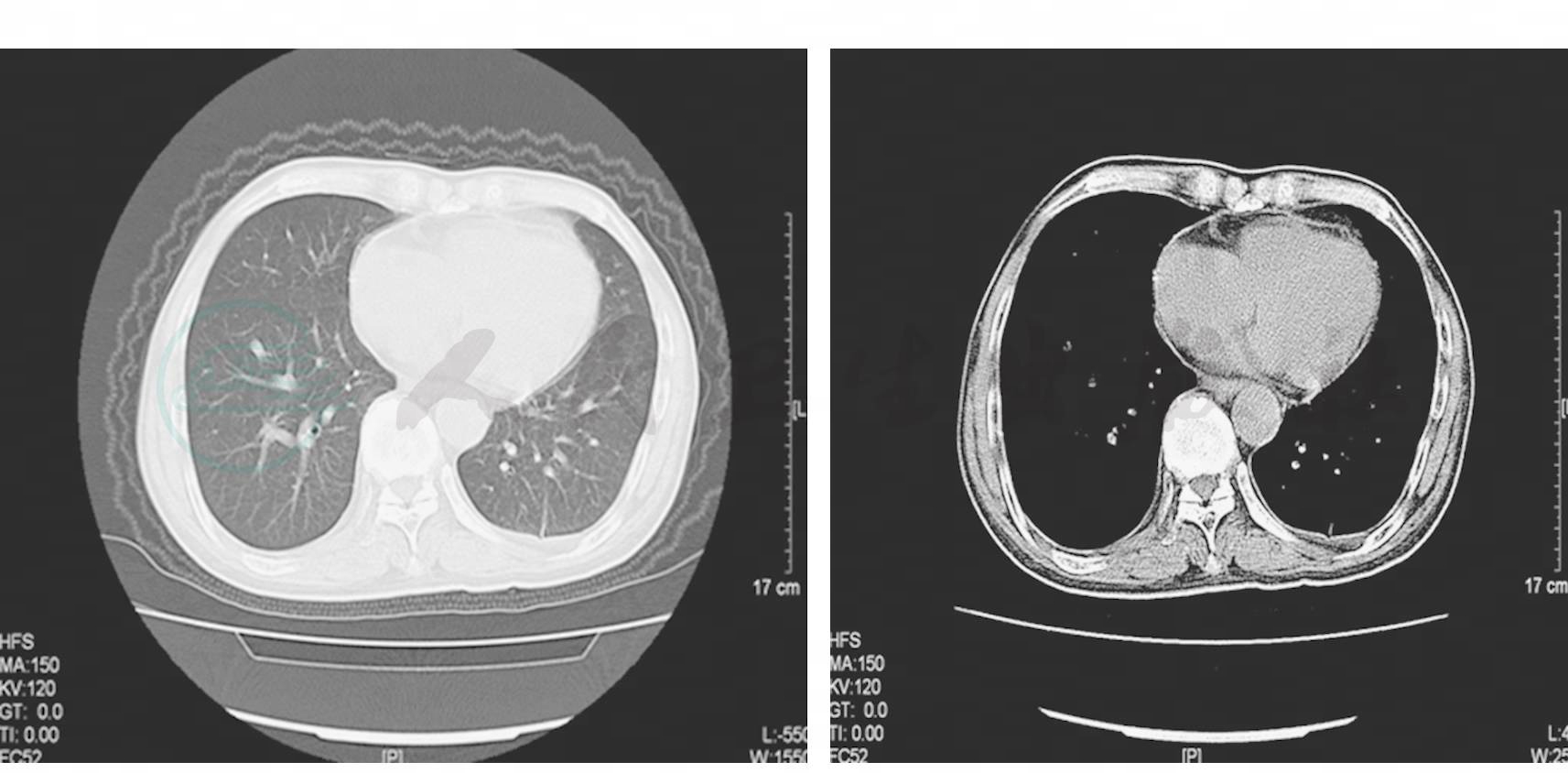
图5 胸部CT示双肺炎症及积液基本吸收,左侧胸膜肥厚













