张某,女,26岁。
40天前无明显原因出现右眼红肿,伴眼球突出,后逐渐波及左眼,于当地医院诊治不详无效,出现视力下降,伴头痛、耳鸣、耳后针刺样痛及低热最高体温38.2℃。2010年6 月23日外院查:右眼前节(-),眼底(-),黄斑区结构欠佳,头MRI(-),曾诊断为右眼中心性浆液性脉络膜炎、视网膜炎,予以中药制剂治疗,仍无效。
2010年7月12日于我院就诊,查:视力右0.02,左0.1,眼压正常,双结膜充血,角膜清透明KP(+),Tyn(+++),晶状体前色素沉着,伴虹膜与晶状体粘连,诊断为双虹睫炎,于我科会诊后于2010年7月26日收入院。
既往体检:无脱发、皮肤色素脱失。
查体:一般情况可,神清语利,体温37.1℃、血压120/80mmHg,浅表淋巴结未及肿大,皮肤黏膜未见异常,双上颌窦区无压痛,结膜、巩膜无充血,双眼视力近失明。双瞳孔不规则,瞳孔药物性散大,光反射消失,眼底网膜模糊,视乳头不清,周边见渗出性视网膜脱离。耳鼻未见异常,甲状腺不大,心肺肝脾未见异常,四肢关节未见异常。
化验:血WBC9.2×109/L,Hb119g/L,Plt129×109/L,ESR36mm/h,ANA1∶80,抗ENA抗体、抗ds-DNA抗体均(-),RF、CRP、Acl、ANCA均(-),C3正常,C49.1mg/ dl,CMV-IgG(+)、HSV-IgG(+)、RV-IgG(+),肝肾功能正常,尿常规正常。
肺CT:(-)。
神经科查未见视神经炎。
眼头MRI(图1a):双眼环不均匀增厚及虹膜睫状体并视网膜脱离,网膜下积液;双耳蜗信号异常、强化;双上颌窦黏膜下囊肿。
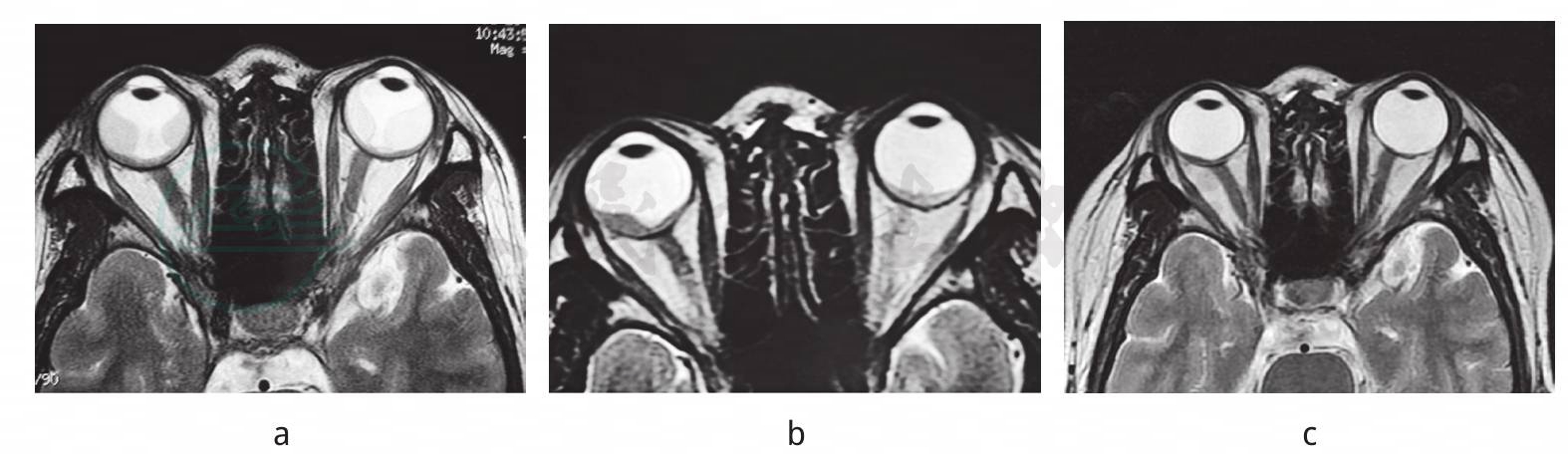
图1
a.治疗前,眼MRI示双眼球内半球形等信号区,凸向玻璃体腔,提示双眼漏斗状视网膜脱离
b.治疗3周后,眼MRI示视网膜脱离明显好转
c.2010年9月28日双眼视网膜脱离进一步好转,左眼恢复
眼B超:双眼视网膜脱离(图2a);眼OCT(图2b):右黄斑神经上皮层脱离(水肿)(左侧未测)。
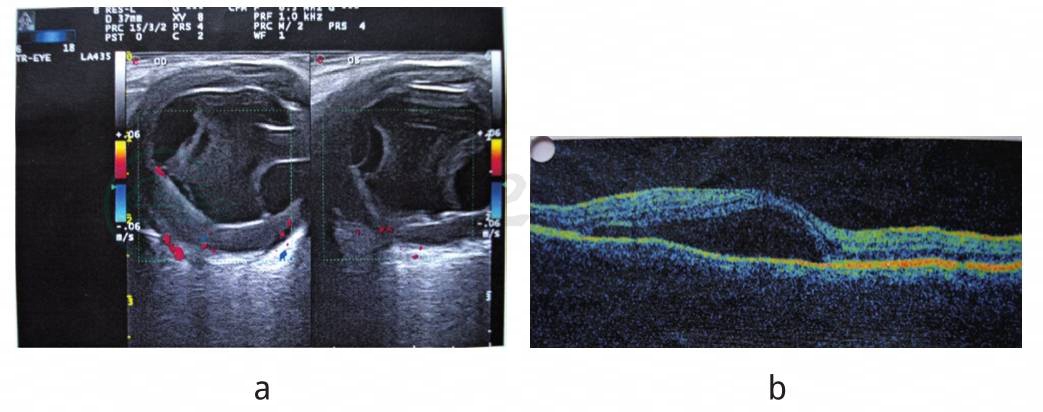
图2
a.眼彩超示双眼视网膜严重脱离
b.OCT示黄斑区神经上皮脱离
听力测定(图3):4000Hz部分听力下降;声导抗A型曲线,鼓室压力正常。
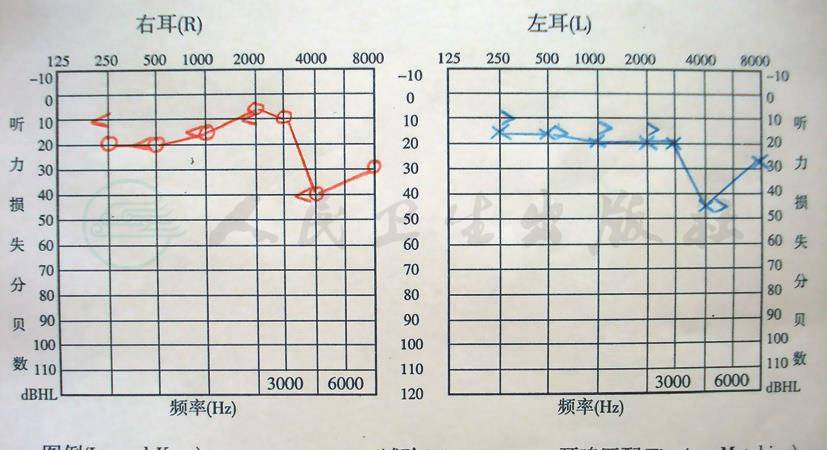
图3
纯音测听:双耳高频部分听力下降
腰穿:压力130mmH2O,脑脊液无色、清亮、透明,CSF:细胞总数78×106/L,白细胞58× 106/L、单个核细胞56%,生化正常。
眼底及FFA检查(图4a~d):右眼下方坏死网膜隆起。静脉期视盘边界不清,表面毛细血管扩张,周围放射状条形低荧光,眼底散在点片状高荧光,随时间延长渗漏;黄斑拱环结构不清。晚期视盘渗漏重,眼底斑片状高荧光渗漏,部分融合。左眼:鼻上周边4PD荧光着染,大致同右眼。
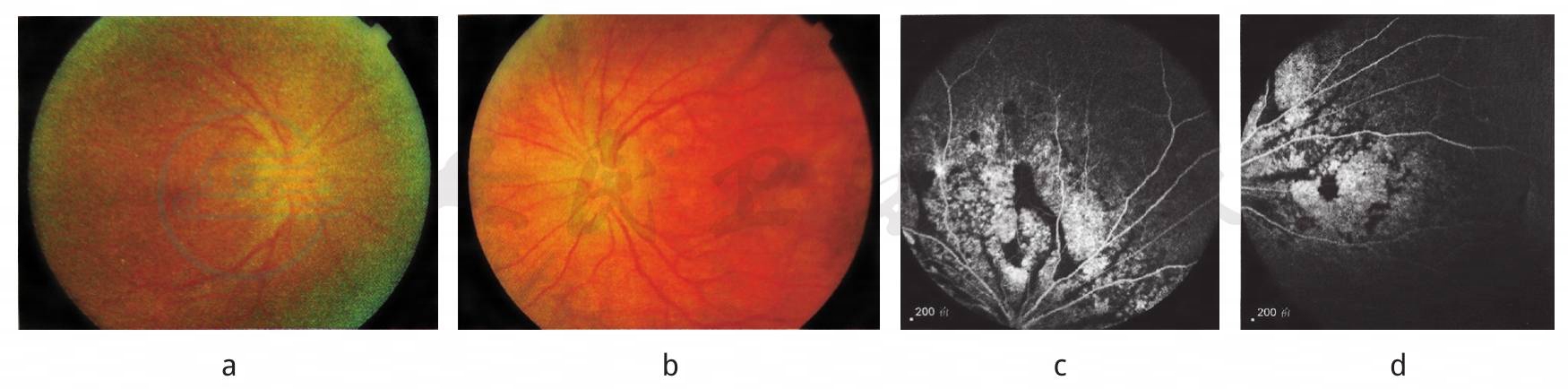
图4
a~b.眼底视盘边界不清,晚霞状眼底
c~d.FFA:视盘周围斑驳状脉络膜背景荧光
诊断:双VKH、双视网膜脱离、病毒感染。
入院后予以激素及免疫抑制剂+抗肿瘤坏死因子药物治疗,视力逐渐恢复;5天后人影可视,10天后可分男女及分辨服装,2周后可以阅读报纸大标题。复查眼MRI视网膜脱离明显好转(图1b),但仍有明显脉络膜水肿。6周后视网膜脱离消失(图1c),视力:0.1/0.6,可使用手机发短信。随诊9个月病情稳定。













