患者瘳××,男性,37岁,中山小榄镇人,因“反复咳、喘20余年,再发1天,加重半小时”于2007年8月17日入院。
现病史:患者于20多年前起无明显诱因反复出现咳嗽、咳少量白色黏痰,伴气喘;曾先后多次到附近卫生站及广州某医院就诊,诊断为“支气管炎”,经治疗(具体用药不详)后病情均能好转。1天前患者再次出现上述症状,但患者未作任何治疗。半小时前气喘明显加重,以致神志不清,小便失禁,被家人送我院急诊,到达我院时呼吸停止,经急诊科予呼吸囊辅助呼吸、静脉滴注“氨茶碱”等治疗后,呼吸转为浅慢,每分钟约10次,遂送入我科进一步救治。起病以来,患者无胸痛、胸闷,无咯血、双下肢水肿;大便正常。
入院查体:体温36.6℃,脉搏140次/分,呼吸10次/分,血压100/70mmHg。神态昏迷状,急性面容,皮肤黏膜色泽发绀,皮肤温度冰冷,双侧瞳孔5mm,对光反射迟缓。呼吸浅慢,双肺可闻及大量哮鸣音,未闻及湿啰音。心界不大,心率140次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹部体查未见明显异常。因患者不配合,神经系统无法检查。
辅助检查
1.2007年8月17日辅助检查结果
血常规:6AM:WBC 13.9×109/L,GR%62.1%,LY%28.4%,RBC 5.95×1012/L,Hb 176g/L,PLT 257×109/L。9AM复查结果示:WBC 17.5×109/L,RBC 6.06×1012/L,Hb 178g/L,PLT 229×109/L。
血气分析:
6AM:pH 7.230,PaCO251.1mmHg,PaO282.6mmHg,BE-7.2mmol/L,SaO2 93.4%,BB 41.9,HCO3-21.0mmol/L,stHCO3-18.4mmol/L,TCO222.6mmol/L,T 36.6℃,tHb(总血红蛋白)176g/L,FiO20.21。
9AM复查结果示:pH 7.439,PaCO233.6mmHg,PaO2 70.3mmHg,BE-1.1mmol/L,SaO294.9%,BB 48.1,HCO3-22.3mmol/L,stHCO3-23.5mmol/L,TCO223.4mmol/L,T 36.6℃,tHb 178g/L,FiO20.33。
生化八项:6AM:TCO217mmol/L,GLU 16.8mmol/L,余项未见异常。9AM复查结果示:TCO221mmol/L,GLU 10.1mmol/L,余项未见异常。
心酶五项(6AM):CK-MB 35.8 U/L,CK 407 IU/L,LDH 259 IU/L,余项未见异常。
DIC套餐:凝血酶时间21.2秒,纤维蛋白原1.61g/L,余项未见异常。
肝功能:6AM:ALT 55 IU/L,AST 48 IU/L,余项未见异常。9AM复查结果示:ALT 58 IU/ L,AST 51 IU/L,余项未见异常。
心电图:窦性心动过速;左胸低电压;T波Ⅱ、aVF低平。
床边胸片:6AM:双肺野清晰,肺内未见实质性病变;心影大小形态正常,两膈面光滑,肋膈角锐利。3PM复查结果示:双肺野清晰,肺内未见实质性病变;心影大小形态正常,两膈面光滑,肋膈角锐利。
头颅CT:颅脑实质未见明显异常,左蝶窦黏膜下囊肿。
2.2007年8月19日辅助检查结果
复查血常规示:WBC 15.1×109/L,GR%94.7%,LY%0.8%,RBC 5.50×1012/L,Hb 163g/L,PLT 168×109/L。
复查血气分析示:pH 7.468,PaCO236.0mmHg,PaO285.2mmHg,BE 2.1mmol/L,SaO2 97.3%,BB 51.3,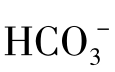 25.6mmol/L
25.6mmol/L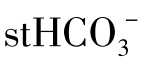 26.1mmol/L,TCO226.7mmol/L,T 36.5℃,tHb 178.0g/L,FiO20.35。
26.1mmol/L,TCO226.7mmol/L,T 36.5℃,tHb 178.0g/L,FiO20.35。
复查生化八项示:TCO226mmol/L,GLU 7.7mmol/L,余项未见异常。
治疗经过
2007年8月17日4时50分入我院急诊科:患者呈昏迷状,口唇发绀,予静推地塞米松、洛贝林,静滴氨茶碱等药物治疗,及予呼吸囊辅助呼吸、吸氧等支持治疗后转送住院部。
2007年8月17日5时10分患者呈昏迷状,呼吸浅慢,呼吸10次/分,血氧饱和度76%,血压100/70mmHg,皮肤黏膜及肢端发绀,双侧瞳孔5mm,对光反射迟缓,双肺可闻大量哮鸣音,未闻及湿啰音,心率140次/分,律齐,未闻及病理性杂音;即予以呼吸囊辅助呼吸,随后予以气管插管及呼吸机辅助呼吸,床边心电监护,静脉滴注甲泼尼龙及25%硫酸镁等药物治疗。约半小时后患者呼吸稍好转,血氧饱和度84%,但患者较烦躁,遂予以静脉注射地西泮10mg,患者转为安静。约半小时后患者再次烦躁,血氧饱和度为96%,双肺哮鸣音明显减少,考虑到患者气喘好转,遂予以停用呼吸机并拔除气管插管;当时患者呼吸较平顺,呼吸为20次/分,双肺哮鸣音较前明显减少,未闻及湿啰音,血压105/70mmHg,心率为110次/分,律齐,未闻及病理性杂音,但患者仍处于浅昏迷状。
2007年8月17日11时45分患者再次出现烦躁不安,呼吸急促,发绀,大汗淋漓,神志模糊,双肺呼吸音明显减弱,可闻少量哮鸣音,心率165次/分,血氧饱和度85%;予以呼吸囊辅助呼吸,无缓解,随之出现呼吸浅慢,双拳紧握,四肢僵硬,头后仰,双眼向上凝视,无呕吐及大小便失禁;即予以静脉注射地西泮及经鼻气管插管、呼吸机辅助通气(呼吸机使用PRVC-CMV模式,主要参数:Vt 480ml,f 15次/分,PEEP 1.0cmH2O,FiO250%),同时积极予以药物平喘等治疗;患者仍有躁动,予以肌松剂静脉注射及咪哒唑仑镇静;经积极的抢救治疗,至12时30分患者病情趋于稳定,血氧饱和度升至98%,心率120次/分。
2007年8月18日:经予机械通气等治疗后,患者已无谵妄,呈嗜睡状,能唤醒,对基本的伸舌、抬手等指令能执行。目前继续予呼吸机辅助通气,同时予头孢曲松抗感染,规则吸入万托林(硫酸沙丁胺醇气雾剂)、普米克(布地奈德气雾剂)、爱喘乐(吸入用异丙托溴铵溶液)及静滴甲泼尼龙抗炎、解痉平喘,及停留鼻空肠管,予胃肠营养等支持治疗。













