患者男性,47岁。
主诉:间断性全程肉眼血尿3月余。
现病史:患者3个月前无明显诱因发现血尿,呈间歇性反复发作,每次发作时血尿全程、鲜红色,伴尿频、尿急、尿痛,无伴血块,无腰痛、发热、消瘦、潮热、盗汗等症状。曾在多家医院多次诊治,但未查明血尿原因。经环丙沙星、第三代头孢菌素等抗感染治疗症状无改善,患者为求进一步诊治入院。
既往史:无特殊。
个人史:否认射线接触及职业暴露史,不嗜烟酒,但经常染发,接触黑色染料。
体格检查:生命体征正常,腹部无压痛及反跳痛,肋脊点、肋腰点无压痛,左肾区轻叩痛,右肾区无叩痛,双侧输尿管点无压痛。耻骨上、膀胱区无压痛。
辅助检查:尿常规:RBC 200个/μl,WBC 55个/μl,Pro(-),潜血3+。尿红细胞位相:正形红细胞106个/ml,畸形红细胞2000个/ml。血常规、肝肾功能正常。血结核抗体阴性。血沉7mm/h。t-PSA 0.42ng/ml,f-PSA0.174ng/ml。胸部X线片:正常。泌尿系B超:左肾中重度积水,右肾形态正常,膀胱、前列腺未见异常。静脉尿路造影:左肾小结石,左肾中重度积水,左输尿管未见明确显影;右肾及输尿管显影正常,膀胱显影正常。外院CT:左肾中重度积水,左肾中极见可疑软组织影,约0.8cm×0.6cm。但肿物的形态及轮廓显示不清,肾门淋巴结无肿大,肾静脉无癌栓。肾核素扫描(ECT):左肾灌注正常,功能轻度受损(GFR 35.4ml/min),右肾灌注及功能正常(GFR 50.9ml/min)。(肾功能核素扫描正常参考值50~60ml/min)。尿脱落细胞检查:收集晨尿,离心得沉渣,行常规光学显微镜检查,未见明显癌细胞。
初步诊断:①血尿查因:左肾盂癌?②左肾结石,中度积水。
焦点问题:①下一步可选择哪些诊疗措施以明确诊断;②确诊后选择何种治疗方式。
1.诊断措施
经综合考虑,笔者首先选择了特异性及敏感性均较高,且操作方便的FISH技术对患者尿液进行定性分析。
该患者第一次FISH结果未见明显癌变细胞。笔者说服其再于血尿明显时收集尿液,行第二次FISH检查,结果提示发现可以早期癌变的细胞,不排除尿路上皮肿瘤的可能性。
有了第二次FISH检查结果,笔者与患者交代病情,患者同意选择输尿管镜检作为下一步诊断措施。基于以下考虑:①下一步诊断的关键在于明确病变的部位,由于FISH已定性尿路上皮肿瘤,这类肿瘤可能造成尿液种植转移,常见的转移部位包括同侧输尿管、膀胱等,输尿管镜检的优点在于它能同时进行膀胱镜检及输尿管镜检,了解到是否存在该部位肿瘤转移等情况;②发现肿物时可同期取病理组织活检,确诊病变性质,诊断效率高;③尿脱落细胞检查阳性率低,反复检查延迟正确诊断,容易延误治疗。输尿管逆行造影与输尿管镜检一样都属有创操作,肾盂存在肿瘤时可表现为充盈缺损,定位较准确,但不能定性;④输尿管镜检虽然可能因为操作经验或视野盲区而导致漏诊,且可能增加尿液种植转移的风险,但如果操作者经验丰富,操作技术良好,可最大限度降低上述情况的发生率。
患者于硬膜外麻醉下,行输尿管镜检。术中见膀胱黏膜及左侧输尿管黏膜均未见异常;刚性输尿管镜不易详细检查肾盂,但术者凭多年的输尿管镜手术经验,嘱助手于手术台下,用手将左肾区托高后,终于发现肾盂有一菜花样肿物,大小约8mm×8mm,以活检钳钳取部分组织活检(图1)。活检病理结果为:“高级别浸润性尿路上皮癌(移行细胞癌Ⅲ级)”。至此,该患者历时半年,辗转多家医院未能确诊的经历终于结束。
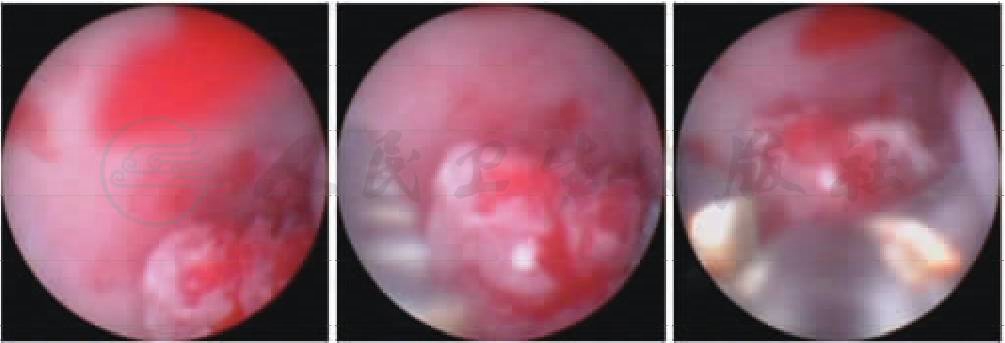
图1 输尿管镜检查发现肾盂肿物,并予钳取活检
2.手术治疗
(1)根治性肾输尿管全切除术
该术式是传统的基本的治疗方1法,开放或腹腔镜手术均可采用,也可行腹腔镜联合开放手术(腹腔镜下行肾切除术和输尿管切除术,开放手术行远端输尿管和输尿管开口切除)。手术切除范围必须包括患肾、输尿管全长及输尿管开口处的膀胱壁。如果保留一段输尿管或其在膀胱的开口,肿瘤在残留输尿管或其开口的复发率可达33%~75%。如果肿瘤位置接近肾上极或有侵犯肾上腺的表现(影像学或术中探查),须同时进行肾上腺切除术,因为在进展期肿瘤患者中肾上腺转移并不罕见。手术可以分两切口进行,术中保留输尿管的连续性,以免肿瘤转移。关于术中是否进行区域淋巴结清扫,仍存在争议,对于高分期分化不良的肾盂癌进行淋巴结清扫可能有好处。淋巴结清扫的范围包括同侧肾门淋巴结、邻近的主动脉旁淋巴结和腔静脉旁淋巴结。
肾盂癌应积极治疗,治疗方式包括根治性肾输尿管全切除术、保存肾脏手术、内镜治疗、放疗、化疗、动脉栓塞等,需根据肿瘤的分期及分级选择合适的治疗方式。
(2)保存肾脏手术
早期(1945年)国内外学者便提出了保存肾脏的肾盂癌手术,手术切除病变部位肾盂、肾盏、输尿管,必要时行部分肾实质切除术,其术后复发率可高达45%~65%。近年随着内镜技术及激光治疗的发展以及术后放、化疗水平的提高,对低分级、低分期、无淋巴结转移的患者行保存肾脏的手术治疗。
输尿管镜治疗是腔内技术的一种,小口径输尿管镜及输尿管软镜以及激光技术的应用,大大提高了肾盂癌的诊断及疗效;经皮肾镜治疗亦属于保存性治疗,经皮肾镜到达肾盂、肾盏距离较短,直视下烧灼切除肿物,可减少肿瘤残留的可能性。但当肿瘤浸润较深时,内镜治疗容易导致严重出血或穿透输尿管。
须知,保存肾脏手术及内镜手术均属于保守性手术,仅仅适用于孤立肾、双侧病变或肾功能衰退者,也可应用于对侧肾功能正常的低期低级别肾盂肿瘤,术后辅以放、化疗可以降低肿瘤复发率。
(3)放疗和化疗
放射治疗主要用于术后辅助治疗,另外对于远处转移的器官(如骨转移)可进行局部放疗。腔内化疗可以有效降低肿瘤复发率,主要适用于肾功能不良和双侧多发浅表肿瘤、原位癌及局部切除后的辅助治疗;全身化疗主要适用于晚期病例。动脉栓塞可以减轻症状并延缓肿瘤进展,适用于存在难以治疗的转移灶或患其他疾病而不适于立即手术切除的肾盂癌患者。
本病例活检结果提示高级别浸润性尿路上皮癌(G3),且患者一般情况良好,对侧肾功能及总肾功能正常,具备根治性肾盂输尿管全切除术的指征。手术采用腹腔镜技术进行,切除范围及术中处理同开放手术。本病例术后病理诊断“高级别浸润性尿路上皮癌,未见肾实质侵犯,输尿管断端未见癌”。
由于尿路上皮癌具有多中心复发的倾向,因此定期随访非常重要。本例患者术后3个月及半年随访,患者一般情况良好,血尿消失,尿常规恢复正常,胸片未见异常,盆腔及腹部CT未见肿瘤复发,膀胱镜检未见肿瘤转移,FISH检查未见异常。
参照国内外的文献,拟按如下计划随访:查体、尿常规(仅用于高分级肿瘤)及膀胱镜检查,术后第1年每3个月一次,术后第2年每半年一次,术后第3年起每年一次;对侧尿路造影(IVU或逆行尿路造影):术后每年一次,同侧内镜检查(保守治疗时),术后前3年每半年一次,其后每年一次;远处转移的评估:高分级、高分期的患者均进行体检、胸片、肝功能检查;术后第1年每3个月一次,术后第2年每半年一次,术后第3年起每年一次,腹部、盆腔CT或MRI,术后第1~2年每半年一次,术后第3~5年每年一次;骨扫描:仅用于碱性磷酸酶增高或有骨痛症状的患者。
丁香视野
尿路上皮癌是肾盂恶性上皮性肿瘤最常见的组织学类型,占肾盂肿瘤的85%,仅占全部尿路上皮肿瘤的4%,膀胱癌、肾盂癌、输尿管癌的比例约为51∶3∶1。我国平均发病年龄为55岁。确诊时平均年龄为65岁,男女比例为2~4∶1。肾盂尿路上皮癌多为单侧发生,单发性肾盂尿路上皮癌患者患膀胱癌的风险为30%~50%,患对侧上尿路癌的风险为2%~4%。致病的危险因素包括巴尔干肾病、吸烟、镇痛药、职业暴露、尿路感染、结石、放疗、化疗等。血尿是其最常见的临床表现,继发尿路梗阻和肾盂积水时可出现腰痛,晚期患者可出现消瘦、贫血等症状。15%的患者可无症状。
参考本病例的诊治过程,可得到下列几点启发:
1.高度重视血尿症状,警惕泌尿系肿瘤的发生 曾有报道肾盂癌患者同时患有肾结石,临床上一直误以为血尿为结石所引起,因此延误治疗。所以出现血尿时,不应仅仅满足于结石、炎症等良性病变的诊断,而应注意考虑有无泌尿系肿瘤。
2.重视输尿管镜检在尿路肿瘤诊断中的应用 在其他检查不能明确诊断时,输尿管镜检往往可协助完成诊断。但输尿管镜检为有创操作,可能增加尿路上皮肿瘤转移的机会,应把握好适应证。为了避免输尿管镜检时出现漏诊,操作者应具有丰富的经验。
3.FISH技术具有较高的特异性和敏感性 阳性率高于尿脱落细胞学检查,且操作方便,在血尿的鉴别诊断中应引起足够的关注。但该技术费用较贵,诊断技术要求较高,限制了该技术的推广。
4.研究发现根治性肾输尿管全切除的各种手术方式,在术后复发率方面差异没有统计学意义。在术式的选择上,应充分考虑患者的一般情况及术者自身的经验和条件。













