患者男性,54岁,吸烟指数400。
主诉:反复咳嗽伴血丝痰3周。
现病史:患者3周前出现咳嗽、咳痰,痰中带少量血丝,以晨起明显,无胸痛、胸闷,无肥胖、多毛,无血尿、消瘦及其他不适。
既往史:5年前曾因“右肾透明细胞癌”行右肾切除术。
体格检查:一般情况良好,浅表淋巴结无肿大。头面部无肿胀。右上肺呼吸音减弱。心脏检查无异常。右腰部见斜行手术瘢痕。
辅助检查:血CEA升高:6.23μg/L,肺非小细胞癌原及神经特异性烯醇化酶正常。多次痰涂片均未见癌细胞。心电图检查正常。心脏彩超:心脏舒张及收缩功能正常,EF:62%。胸片:右肺门上方占位病变。CT扫描:右肺门团块状影,大小2.5cm×4cm×3cm,边缘毛糙,右侧主支气管轻度受压,纵隔未见肿大淋巴结。纤维支气管镜检查:右上肺叶支气管开口见有凹凸不平肿物堵塞管腔,取活检为:支气管黏膜慢性炎症伴嗜酸性粒细胞浸润,未见癌细胞。肺功能检查:肺通气功能正常(其中最大通气量占预计值78%,FEV1:2.44升,占预计值84%)。
初步分析:患者为中年男性,有吸烟史。以咳嗽及血丝痰为主要临床表现。肿瘤相关抗原仅CEA升高。影像学检查发现右上肺肿物。纤维支气管镜检查见右上肺叶支气管开口处肿物堵塞,但痰涂片及纤维支气管镜取活检均未见肿瘤。肺功能良好。综合以上的资料,我们的第一印象重点考虑“右上肺中央型肺癌”,但目前仍未经病理确诊,另外该患者5年前曾因“右肾透明细胞癌”而行右肾切除术,是否肾癌复发转移亦需进一步明确。
该病例完善头颅、腹部CT扫描,全身骨扫描等检查。未发现肺外病灶。遂行剖胸探查,术中见右上肺有一4cm×3cm×3cm肿物,紧贴右肺动脉主干,肉眼见肿物未浸润及脏层胸膜,纵隔未及肿大淋巴结。予解剖肺门,清除一肿大淋巴结后见肿物与右肺动脉主干能分离开。遂行右上肺叶袖状切除术(图2)。术中右主支气管及中间支气管切缘冰冻切片检查阴性。术后肺部肿物病理示:右上肺透明细胞癌,对照原肾脏病理切片(图3A),符合肾透明细胞癌并肺转移(图3B)。术后康复良好,体力恢复正常。
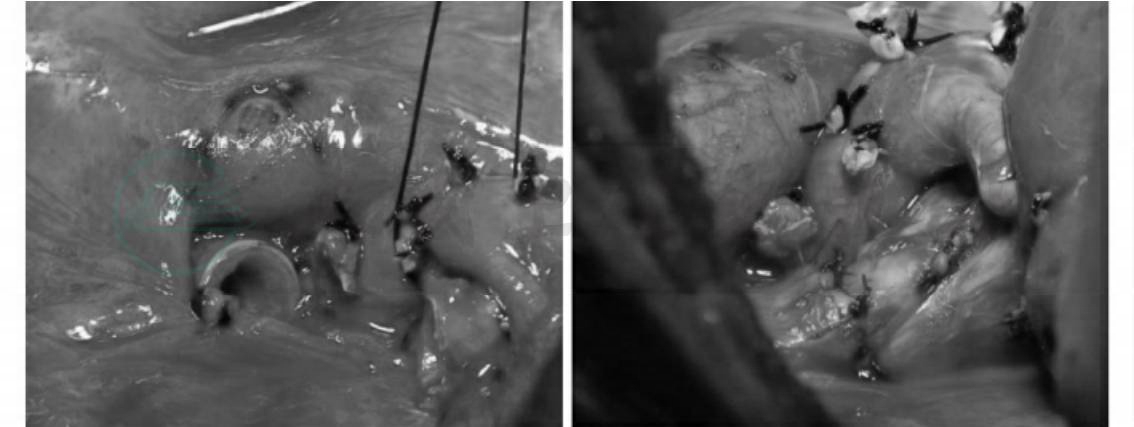
图2 右上肺叶袖状切除术图片
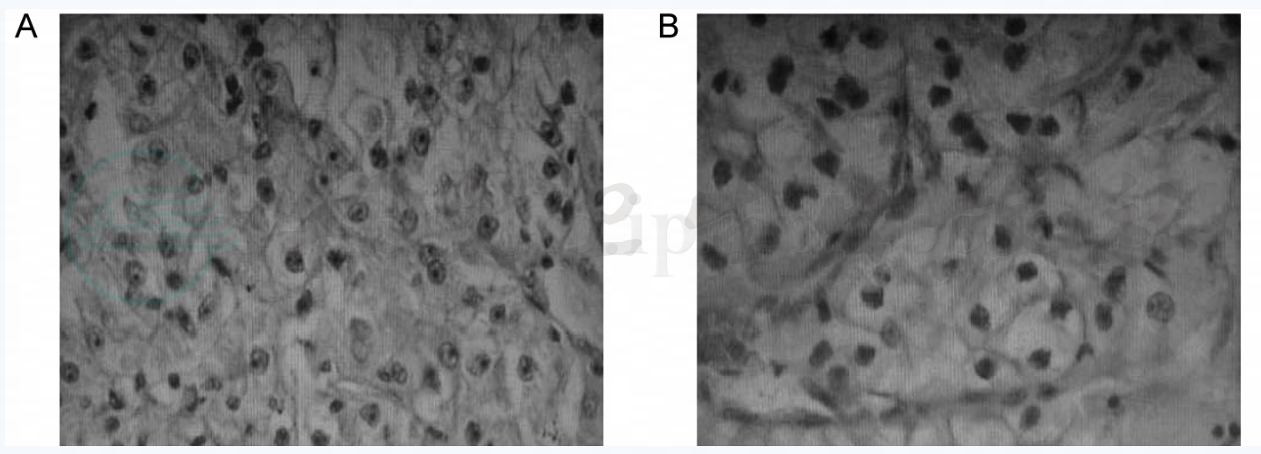
图3 原肾透明细胞癌病理切片(A);肺转移性透明细胞癌病理切片(B)
随访:术后8个月复查全身CT发现左侧肾上腺有一肿物,无自觉症状,未作进一步诊治。术后至今20个月,自觉头晕、头痛,复查全身CT发现头颅、肺、肝、左肾上腺多发性转移灶。予最佳支持治疗。
丁香视野
近肺门的原发性肺癌和肺转移瘤的手术方式选择是困扰胸外科医师的临床难题。袖状肺叶切除术与全肺切除术的抉择除了技术上的因素以外,最重要的是看能否做到完整性切除,袖状肺叶切除术对于提高患者的生存质量以及围术期的安全性无疑是有益的。我们应该根据术前及术中探查的具体情况,结合术者的操作能力作出合适的选择。为了片面追求某一种术式而作出的选择是不明智的,也是不符合医学伦理学要求的。
该病例通过综合分析及多学科的讨论,在充分术前准备的基础上,立足于袖状肺叶切除术并做好全肺切除术的准备,结果在术中保证彻底切除病灶、清扫肺门及纵隔淋巴结的前提下,成功实施了袖状肺叶切除术,为患者保全了肺功能,为其顺利康复提供了保障。
讨论中充分复习了国内外文献,并结合治疗指引进行论证,很好地阐述了两种术式选择的优劣,为正确选择手术方式提供了很好的范例。













