难点:对胰腺癌少见并发症胰腺癌浸润脾动脉假性动脉瘤破裂,胰管出血的认识。
患者,女,64岁,于2010-07-09入院。
(一)主诉
诊断胰腺癌15个月,上腹痛5天,呕血、黑便5小时。
(二)现病史
患者15个月前体格检查,B超发现胰腺占位,手术发现位于胰体尾部的约6cm×4cm×3.5cm肿块,质硬、肿块不能推动,与周围组织粘连紧密。肿瘤侵犯至肠系膜下静脉;胃壁周围血管迂曲;取少量胰腺肿块组织送检,快速病理提示腺癌;已无法行肿瘤完整切除,术中行胰腺癌微波固化+胃周血管离断术,术后病理及免疫组化示:胰腺神经内分泌腺癌。术后2~6个月分别行DSA及腹腔动脉和肠系膜上动脉插管化疗术;后在肿瘤科行吉西他滨+奥沙利铂化疗,吉西他滨单药化疗;希罗达单药化疗。
5天前出现阵发性上腹绞痛,伴呕吐2次,吐出鲜红血丝,后又呕吐混有血块的暗红色液体约300ml,血便1次,伴头晕、心慌;至急诊查Hb 89g/L。为进一步诊治,以上消化道出血原因待查收住消化科。
(三)既往史
2型糖尿病14年,口服二甲双胍、格列奇特等降糖药物,近1年注射精蛋白生物合成人胰岛素30R,血糖控制至正常;2007年行胆囊切除术。
(四)查体
T:36.4℃,P:78次/分,R:19次/分,BP:100/62mmHg。神清,贫血貌,皮肤、巩膜黄染,未见瘀点瘀斑,全身浅表淋巴结未及肿大;心、肺正常;腹平坦,上腹部及右上腹各见一长约15cm手术瘢痕。剑突下轻压痛,无反跳痛,肝脾肋下未及,腹未及包块,肝肾区无叩击痛,移动性浊音阴性。
(五)辅助检查
血常规:WBC 6.3×109/L,RBC 2.94×1012/L,Hb 93g/L。尿常规:尿胆原:弱阳性。生化全项:ALT 560.4U/L,AST 336U/L,AKP 292.6U/L,GGT 305.3U/L,TB 41.8μmol/L,DB 14.8μmol/L,亮氨酸氨肽酶209.9U/L,血糖8.98mmol/L。凝血四项:正常。肝炎全项:阴性。心电图未见异常。
1.入院诊断:上消化道出血原因待查:消化性溃疡伴出血?胃癌伴出血?胰腺癌微波固化+胃周血管离断术后,胰腺癌化疗术后;2型糖尿病;胆囊切除术后。
2.入院后上级医生查房分析:①老年女性,诊断胰腺神经内分泌腺癌15个月,上腹痛5天,呕血、黑便5小时;②查体贫血貌,上腹部及右上腹各见一长约15cm手术瘢痕。剑突下轻压痛;③辅助检查:红细胞和血红蛋白水平降低。目前需要明确上消化道出血原因,该患者呕血量较大,仍有再出血的可能,因此有急诊胃镜的指征,作好急诊胃镜术前准备。应用抑酸、止血及补液治疗为主。
3.入院第2天主任查房分析:①患者入院后经积极治疗,未再呕血及解黑便,心率和24h尿量恢复正常,暂无活动出血征象。目前治疗方案不变;②患者曾于15个月前B超示胰腺癌、胃底静脉曲张,本院普外科行胰腺癌微波固化+胃周血管离断术,术后予规范化疗治疗。本次呕血、黑便5小时,考虑为:①胰腺癌肿浸润胆总管或壶腹,引起该组织变性,产生糜烂或溃疡,引起急性或慢性出血;②胰腺癌肿压迫脾静脉或门静脉或形成栓塞,继发门静脉高压症,从而导致食管、胃底静脉曲张破裂出血,行急诊胃镜检查,明确出血部位,必要时行内镜下治疗。
4.入院第3天上午11:30胃镜检查:食管距门齿26cm见蓝色静脉显露,胃底未见曲张静脉。十二指肠降部见从乳头内喷射状活动性出血。更换十二指肠镜,见乳头黏膜正常,开口处有血痂附着,冲洗后可见鲜血自乳头内涌出(图1)。外科会诊意见:患者胰腺肿瘤晚期已无法切除,建议介入栓塞止血。11:40消化科行介入治疗:在左股动脉插管,导管于第1腰椎锥体上缘经腹腔干超选择插入脾动脉造影显示脾动脉起始部近锥体左缘外约1cm处造影剂渗出,形成直径约3cm×3cm“瘤样”团块,脾动脉远端及脾脏显影正常。行胃十二指肠动脉和肠系膜上、下动脉造影,未见造影剂溢出及异常染色。治疗:将导丝超选入与脾动脉相通的“瘤样”病变处,推入直径约1cm钢圈两枚,再注入组织胶和碘化油混悬液3ml,见病变处充盈良好,拔出导管。再行腹腔造影,脾动脉显影良好,“瘤样”病变处未见造影剂充盈(图2)。
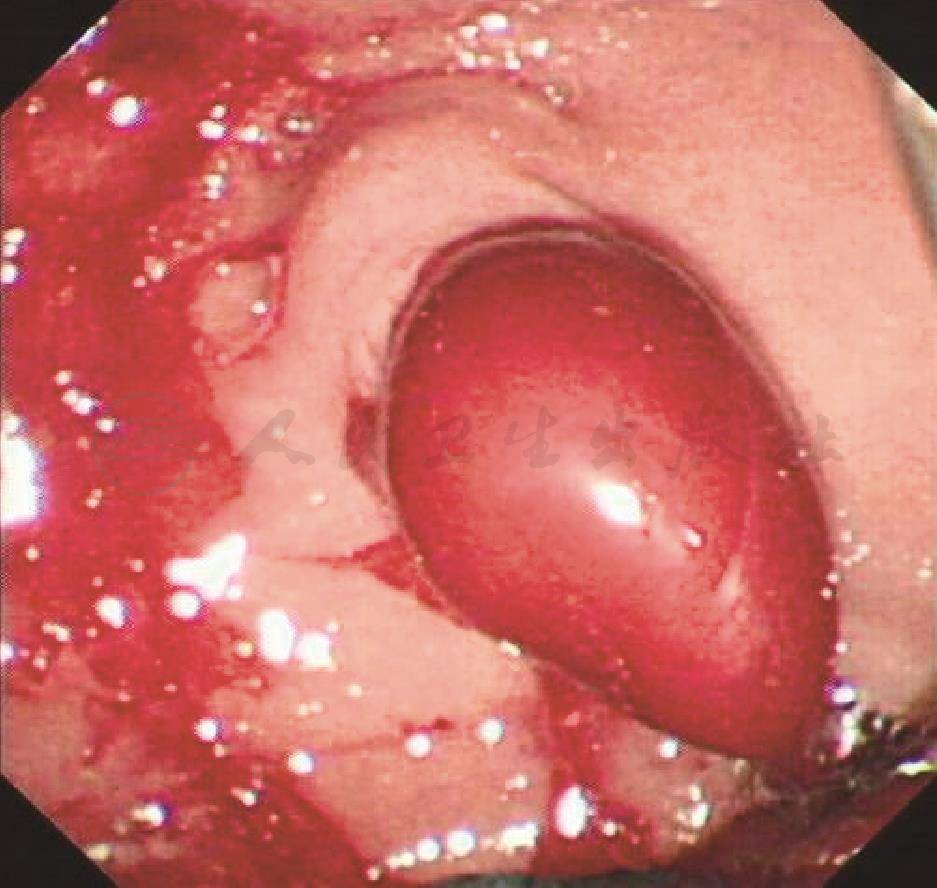
图1 十二指肠乳头开口处有血痂附着,冲洗后可见有鲜血自乳头内渗出
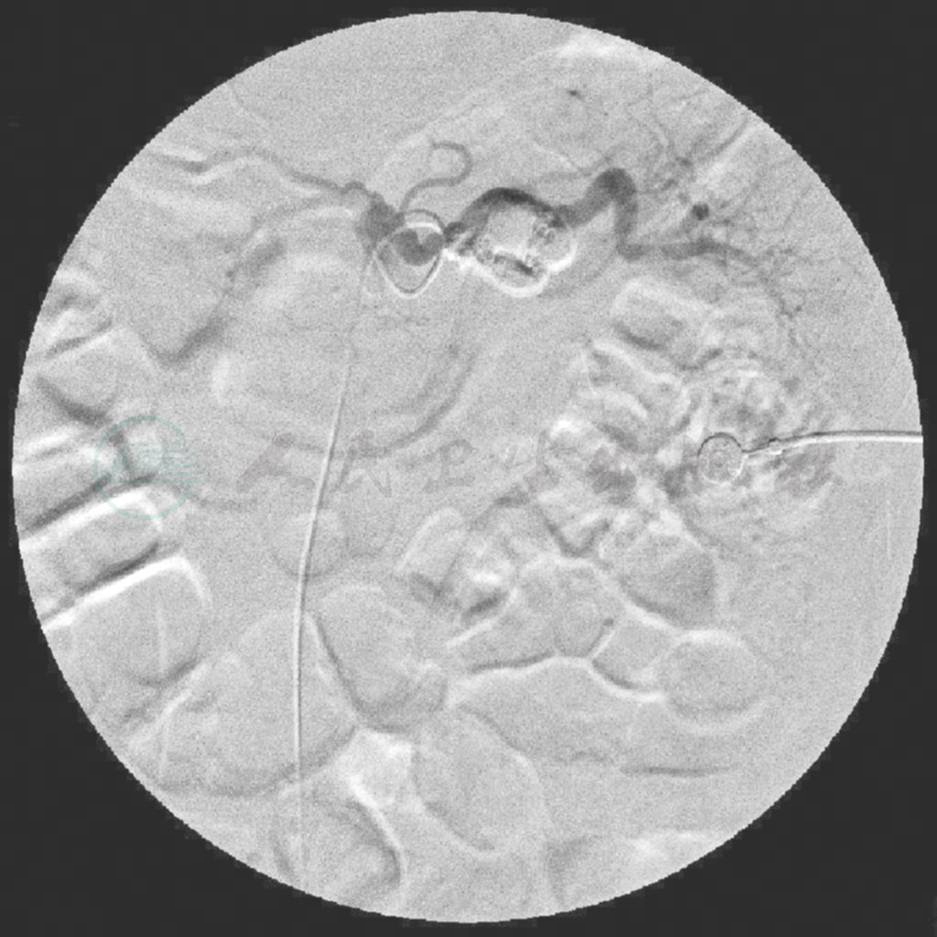
图2 假性脾动脉瘤栓塞后脾动脉造影
5.主任查房分析:根据血管造影结果分析,消化道出血的原因很可能是胰腺癌侵犯脾动脉造成血管损伤,并通过造影所显示的瘤样病变与胰管相通,血液经胰管从乳头流出。遗憾的是,在造影过程中未能显示造影剂进入胰管,有上述征象则可以确诊。但本例患者在介入治疗后出血明显减缓到停止,提示脾动脉-胰管瘘的可能是存在的。患者出血量大,但为晚期肿瘤患者,无外科手术指征。介入栓塞治疗是目前唯一止血的方法,虽然有效,但仍可能继续出血,注意观察病情变化。
介入治疗后患者出血减少,术后第4天进食,无呕血、黑便发生,术后19天出院。
6.出院后21天再次呕血,胃镜检查未见食管和胃出血,仍考虑出血来自十二指肠乳头,遂再次行介入治疗。
7.第二次介入治疗:常规行腹腔干造影,脾动脉起始部近锥体处造影剂团状渗出,形成一“半月”造影剂填充影,另一“半月”有陈旧性组织胶沉积和钢圈显影(图3),超选入未填充的“瘤”体内,推入直径约5mm钢圈5枚,再注入组织胶和碘化油混悬液4ml,见病变处充盈良好(图4),拔出导管。再行腹腔干造影,病变处未见造影剂充盈,表明脾假性动脉瘤被完全栓塞。
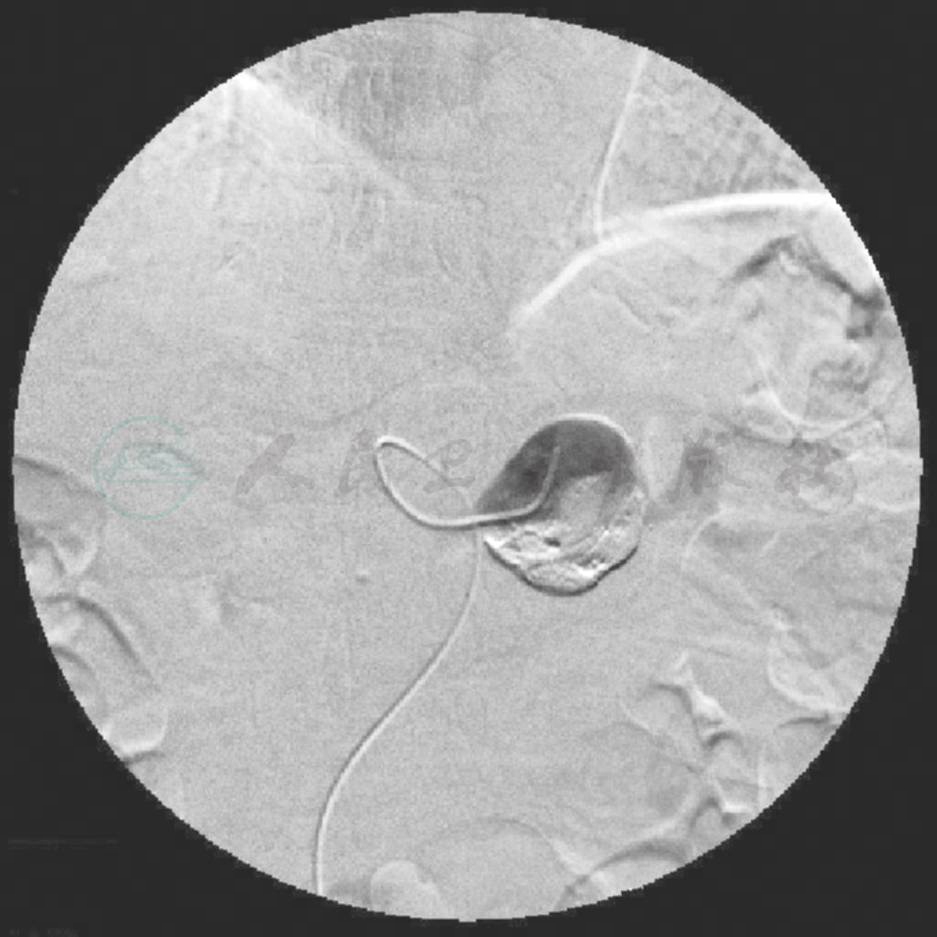
图3 导管置入未完全堵塞的假性动脉瘤内造影
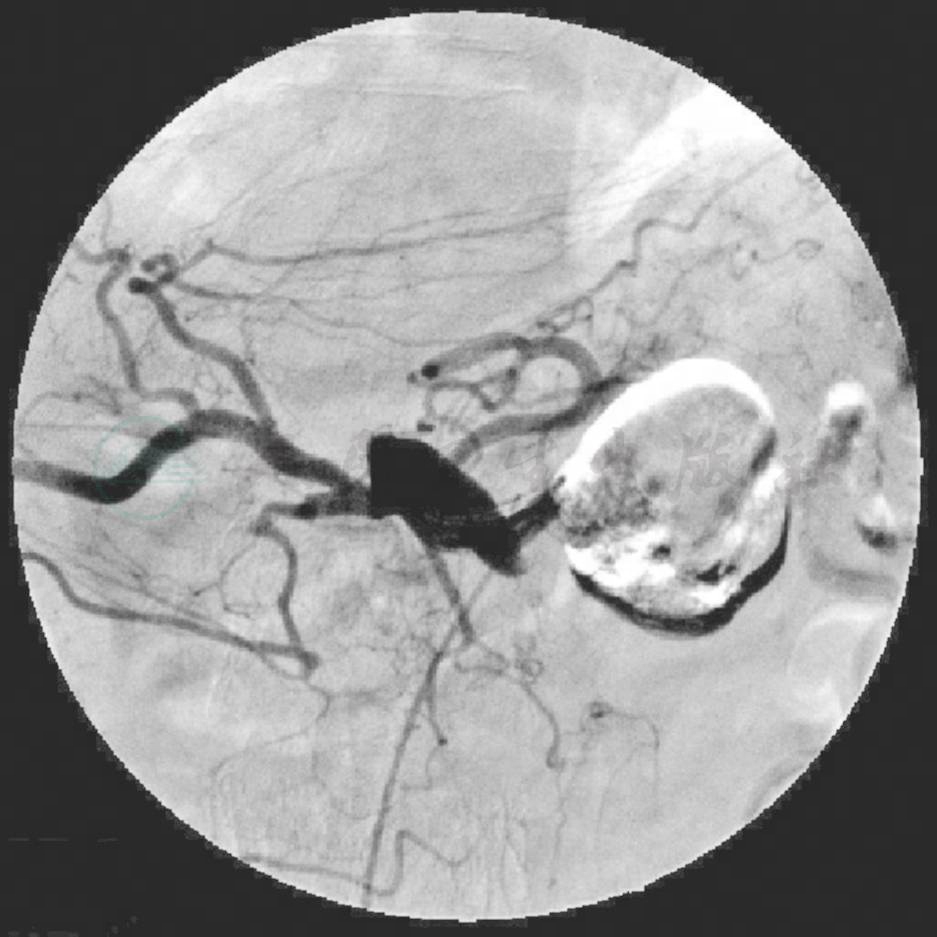
图4 完全栓塞脾假性动脉瘤后行脾动脉造影













