难点:癌前病变和早期癌的胃镜、超声胃镜下特点,了解和掌握黏膜剥离术的指征、技术和完全切除标准。
患者,男,64岁,于2010-11-14入院。
(一)主诉
间断上腹胀痛2年。
(二)现病史
患者2年前出现间断上腹部胀痛,以腹胀为主,进食后腹胀明显,无恶心、呕吐。每年间断发作2~3次,体重未见变化。外院胃镜:胃窦小弯见一1.5cm×1.5cm的黏膜隆起,表面糜烂。病理示管状腺瘤增生伴高度上皮内瘤变,为治疗收入消化科。
(三)既往史
否认肝炎、结核病史。个人史、家族史无特殊。
(四)查体
T:36.7℃,P:78次/分,R:20次/分,BP:117/77mmHg。神清,心、肺正常;腹平坦,未见胃肠型及蠕动波,无压痛及反跳痛,肝脾肋下未及,肝肾区无叩击痛,移动性浊音阴性。
(五)辅助检查
血常规WBC 5.6×109/L,N 75.6%,RBC 4.36×1012/L,Hb 131g/L。尿常规、粪常规正常。生化全项、凝血四项、肝炎全项未见异常;肿瘤标志物AFP、CEA、CA125、CA199:未见异常。
1.入院诊断
胃窦管状腺瘤伴高级别上皮内瘤变。入院后上级医生查房分析:①老年男性,间断上腹胀痛两年余;②外院胃镜见胃窦前壁一枚2.5cm×1.5cm的扁平黏膜隆起,病理腺瘤伴高级别上皮内瘤变。患者诊断明确,进一步行相关检查,排除内镜黏膜下剥离术禁忌证。各项化验检查正常。
2.胃镜、超声胃镜所见
胃窦前壁见一扁平隆起,表面糜烂(图1)。病变黏膜增厚,呈低回声,黏膜下层完整(图2)。
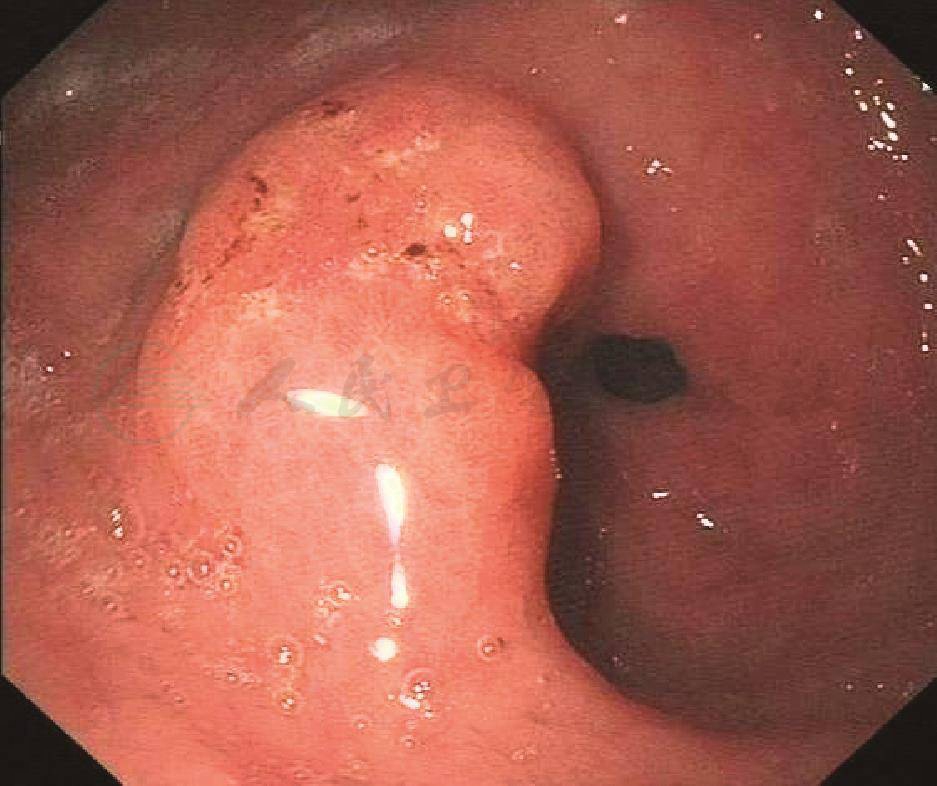
图1 胃窦前壁见扁平隆起
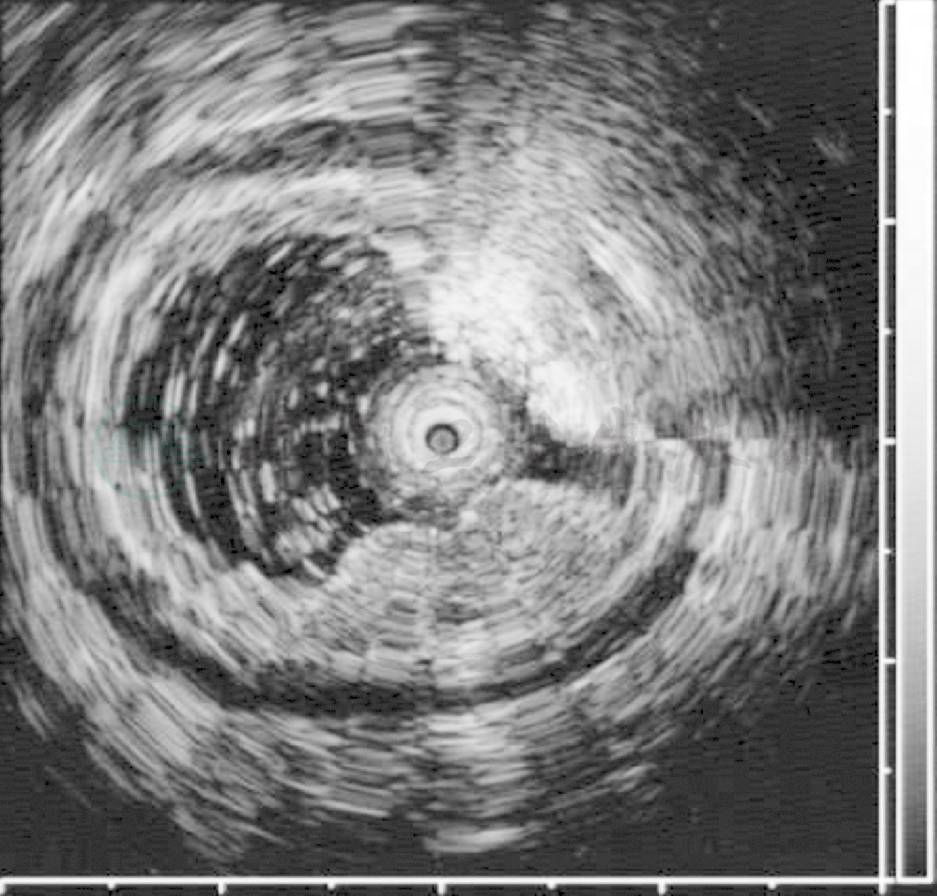
图2 EUS显示病变呈低回声,黏膜下层完整
3.入院第3天行内镜黏膜下剥离术治疗
先采用窄带成像(靛胭脂染色)观察病变范围,然后别藻青蛋白-allophycocyanin(APC)标记、烧灼确定病变范围,用注射针在病变范围黏膜下注射甘油果糖和亚甲蓝。将钩刀在标记范围外0.5cm处切开一小切口,后用ERBE VI0300D高频电切仪EndocutI效果3切割宽度3间隔时间2,用钩刀行黏膜下剥离术,剥离下约4cm×3cm大小的完整片状病灶,创面少许渗血(图3,图4),予APC处理创面。剥离下大块组织病理提示:轻度慢性萎缩性炎伴肠上皮化生,部分区域腺体瘤样增生,伴局灶性高级别上皮内瘤变,标本边缘、基底部未见异型上皮。患者术后予禁食、抑酸、止血、预防感染治疗,监测血压。患者无腹痛、腹胀等不适,术后第4天出院。
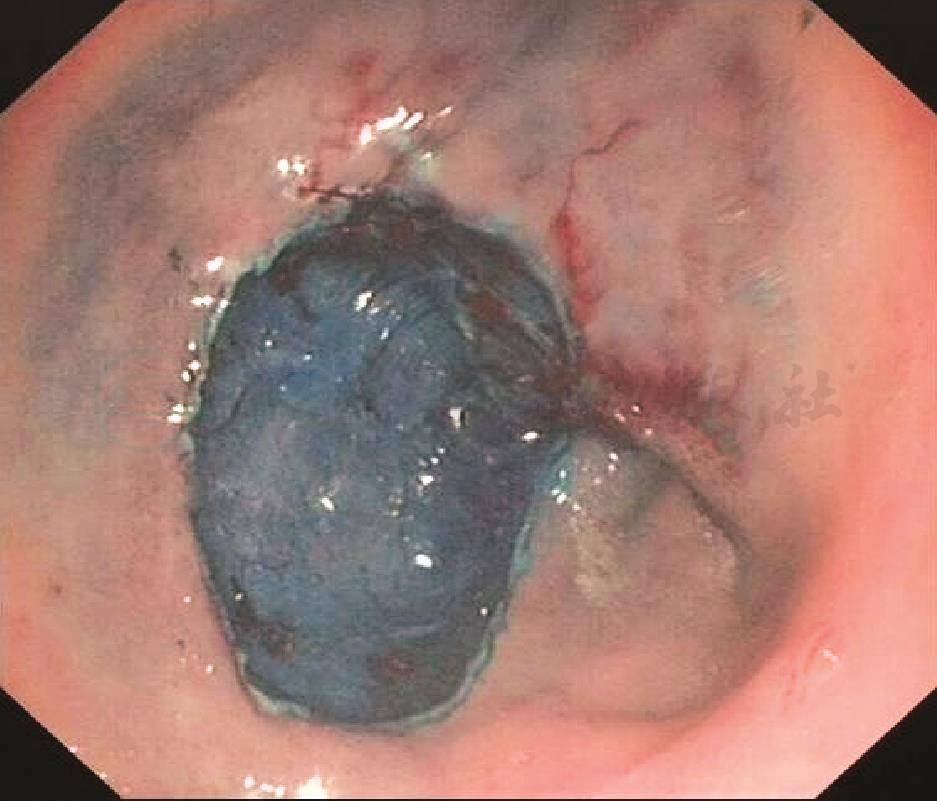
图3 胃镜示病变剥离后创面无明显出血
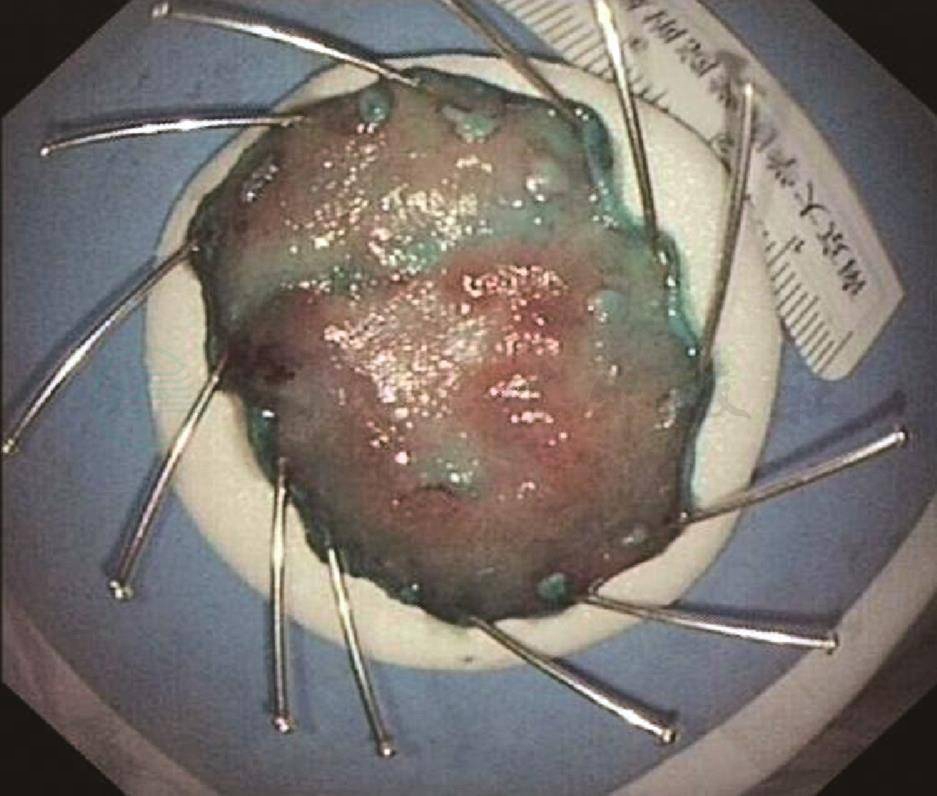
图4 完整剥离的病变标本,大小为4cm×3cm













