【疾病概述】
胰腺外伤(pancreatictrauma)是一种罕见的但是合并严重并发症的腹部外伤。在闭合性钝性腹部外伤中,胰腺外伤占2%~4%,而胰腺的治疗相关损伤的发病率不足1%。一般来说,胰腺损伤是由于脊柱的压迫造成的,多数见于车祸等交通事故。上腹部钝性外伤多因方向盘、把手、安全带或外力直接损伤。其他损伤机制包括运动意外,如球类直接打击或马踢伤等。这些钝性腹部外伤在欧洲多见,美国和南非的医疗中心大量报道有关枪或刀导致的腹部贯穿外伤。
因此,大多数胰腺外伤与外伤分不开,仍是复杂临床病情的一部分。对于病情不稳定或较严重的患者来说,伤害的控制优于胰腺本身的重建。根据以上几点,没有任何一个胰腺外伤的情况是相同的,这也解释了为什么少数外科医生需要积累胰腺外伤诊断和治疗等多方面的经验。
美国创伤外科学会的脏器损伤分级委员会(TheOrganInjuryScalingCommitteeoftheAmericanAssociationfortheSurgeryofTrauma)根据胰腺实质损伤范围以及胰管损伤情况提出了胰腺损伤分级标准(表1),并已被广泛应用。胰腺的微小挫伤及表面裂伤为Ⅰ度损伤。Ⅱ度损伤即大部挫伤或裂伤,无胰导管损伤。胰腺尾部横断或大部实质损伤伴胰导管损伤者为Ⅲ度。Ⅳ度指胰腺近端断裂或任何累及壶腹部的胰腺近端实质损伤。Ⅴ度损伤即严重的胰头部破坏。此分级标准在临床诊断鉴别上很有效,因此得到广泛接受。一般来说,2/3的胰腺损伤不伴有主胰管的损伤(Ⅰ级和Ⅱ级),1/5近端或远端胰腺断裂伴有胰管破裂(Ⅲ级Ⅳ级)。在腹部钝性外伤中,约有15%的胰腺损伤伴有胰头严重破坏。
表1 胰腺损伤的严重程度分级

另外,国内亦有学者将胰腺外伤进行简单的分类,如下:①单纯性挫伤,包膜完整;②胰腺包膜破裂但无主胰管断裂;③主胰管断裂;④胰十二指肠复合伤。
【病例介绍】
病史
男性患者,53岁。以“高空坠落腹部外伤后腹痛20小时”为主诉入院,患者20小时前不慎从树梢上坠落,落地时上腹部撞于木桩上,伤后即出现腹痛,为持续性隐痛,无后腰放射痛,无恶心呕吐。后于当地医院行超声检查示:腹腔淤血。后来我院急诊,给予对症治疗,行全腹部增强CT示:胰腺挫裂伤,胆囊结石,遂以“腹部闭合性损伤,胰腺挫裂伤,胆囊结石”为诊断收入院。
体格检查
T 37.4℃,P 80次/min,BP 114/77mmHg,R 18次/min。神志清楚,平车推入病房,全身皮肤黏膜、巩膜无黄染,浅表淋巴结未及明显肿大。胸廓无挤压痛,心肺听诊未闻及异常。腹略膨,未见胃肠型及蠕动波,Cullen征(-),Grey-Turner征(-),上腹部压痛,无反跳痛及肌紧张。肝、脾肋下未触及,Murphy征(-)。移动性浊音(±)。肠鸣音弱。双下肢无水肿。
辅助检查
全腹增强CT示:胰颈体部改变,注意挫裂伤(破裂),伴周围广泛渗出(图1~图3);腹盆腔积液,腹膜后积液;胆囊结石;左肾上腺小腺瘤可能性大。化验结果:血常规:白细胞13.0×109/L,中性粒细胞百分比86.2%,血红蛋白144g/L;D-二聚体1594μg/L;肝功能:白蛋白34.8g/L;血清淀粉酶680.0U/L,尿淀粉酶11572U/L。

图1 增强CT提示胰颈体部挫裂伤伴胰腺周围渗出(一)

图2 增强CT提示胰颈体部挫裂伤伴胰腺周围渗出(二)
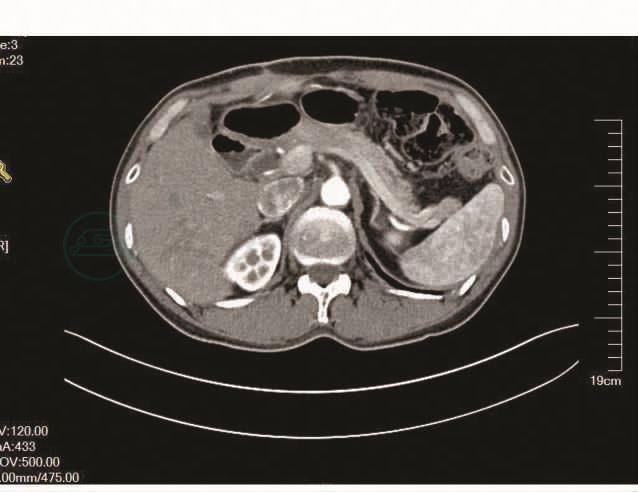
图3 增强CT提示胰颈体部挫裂伤伴胰腺周围渗出(三)
入院诊断
1.腹部闭合性损伤
2.胰腺挫裂伤
3.胆囊结石
1.该患者20小时前腹部钝性外伤病史,急诊来我院,给予对症、支持治疗,行全腹部增强CT检查,提示胰腺挫裂伤可能性大,遂入我科,继续给予抑制胰酶分泌等对症支持治疗,向患者及其家属交待病情,积极术前准备,同时急检血气分析、血清淀粉酶、尿淀粉酶、肝、肾功、血清离子、血糖等,备红细胞悬液5U、新鲜冷冻血浆600ml,给予急诊手术治疗。
2.取右侧经腹直肌切口20cm,逐层切开入腹,探查见腹腔内血性液约200ml,探查腹腔,见胃前壁大弯处可见约直径3.0cm浆膜破裂形成浆膜下血肿,用丝线间断缝合3针修补浆膜层,十二指肠、空肠、结肠、直肠、肝脏、脾脏无损伤,胆囊可及泥沙样结石,遂逆行切除胆囊。打开胃结肠韧带,提起胃大弯,胃后壁完整无损伤,见胰腺颈部组织挫裂伤严重,胰头及胰腺体尾部组织良好,胰腺中段片状出血点,并有局灶坏死,胰周腹膜后脂肪有白色皂化斑。决定行胰腺远端Roux-en-Y空肠吻合术,沿胰腺纵轴切开胰腺被膜,在胰腺下缘钝性剥离胰腺后面,切除坏死胰腺及胰周坏死组织,结扎近端主胰管,远端胰腺组织缝扎止血后,将1枚长40cm、粗0.3cm远端带钢珠的硅胶管置入胰管内,无损伤线固定。游离Treitz韧带及上段空肠15cm,于此处切断肠管,于系膜裂孔处将肠袢从结肠后提至胰腺断端,远端肠袢用闭合器关闭。于远端肠袢侧用电刀切开约0.5cm,将硅胶管置于肠袢内,胰腺远端断端与空肠侧壁行端侧吻合,将近端肠袢用吻合器行空肠断端与空肠侧壁行端侧吻合。于胰腺断面、文氏孔、左、右结肠旁沟各置引流管1枚,于腹壁另行戳孔引出并固定。
术后诊断:腹部闭合性损伤,胰腺挫裂伤,胃浆膜破裂,胆囊结石。
3.术后给予抗感染、补液、止血、抑制胰酶分泌、抑酸等对症治疗,密切观察引流管引出液的颜色及量,监测引流液、血清及尿淀粉酶变化,注意观察患者生命体征变化。
术后化验结果:
术后第3天:血常规:白细胞8.4×109/L,中性粒细胞百分比72.6%,血红蛋白102g/L,血细胞比容29.35%;肝功能:白蛋白27.6g/L;血清离子:钠离子131mmol/L;D-二聚体2895μg/L;血清淀粉酶42U/L,血清脂肪酶25.4U/L,尿淀粉酶571.1U/L;引流液淀粉酶:胰腺断面5818U/L,文氏孔438U/L,右结肠旁沟995U/L,左结肠旁沟256U/L。
术后第5天:血常规:白细胞11.9×109/L,中性粒细胞百分比80%,血红蛋白106g/L,血细胞比容32%;肝功能:白蛋白30.6g/L;血清离子:钠离子125.2mmol/L;引流液淀粉酶情况:胰腺断面1568U/L,文氏孔121U/L,右结肠旁沟432U/L,左结肠旁沟32U/L。
术后第7天:血常规:白细胞13.5×109/L,中性粒细胞百分比76%,血红蛋白118g/L,血细胞比容34%;肝功能:白蛋白34.6g/L;血清离子:钠离子135.2mmol/L;引流液淀粉酶情况:胰腺断面303U/L,文氏孔引流39U/L,左结肠旁沟17U/L。
术后第10天:血常规:白细胞18.7×109/L,中性粒细胞百分比79.9%,血红蛋白127g/L;血细胞比容38%;胰腺断面引流液淀粉酶1531.9U/L。
术后第13天:胰腺断面引流液淀粉酶2825.6U/L。
术后第10、11、12天分别拔除右结肠旁沟、左结肠旁沟及文氏引流管。
4.复查:术后第11天行腹部三维彩超示:膈下、肠间未见明显积液影响;胰腺增强CT示:胰腺颈部局限积液。术后第13天经胰腺断面引流管造影示,可见引流管末端位于第1腰椎水平,造影剂条片状浓聚,随时间延迟,造影剂向上方充盈,侧位显示造影剂基本位于后腹部。
5.患者住院19天带管出院,一个月后复查拔出胰腺断面引流管。
6.随诊复查情况:出院75天复查胰腺增强CT示腹腔积液基本吸收,患者恢复良好。













