【疾病概述】
胰腺内分泌肿瘤(pancreaticendocrinetumors,PETs)是以胰岛中的某一种细胞为主所形成的肿瘤,约占胰腺肿瘤的2%~3%,依据肿瘤是否具有分泌功能分为功能性和无功能性PET。无功能性PET不具有激素分泌的临床表现,约占PETs中的30%~40%,随着腹部影像学的普及,这些无功能性PET越来越多地被发现和诊断;功能性PET主要包括胰岛素瘤(insulinoma)(低血糖综合征)、促胃泌素瘤(Zollinger-Ellison综合征)、胰高糖素瘤、肠肽瘤(Verner-Morrison综合征)、生长抑素瘤(抑制综合征)、胰多肽瘤等,其中胰岛素瘤最为常见,约占功能性PET的75%。
胰岛素瘤是一种罕见肿瘤,由胰岛B细胞组成,分泌大量的胰岛素并释放进入血液,引起以低血糖为主的一系列症状。其发病率为1/100万,约90%的胰岛素瘤为良性、单发、实性,并位于胰腺组织内,约90%的肿瘤直径在2cm内。多发性、恶性以及胰腺外的胰岛素瘤罕见。
胰岛素瘤的首发症状是低血糖症的表现,典型表现为Whipple三联症,即低血糖症状,发作时血糖低于2.8mmol/L,给予葡萄糖后症状缓解。低血糖症状分为神经糖肽症状和交感肾上腺症状。中枢神经系统需要以葡萄糖作为能量底物,故低血糖是神经糖肽症状的起因。当病人低血糖发作时,大脑皮层受到不同程度抑制,常表现为头痛、视物模糊、思维不连贯、健忘,甚至有下意识的古怪行为;还可表现为发作癫痫、共济失调、语言及自主运动障碍,症状严重者可意识障碍、昏迷。胰岛素瘤的其他临床症状取决于自主神经系统的状态,低血糖是一种应激,其结果是儿茶酚胺的释放激活交感肾上腺系统,表现为交感兴奋表现,如大汗、虚脱、心悸、震颤、恐惧及焦虑等。定时加餐可减轻神经糖肽症状和交感肾上腺症状。另外,胰岛素瘤患者意识到这一点,便增加进食以避免低血糖发作,结果导致短期内体重剧增。
【病例介绍】
病史
女性患者,34岁。以“发现胰腺占位,肝脏占位2年半”为主诉入院。该患2年半前无明显诱因出现间断头晕、乏力、大汗,伴有晕厥、神志不清,晕倒后可自行转醒,以上症状在进食后可明显缓解,遂于我院就诊。腹部增强CT检查提示:肝脏占位、转移瘤可能性大;胰颈部占位,注意恶性。患者拒绝行手术治疗,后于外院及我院分别行肝胆胰脾增强CT及腹部增强磁共振(MRI)检查,均提示存在胰腺及肝占位,仍未行手术治疗。1年前于外院复查增强CT提示:肝脏多发占位,不除外血管瘤;胰颈部占位,不除外胰岛细胞瘤。实验室检查示胰岛素(IRI)118.3mIU/L,C肽(CPS)3112.7pmol/L,血糖5.98mmol/L。后为求进一步治疗来我院,门诊以“胰岛素瘤,肝血管瘤”为诊断收入院。病来饮食增加,睡眠正常,二便正常,体重增加。
体格检查
T 37.1℃,P 80次/min,BP 177/86mmHg,R 18次/min,神清语明,步入病房,查体合作。全身皮肤及黏膜无黄染,结膜无苍白,口唇无发绀,未见肝掌及蜘蛛痣。浅表淋巴结未触及肿大。颈软,气管居中,双侧甲状腺未触及肿大。双肺呼吸音清,未闻及干、湿啰音。心音纯,律齐,各瓣膜区未闻及病理性杂音。腹平软,无压痛、反跳痛及肌紧张,肝、脾肋下未触及,肝区无叩痛,移动性浊音阴性,双侧输尿管区无压痛,肠鸣音正常。双下肢无水肿。
辅助检查
腹部增强CT(2年半前于我院检查)示肝S4段、S5段可见类圆形稍低密度灶,直径均约1.7cm;胰颈部可见一椭圆形稍低密度灶,大小为2.3cm×1.6cm,平均CT值47HU,凸出于胰腺表面,与胰腺实质分界不清。考虑肝S4段、S5段占位,转移瘤可能性大;胰颈部占位,注意恶性,胰岛细胞瘤?(图1)。
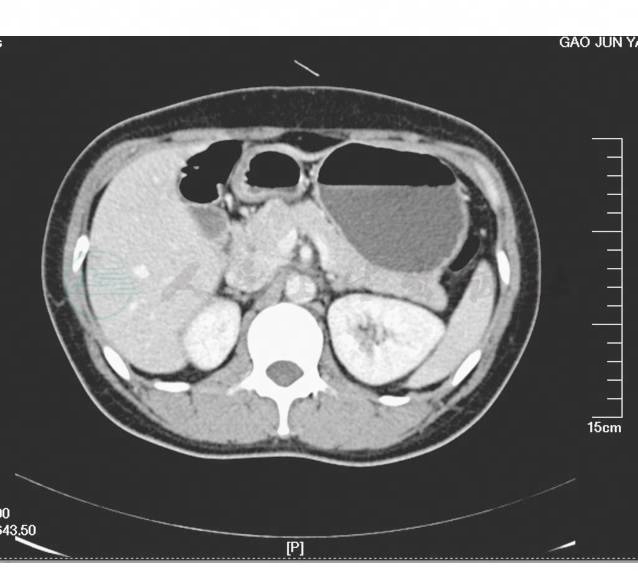
图1 CT示胰颈部椭圆形稍低密度灶
腹部增强MRI(1年半前于我院检查)示:肝脏S4、S5段可见类圆形长T1信号影,T2W1上与正常肝实质分界不清,S4段者较大直径约1.6cm,增强扫描动脉期无明显强化,S4段靠近肝裂处实质信号不均匀,隐约可见相似信号和强化方式的小病灶,边界不清;T1W1上胰颈部可见一低信号源,约2.9cm×1.2cm,T2W1上与正常胰腺实质分界不清,增强早期弱强化,实质期强化程度接近正常胰腺组织。考虑胰颈部占位,注意恶性;与本院之前CT片对比,肝内病变数量略增加,转移瘤可能性大(图2,图3)。
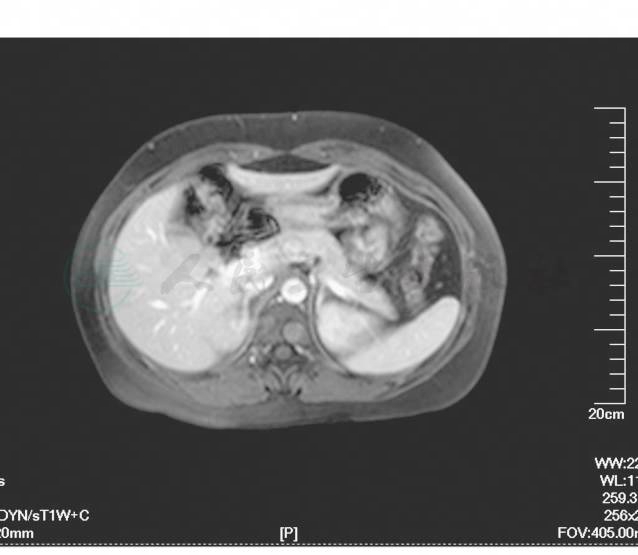
图2 MR提示胰颈部占位
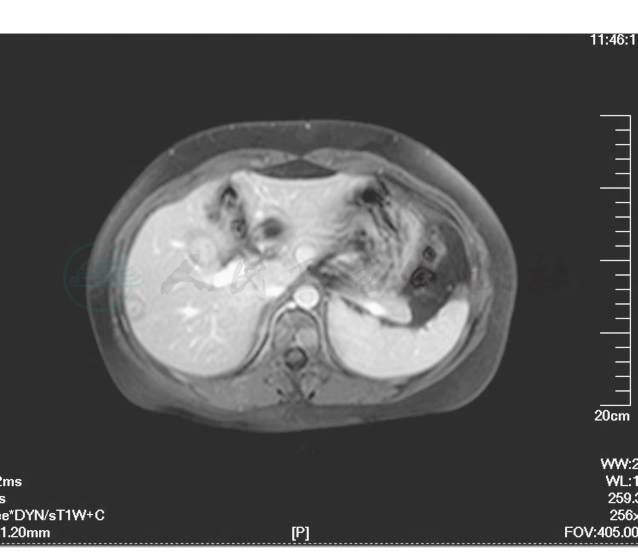
图3 MR提示肝内转移瘤可能性大
肝胆脾超声(入院前于我院检查)示:肝内可见多发低回声,大者位于右叶,约2.5cm×2.5cm,未见确切血流;胰腺受肠气影响显示不清。考虑肝内多发实性占位性病变。
上腹部增强CT(入院前于我院检查)示:肝实质内可见多个大小不等低密度结节影,边界模糊,增强扫描动脉期病灶边缘呈轻度环形强化,延迟期边缘强化程度提高;胰颈部增粗,隐约可见低密度结节,大小约1.5cm×1.4cm,CT值为53HU,局部向外膨隆,增强扫描后与肝脏内病灶强化方式一致。肝门区及肠系膜内可见多个小淋巴结影。考虑肝脏多发占位性病变,血管瘤不除外;胰颈部占位性病变,不除外胰岛细胞瘤。
胰腺增强CT示:胰头内可见多发类圆形略低密度团块影,大者直径约1.18cm,边界欠清,平扫CT值约为41HU,增强扫描动脉期病灶可见强化,呈相对高密度,CT值约为80HU,延迟扫描病灶与胰腺密度相接近,CT值约为72HU。考虑胰头占位性病变,胰岛细胞瘤可能性大;肝内多发占位性病变,血管瘤可能性大。
化验结果回报(入院前于我院):IRI 118.3mIU/L,CPS 3112.7pmol/L,血糖 5.98mmol/L。
入院诊断
1.胰岛素瘤
2.肝血管瘤
1.该患者2年半间多次行CT、MRI检查,提示胰颈部及肝脏占位,结合患者临床表现:间断头晕、乏力、大汗,伴有晕厥、神志不清,晕倒后可自行转醒,以上症状在进食后可明显缓解等,初步诊断为胰岛素瘤,肝血管瘤。结合目前患者状况,给予检测糖化血红蛋白、空腹血糖及胰岛素测定,嘱患者普食,注意低血糖,积极完善术前准备,拟给予手术治疗。
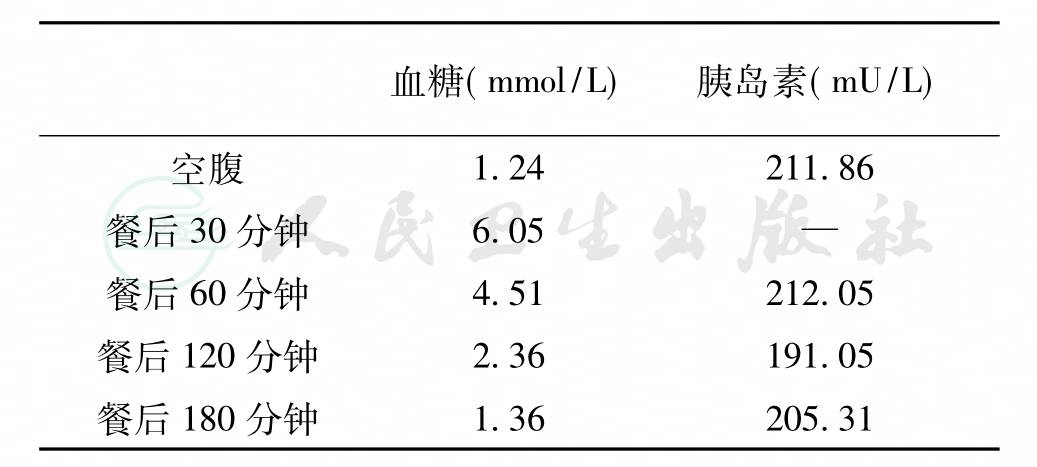
术前化验结果回报:糖化血红蛋白4.4%(正常值4.8%~6.0%),血糖及胰岛素水平见表1,余无异常。
表1 术前血糖及胰岛素水平
2.患者于入院后第8日行胰腺中段切除、胰管空肠吻合、肝脏转移灶微波固化术,手术简要过程如下:取上腹L形切口,逐层切开入腹探查:腹腔内无腹水,肝脏多发质硬转移结节,胃肠道、盆腔及腹壁未及转移结节,肿物位于胰颈部,直径3.5cm,质硬。沿横结肠切开胃结肠韧带,向左达脾下极,向右达结肠肝曲。于胰腺下缘解剖肠系膜上静脉,于其上方与胰腺之间可顺利通过止血钳。电刀切断胰颈部。切开小网膜囊,沿肝总动脉解剖,清除第8组淋巴结,解剖腹腔干,并向脾动脉方向解剖,仔细结扎、切断胰腺肿物与脾血管之间的小分支。距肿瘤左侧缘1cm切断胰腺远端,将标本移除腹腔,送术中冷冻病理回报:神经内分泌肿瘤。于胰腺近侧断端找到主胰管断端,6-0普理灵(Prolene)缝线缝合闭锁,普迪斯(PDS-Ⅱ)缝线结节缝合胰腺近侧断端。于远侧胰腺断端找到胰管断端,胰管内插入直径3mm、长40cm、末端坠入6枚钢珠的胰管内引流管作为内支撑。在Treitz韧带下方15cm处切断空肠,空肠的远侧断端闭锁,距远侧断端40cm处行近侧断端空肠与远侧空肠的端侧吻合。从横结肠系膜无血管区戳孔,经横结肠后方上提远侧空肠断端,胰体尾部胰管与空肠行“六点定位”端侧吻合,再行胰腺与空肠浆肌层结节缝合。将胰管内引流管送至空肠袢远端,关闭系膜裂孔。电刀切取肝脏转移结节送术中冷冻病理回报:考虑转移结节。行肝脏转移灶微波固化术。冲洗腹腔,术区止血,喷涂生物医用胶。于吻合口前、后各留置引流管一枚,分别于左、右侧腹壁另戳孔引出。
术后诊断:恶性胰岛素瘤(T2N0M1),肝转移癌。
3.患者术后第1天,查体:T 36.8℃,P 83次/min,BP 157/82mmHg,神清,无恶心、呕吐,无头晕、头迷,胃管引出50ml胃液,吻合口前引流管引出50ml淡血性液,吻合口后引流管引出100ml淡血性液,给予抗感染、补液、止血、抑制胰酶分泌、化痰保肝、营养支持等对症治疗,监测血糖变化。化验结果回报:血糖(空腹)15.22mmol/L,胰岛素(空腹)46.14mU/L;血常规:白细胞26.2×109/L,中性粒细胞百分比84.9%;肝功能:白蛋白31.6g/L,前白蛋白0.189g/L,吻合口前引流液淀粉酶7140U/L,吻合口后引流液淀粉酶12368U/L。患者存在胰瘘,给予吻合口前、后引流管冲洗。
4.术后第5天,查体:T 37.7℃,P 98次/min,BP 157/82mmHg,R 18次/min。复查回报:血糖(空腹)4.58mmol/L,胰岛素(空腹)11.23mU/L;血常规:白细胞21.8×109/L,中性粒细胞百分比87.1%;肝功能:白蛋白26.5g/L,前白蛋白0.068g/L,吻合口前引流液淀粉酶333U/L,吻合口后引流液淀粉酶368U/L。
5.术后第9天,测定吻合口后引流液淀粉酶65U/L,给予拔除吻合口后引流管;吻合口前引流管维持在200ml/24h,浑浊,术后第22天检验淀粉酶回报8826U/L,给予生理盐水间断冲洗,带管出院。
6.患者住院34天,带吻合口前引流管出院。













