【疾病概述】
胃肠道间质瘤(gastrointestinalstromaltumor,GIST)是一类独立起源于胃肠道原始间质干细胞呈非定向分化的消化道间叶肿瘤。占全部胃肠道恶性肿瘤的2.2%(1%~3%)。年发病率1/10万~2/10万。GIST的名称提出后,由于受传统形态学观念的影响以及有些肿瘤中局灶性或较广泛表达平滑肌肌动蛋白(α-SAM)或S-100等肌性或神经性标记物,而扩大了GIST的范围,正如Suster所言:胃肠道间质肿瘤能广义地定义为起自胃肠道空腔脏器肌壁的间叶源性肿瘤。Erlandson等依据免疫组织化学及超微结构研究将GIST分为:平滑肌肿瘤、胃肠道自主神经瘤、非特异性间质瘤。《Ackerman外科病理学》(第8版)将GIST分为向平滑肌分化、神经分化、双向分化及未分化4大类即部分依据了Erlandson等的观点,并建议GIST的报告方式为“GIST,平滑肌型”、“GIST,神经鞘型”、“GIST,平滑肌-神经型”、“GIST,未定型”。这种观点是以往广义GIST的典型代表,实际包含有真正的平滑肌和神经源性肿瘤。因此,人们在很长一段时间内接受了上述多向分化的假设,混淆了GIST与GIMT的概念,以致将典型的平滑肌瘤诊断为GIST,向平滑肌方向分化;或将典型的神经鞘瘤诊断为GIST,向神经方向分化。
目前比较公认的诊断标准有三条:①起源于胃肠道间叶组织;②c-kit阳性表达即CD117染色阳性;③肿瘤位于腹腔内。GIST每年确诊率大约为10/100万~20/100万,可以发生在消化系统任何部位,但胃最常见(60%~70%),依次为小肠(20%~25%)、结直肠(5%)以及食管(<5%),约占胃肠道恶性肿瘤的0.1%~3%,占全部软组织肿瘤的5%。至少30%的病例属高度恶性,并易发生肝脏及腹膜转移。根据其生物学行为,GIST分为良性、潜在恶性和恶性三种类型,公认的恶性临床指标有:①组织学证实有转移;②浸润临近器官;③出现脂母细胞、软骨母细胞或恶性纤维组织细胞瘤样区域。潜在的恶性指标有:①肿瘤直径≥5cm;②核分裂≥5个/10或50HP;③肿瘤细胞密集的程度,小上皮样细胞呈细胞巢或腺泡样排列;④肿瘤坏死;⑤核异型性;⑥肿瘤边界不规整呈舌状浸润于邻近的黏膜下层、黏膜层或固有层。其良、恶性判断标准:①良性间质细胞瘤无任何恶性指标;②潜在恶性间质细胞瘤仅有一项潜在恶性指标;③恶性间质细胞瘤具有一项肯定恶性指标或者具备两项潜在恶性指标。但现在许多治疗中心已不再认为GIST是良性,倾向于低度恶性和恶性两种类型。GIST主要发生血行转移,极少经淋巴转移,且其治疗措施单一,手术治疗是其主要的治疗手段,术后放化疗均不敏感。自从1983年Mazur和Clark首次提出胃肠道间质瘤这一概念以来,随着组织化学、免疫组织化学、电镜及分子生物学技术的应用,GIST逐步被人们所认识,并对其特殊的组织学、组织化学、遗传学特点、诊断及治疗进行了深入研究。特别是近年来,随着免疫组织化学及分子生物学的发展,对胃肠道间质瘤的基因研究达到了前所未有的高度。该病例为一小肠间质瘤致消化道梗阻的患者。通过对该病例的探讨让我们进一步认识胃肠道间质瘤的诊断与治疗。
【病例介绍】
病史
女性患者,67岁。于4个月前无明显诱因出现进食半小时至一小时后恶心、呕吐,呕吐物为胃内容物,无咖啡样物质,伴返酸、嗳气,腹胀,上腹隐痛无放射性,排气存在,排便减少,10天左右一次黄色成形便,自觉尿量减少,24小时尿量不详,睡眠欠佳,体重下降约5kg,病来全身无力,无黑便,无发热,无头晕、头痛,无晕厥及跌倒史。我院门诊作胃镜诊断:①残胃炎;②吻合口狭窄。为求系统诊治入院。病来无发热,无咳嗽、咳痰,无胸闷、气短,无头晕、头痛,无黑矇及晕厥,无尿频、尿急、尿痛,食欲差,睡眠不佳。既往阑尾切除术后10年,左侧股骨头坏死10年,1年半前因“十二指肠球溃疡穿孔”行“胃大部切除术”,术后饮食差,偶有返酸、上腹部隐痛、腹胀等表现,否认高血压、冠心病、糖尿病史,否认肝炎、结核病史,有输血史。
体格检查
T 36.3℃,P 86次/分,BP 120/80mmHg,R 18次/分。神清,一般状态可,查体合作。贫血貌,周身皮肤、黏膜无黄染,未见肝掌及蜘蛛痣。浅表淋巴结未触及肿大。结膜苍白,巩膜无黄染。右肺呼吸音清,左肺呼吸音粗,未闻及干、湿啰音。心律齐,心率86次/分,心尖部听诊区可闻及收缩期杂音Ⅲ级。腹部正中可见纵形长约15cm陈旧手术疤痕,腹软,全腹散在压痛、无反跳痛及肌紧张,肝、脾肋下未触及,胆囊区无压痛,Murphy征阴性,肝区无叩痛,移动性浊音阴性,肠鸣音亢进4~5次/分。双下肢指压痕阳性。
辅助检查
血常规:白细胞6.6×109/L,红细胞3.4×1012/L,血红蛋白79g/L;肝功能:总蛋白48.3g/L,白蛋白25.5g/L,胆碱酯酶3885U/L。胃镜检查:①残胃炎;②吻合口狭窄。肺CT平扫诊断:①双肺散在炎症,左肺上叶舌段实变;②双肺散在模糊小结节,炎性可能性大;③动脉硬化。
入院诊断
1.残胃炎
2.吻合口狭窄
3.胃大部切除术后
4.阑尾切除术后
5.肠梗阻
1.患者入院后,给予禁食水,抑酸:奥美拉唑40mg日两次静滴,复方氨基酸、糖盐水、脂肪乳等补液、补钾、营养支持等对症治疗。规范治疗一周后复查胃镜结果:①毕Ⅰ氏残胃;②残胃炎;③吻合口狭窄。病情未见明显缓解。
2.行腹部增强CT检查提示右上中腹部小肠占位,注意间质瘤(图1,图2)。予外科手术治疗。术中探查见肿瘤位于距Treitz韧带15cm小肠壁,系膜对侧,大小约5cm×4cm×4cm,侵入肠腔,对侧与大网膜粘连。游离肿瘤,仔细分离大网膜与肿瘤之间粘连,于距肿瘤上下缘各5cm切断空肠,将肿瘤及部分肠管移出体外,4-0可吸收线全层连续缝合小肠,再加1号丝线浆肌层缝合。
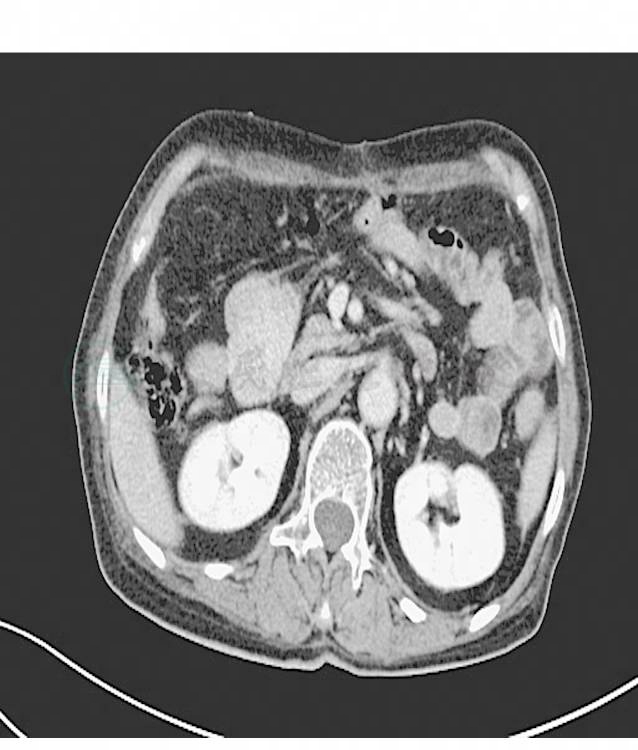
图1 腹部增强CT示右上中腹部小肠占位(一)
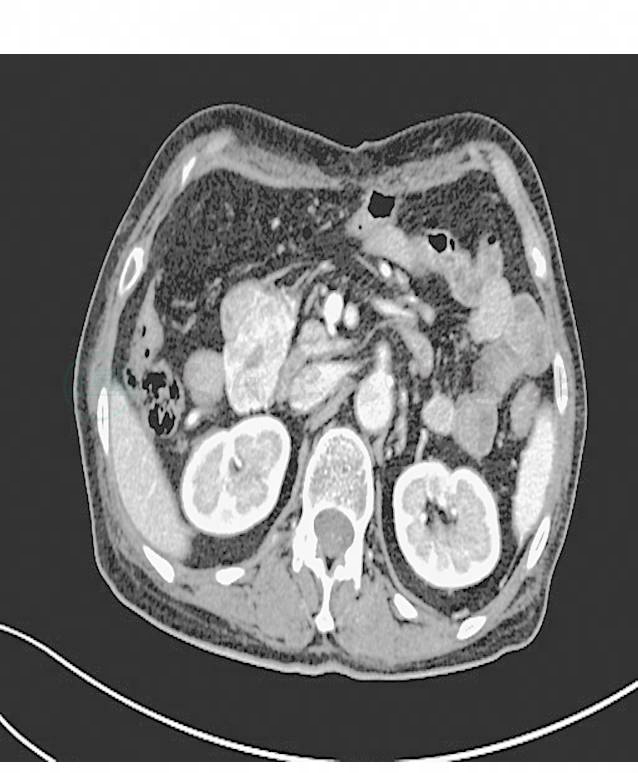
图2 腹部增强CT示右上中腹部小肠占位(二)
3.术后给予禁食水、肠外营养、抗感染、止血、抑酸等对症治疗,恢复良好,出院时情况:患者无恶心、呕吐,无发热,无腹痛、腹胀,无返酸、嗳气,饮食良好。查体:T36.5℃,P80次/分,神志清楚,腹软,全腹无压痛,无反跳痛及肌紧张,肠鸣音4次/分,切口愈合良好,无红肿及渗血、渗液,切口已间断拆线。术后病理回报(小肠)间质瘤(中危险度)。













