乳腺导管内乳头状瘤是常见的乳腺良性肿瘤。女性各个年龄段均可发病,以中青年和中年女性比较常见。多由于乳头溢血或血性液体才引起注意。部分导管内乳头状瘤无乳头溢液病史。导管内乳头状瘤既有单个的,也有多发的病例。多数位于乳晕区域,也有的位于乳腺周边腺体组织中。因为导管内乳头状瘤通常只有2~5mm大小,隔着乳房的皮肤和脂肪层很难被手指检查触及。即使是医生,如果是非乳腺专业的医生,在乳房检查中也常触及不到肿瘤。用于诊断导管内乳头状瘤检查的方法有超声、乳管造影和乳管镜。超声检查诊断乳腺导管内乳头状瘤与医生的技能、超声设备的性能以及乳头状瘤的大小有关。对于典型病例,超声可以看到在扩张的乳管内存在的乳头状肿物。但是仍有很多病例由于乳头状瘤瘤体小而不能在超声下发现,或只能发现乳头乳晕下扩张的乳管。乳管造影可以通过发现乳管内的占位性病变而提供诊断依据。除了需要能够满足乳房X线照相的条件外,能够准确向溢液的乳孔内注入显影剂成为这项检查的关键。乳管镜是比较先进的检查方法,可以直视下发现乳头状瘤的瘤体,还可以鉴别由于炎症、外伤等因素引起的乳头血性溢液,有时候还可以采取脱落细胞进一步做病理诊断。乳房磁共振对部分病例也能提供诊断依据,但不是首选的检查方法。由于导管内乳头状瘤常伴有乳头血性溢液,从疾病发展的角度看有一定的恶变风险,因此,在治疗原则上应该及时通过手术把肿瘤切除。但导管内乳头状瘤瘤体通常都较小,手术时可能会遇到困难。本文介绍我们对乳腺导管内乳头状瘤的诊治体会。
【病例介绍】
病例一
病史
女性患者,34岁。左乳晕上部肿物伴乳头溢血5个月。
体格检查
乳房外观未见异常。从头侧挤压乳晕处可见乳头上方乳孔有血性液体溢出。在乳晕上部皮下可触及圆形肿物,表面尚光滑,质地稍韧硬。
辅助检查
乳房钼靶轴斜位相(图1,图2):左乳外上限模糊结节影,增生可能性大,BIRADS 3。

图1 导管内乳头状瘤乳腺轴位片
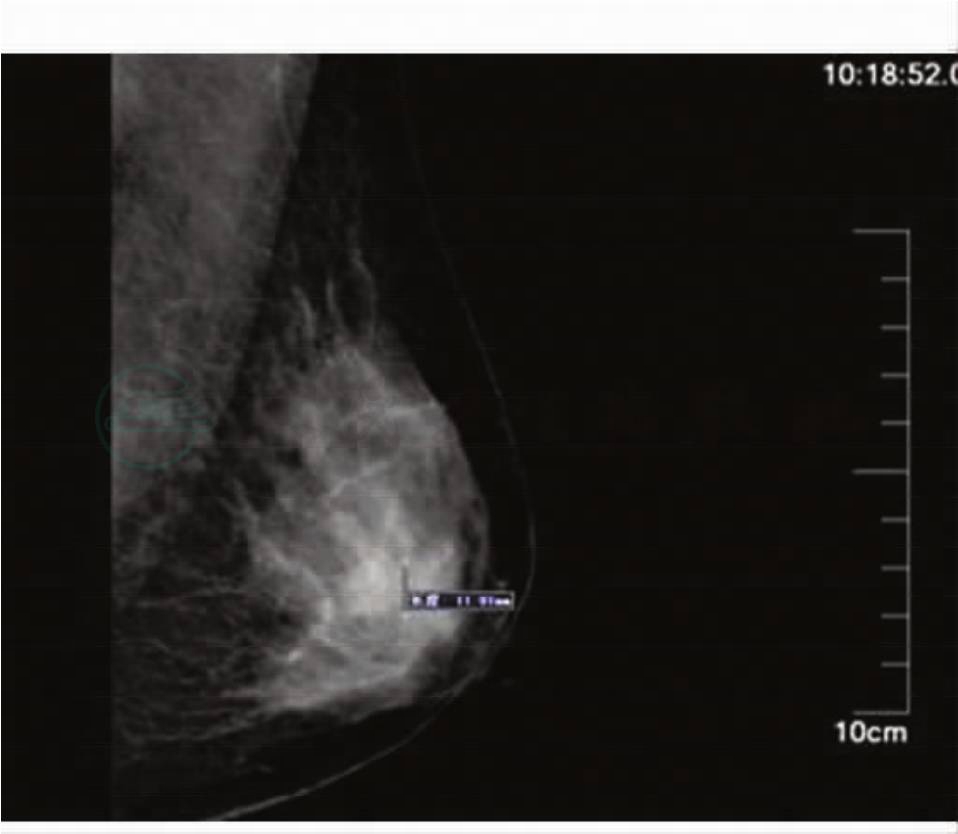
图2 导管内乳头状瘤乳腺斜位片
乳房超声(图3):左乳腺相当于3~4点钟方向乳管扩张,扩张的导管内见1.2cm×0.6cm×0.4cm低回声团块,可检出血流信号,导管内乳头状瘤可能性大。

图3 导管内乳头状瘤乳腺彩超
入院诊断
左乳导管内乳头状瘤
病例二
病史
女性患者,60岁。乳头溢血1周。无疼痛,无外伤史。
体格检查
乳房外观未见异常,左乳晕6点方向推压乳头可见暗红色血液溢出(图4),近乳晕边缘处似可触及0.3cm×0.2cm结节,质地韧。右乳未见明显异常。双腋下未及肿大淋巴结。
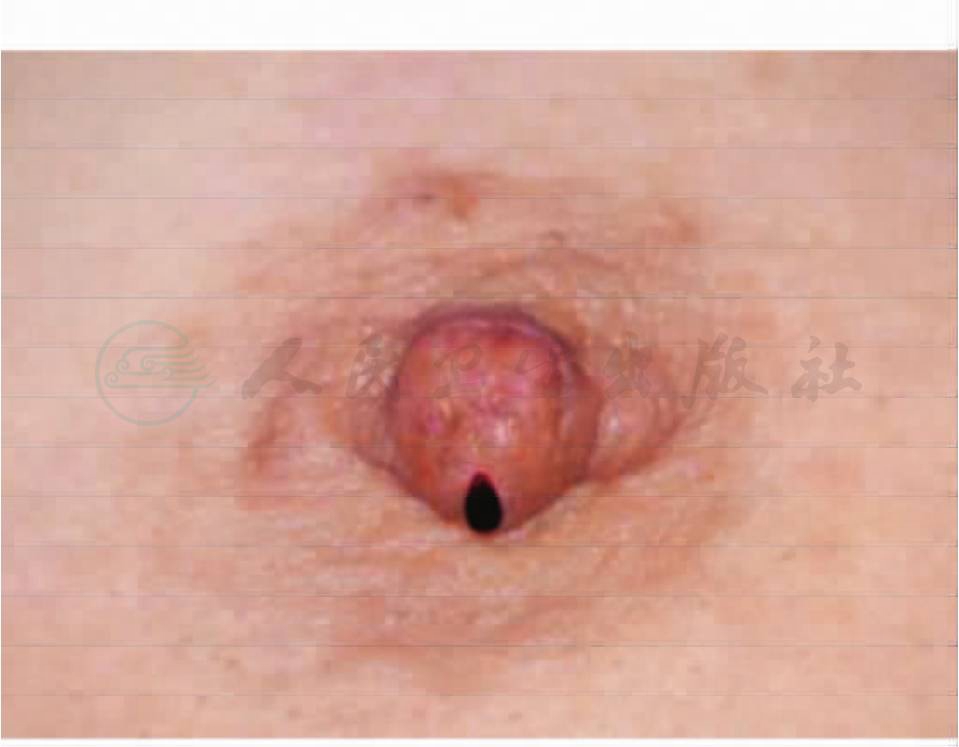
图4 导管内乳头状瘤乳头溢血
辅助检查
乳腺彩超:左乳腺导管扩张及其内中等回声团,考虑良性可能性大(BI-RADS:3类)。左乳导管造影(图5):见主乳管扩张,二级乳管内充盈缺损,导管内乳头状瘤?
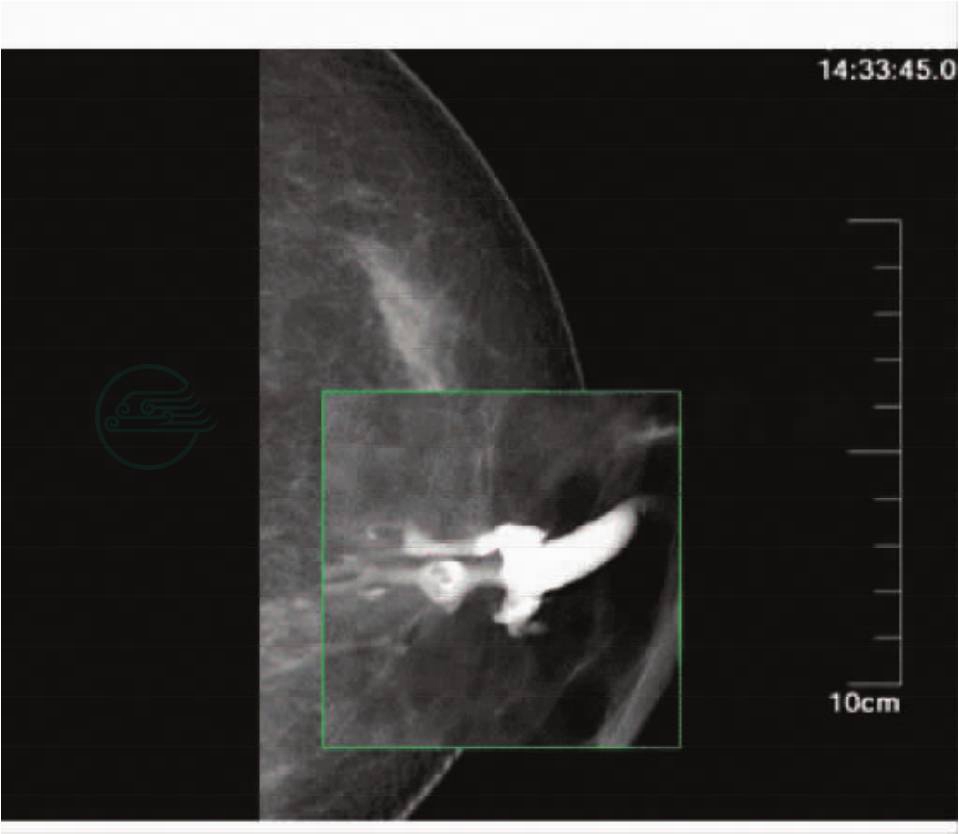
图5 导管内乳头状瘤乳管造影
入院诊断
左乳导管内乳头状瘤
病例三
病史
女性患者,41岁。左乳肿物伴乳头溢液半年,有时见淡红色液体。
体格检查
乳房外观未见异常。挤压乳晕区可见乳头有淡黄色液体溢出。在乳头下方似可触及结节,界限不清楚,质地韧。
辅助检查
乳腺彩超:左乳腺近乳头根部见0.8cm×0.6cm低回声团,边界模糊,内见血流信号,其旁边可见扩张的导管。建议进一步排除导管内乳头状瘤。乳房X线照相:双乳多腺体型,腺体内未见肿块及异常钙化,BI-RADS 1级。
入院诊断
左乳导管内乳头状瘤
病例一
局麻下手术治疗。向溢液乳管内插入细导管,注入亚甲蓝。在左乳晕上缘切口。显露乳腺组织,将肿物完整切除。切除乳腺肿物长径约1.0cm,长圆形,表面光滑,质地软,包裹在扩张的乳管里(图7)。病理诊断:导管内乳头状瘤。
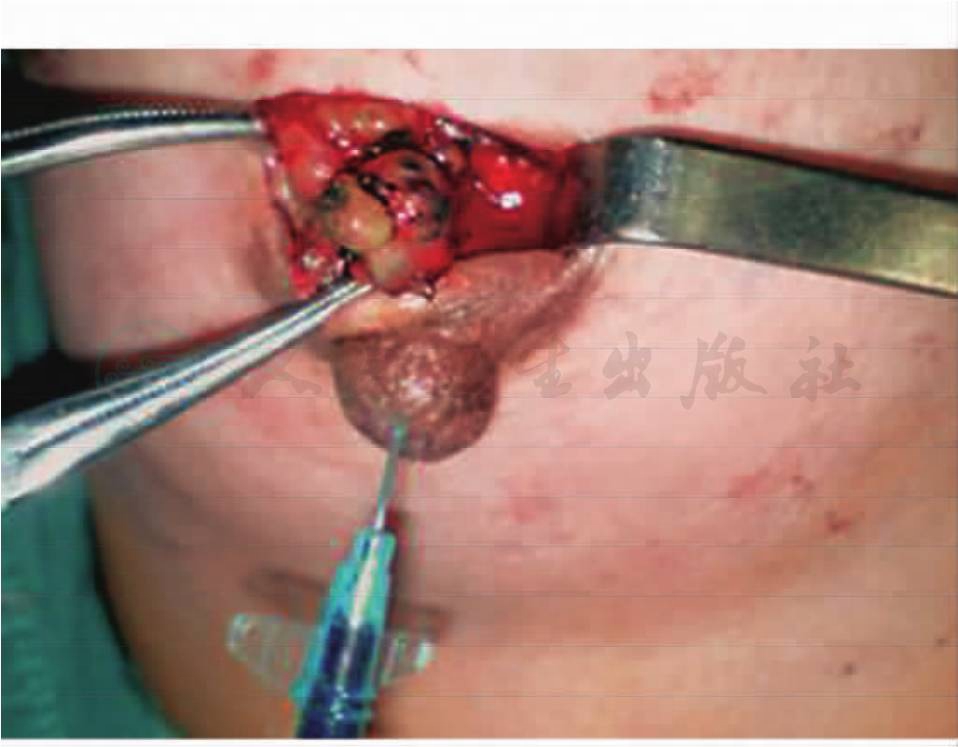
图7 导管内乳头状瘤术中所见1
病例二
局麻下手术治疗。向溢液乳管内插入细导管,注入亚甲蓝。在左乳晕下缘切口。显露乳腺组织,根据蓝染界限将肿物完整切除。切除的乳腺肿物长径约0.2cm,包裹在扩张的乳管里(图8)。

图8 导管内乳头状瘤术中所见2
病理诊断:大体所见,组织2.5cm×2.0cm×0.5cm,局灶见亚甲蓝染色,着色处乳管扩张,内见结节0.1cm。镜下所见,局灶导管上皮乳头状增生,细胞排列较密(图9)。
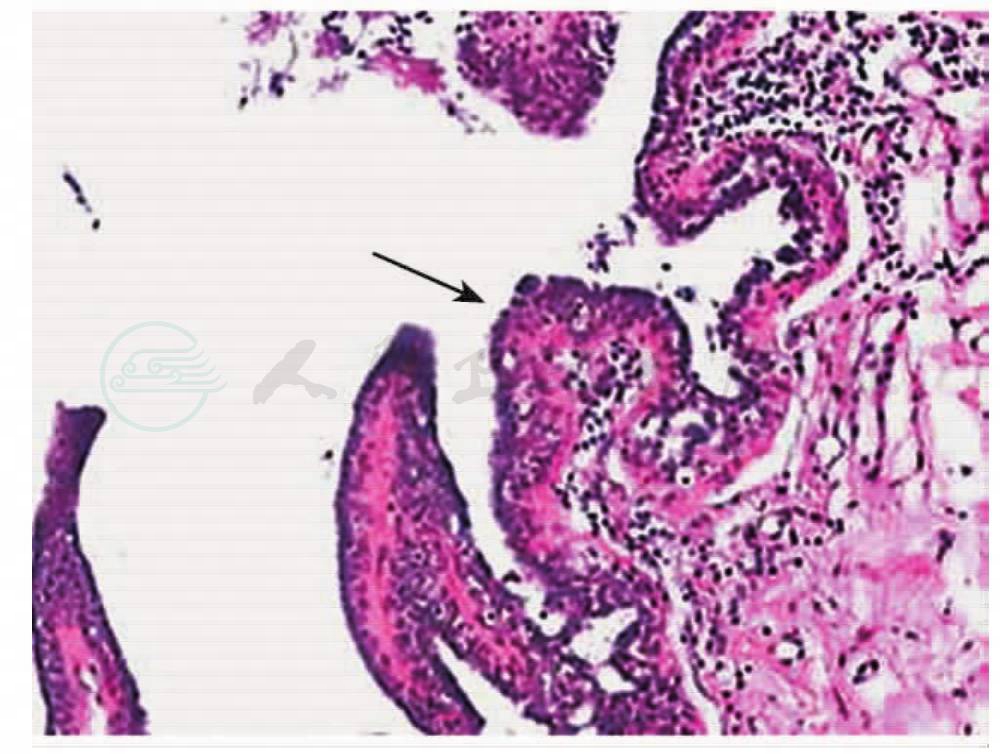
图9 导管内乳头状瘤病理所见
病理诊断:导管内乳头状瘤,细胞增生活跃。
病例三
局麻下手术。向溢液乳孔插入导管,乳头根部不通。挤压方向从10点方向见液体溢出。而结节位于6点方向,故溢液与肿物似无关。用亚甲蓝标记左乳晕6点方向结节边。在左乳晕下缘切口。游离乳腺表面,切开腺体浅层,触及结节,与1根直径约2mm的乳管相连,切断乳管,将肿物及周围腺体切除。切除的瘤体长径约0.8cm,瘤体外周见扩张的乳管,界限清,质地较硬。













