男,36岁,1996年发现左额部脑膜瘤行手术治疗,多发复发并多次手术(5次手术),2005年再次复发行姑息性放射治疗,肿瘤较前有所增大。
【影像学表现】
CT平扫显示双侧额叶巨大分叶状稍高密度肿块,密度不均,可见小片状低密度区,邻近脑实质受压,但水肿不明显(图1A)。CT增强扫描显示病变明显较均匀强化,血供丰富,可见增粗、明显强化血管影(图1B)。因脑膜瘤行第6次手术后MRI复查,左颞部巨大不规则软组织肿块,在T1WI呈稍低信号,T2WI呈稍高信号,信号稍显不均。病变沟通颅内外,累及蝶骨大翼,明显压迫左侧视神经管及眼眶,左侧视神经及眼球拉长、变形。右侧筛窦也见类似软组织结节(图D、E)。DWI显示病灶呈明显高信号(图F)。Gd-DTPA增强扫描显示病灶明显强化,稍不均匀,肿块占据左颞部、左颞下窝、左侧筛窦及鼻腔(图1G~I)。
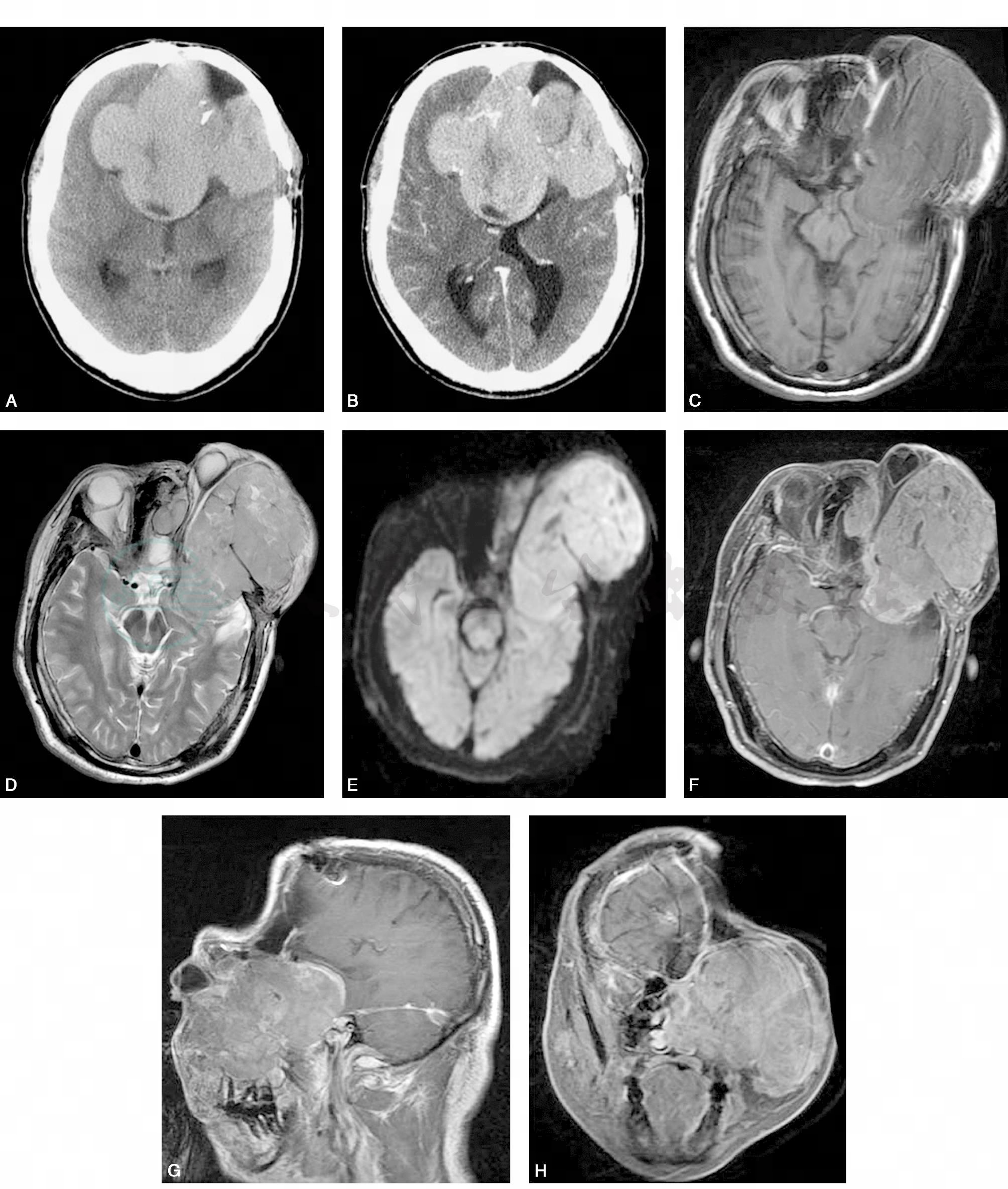
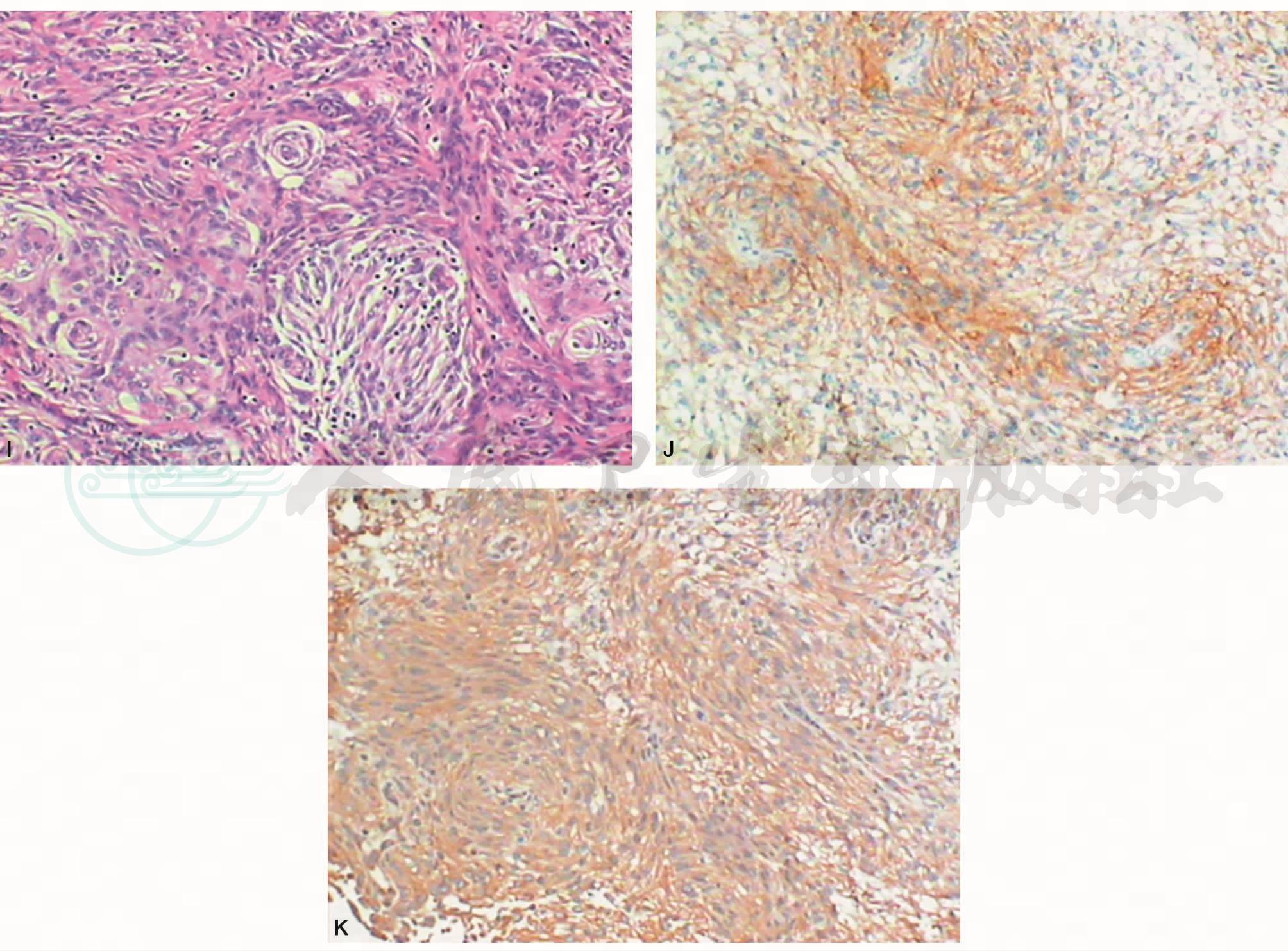
图1 巨大非典型脑膜瘤累及颜面部
A. CT头颅横断面平扫;B. CT头颅横断面增强;C. T1WI横断面;D. T2WI横断面;H. DWI横断面;I.增强横断面;G.增强矢状面;H.增强冠状面;I. HE×100;J. EMA(+);K. Vim(+)
【2010年4月手术所见】
肿物深达颞叶前方,与脑实质分界尚可。肿物质硬,分离尚容易,连同左眼球一并摘除肿瘤。
【病理】
2007年第一次手术:眶上缘碎组织7cm×4.5cm×3cm,切面灰白,结节状,镜下见肿瘤细胞呈梭形,细胞密度高,部分细胞核大,可见明显核仁,灶区核分裂象约4个/10HPF,并见坏死灶,符合非典型脑膜瘤,WHOⅡ级。免疫组织化学:EMA(+),Vim(+),s-100部分细胞(+),GFAP(-)。额叶碎组织6cm×3cm×1.5cm,镜下为脑膜瘤,WHOⅠ级。
2010年再次手术:左前颅底灰白灰褐色组织共23cm×21cm×6cm大,核分裂象>4个/10HPF,可见较多坏死,符合非典型脑膜瘤(WHOⅡ级)。免疫组织化学:EMA(+),Vim(+),S-100个别细胞(+),Syn(-),GFAP(-)。特殊染色:网染(+)。













