患者,男,24岁,汉族人。主诉:间断黏液血便4年,加重1周。
入院情况
患者4年前开始无明显诱因出现腹泻,便中混黏液及鲜血,每日十余次,伴左下腹疼痛,腹胀、恶心、呕吐,无发热,于当地医院行肠镜检查提示溃疡性结肠炎累及乙状结肠及直肠,应用奥硝唑及头孢类抗生素(具体不详)抗炎治疗后好转出院,出院后服用美沙拉秦(艾迪莎,8g/d起始,后减量至1g/d)半年,排便为黄色成形便,腹痛腹胀等症状消失。2年半前患者锁骨骨折手术后以上症状再次发作,抗炎(具体不详)治疗后好转。9个月前上述症状再次发作,伴发热,性质及程度无明显变化,持续应用美沙拉秦(莎尔福)治疗(500mg,每日2次)后便血逐渐减少,但未消失,于半年前复查肠镜提示乙状结肠黏膜弥漫性充血水肿糜烂,多处假息肉形成,病变处肠腔略狭窄,病理提示乙状结肠慢性炎症(重)伴溃疡。1周前进食不洁食物后再次出现腹泻,5~6次/日,混有鲜血,无黏液及脓液,腹痛以左下腹为著,伴恶心、呕吐胆汁样物,持续低热,明显乏力,自服小檗碱后腹泻次数稍减少,便血情况未见改善,现为求进一步诊治来诊。病来无四肢关节疼痛,精神状态可,饮食差,睡眠差,小便正常,近一周体重减轻3kg。患者既往体健,无肠道寄生虫病史,否认有特殊食物、药物过敏史,否认肝炎、结核、高血压、冠心病和糖尿病等病史。家族史及个人史:无特殊。入院查体:T 36.6℃,P 85次/分,R 17次/分,BP 112/64mmHg。神清语明,步入病房,查体合作。皮肤黏膜无黄染,唇黏膜无苍白,浅表淋巴结未触及。听诊双肺呼吸音清,未闻及干湿啰音。HR 85次/分,律齐,各瓣膜听诊区未闻及病理性杂音。腹平坦,对称,全腹软,左下腹明显压痛,反跳痛阳性,无肌紧张,全腹未触及包块。肝区无叩击痛,Murphy阴性,移动性浊音阴性。听诊肠鸣4~6次/分,未闻及气过水音。双下肢无水肿。辅助检查:肠镜可见:距肛缘约25cm以上肠断可见环2/3周黏膜弥漫性充血水肿糜烂,可见多处假息肉形成。病变肠腔略狭窄,降乙交界处肠腔弯曲较大,未继续进镜。考虑为:炎症性肠病。肠镜病理:结肠黏膜,糜烂,重度慢性炎细胞浸润,见炎性肉芽组织及少量生炎坏死组织。诊断乙状结肠慢性炎症(重)伴溃疡。
初步诊断
炎症性肠病,溃疡性结肠炎可能性大。诊断依据:①年轻女性,慢性病程,反复发作;②间断黏液血便4年,本次不洁饮食后发作1周;③查体:左下腹明显压痛,反跳痛阳性,无肌紧张,全腹未触及包块;④辅助检查:肠镜可见:距肛缘约25cm以上肠断可见环2/3周黏膜弥漫性充血水肿糜烂,可见多处假息肉形成。病变肠腔略狭窄,降乙交界处肠腔弯曲较大,未继续进镜。考虑为:炎症性肠病。肠镜病理:结肠黏膜,糜烂,重度慢性炎细胞浸润,见炎性肉芽组织及少量生炎坏死组织。诊断乙状结肠慢性炎症(重)伴溃疡。
鉴别诊断
①溃疡性结肠炎(UC)和克罗恩病(CD)
a.临床特点
CD和UC的症状和体征有许多类似,CD和UC均可表现为腹痛、腹泻、发热、贫血及合并肠外表现,但是CD病例中腹痛、发热、贫血、肠外表现较多见,而UC病例中腹泻、黏液脓血便较多见;在病变分布特征上,CD好发于末段回肠、右半结肠,累及直肠者少见,而UC好发于直肠,累及回盲部少见;CD以破坏及增生性病变并存,发生梗阻、瘘管发生较多。
b.肠镜表现
CD镜下主要表现为阿弗他样溃疡、纵行、深大溃疡、裂隙样溃疡,溃疡周呈现卵石征、肠管狭窄及变形,瘘管形成; UC镜下表现主要为黏膜粗糙呈细颗粒状,弥漫性充血水肿、多发糜烂或溃疡、脓性渗出,部分可形成假息肉及黏膜桥,结肠袋往往变钝或消失。
c.病理特点
CD病理学检查可见裂隙样溃疡、非干酪样肉芽肿、全壁炎、淋巴细胞聚集;UC病理学检查可见黏膜或黏膜下层慢性炎症,大量炎性细胞浸润,杯状细胞减少,隐窝脓肿,黏膜糜烂及溃疡。
②肠结核
多有结核病史,如肺结核等肠外结核病灶;典型肠结核临床表现,如腹痛、腹泻或腹部包块;X线或结肠镜检查具有典型征象。符合下列条件之一者可确定诊断:a.病变组织经细菌培养或动物接种证实有结核菌生长;b.病理组织学检查发现结核杆菌;c.病变组织中有干酪样肉芽肿;d.手术可证实。
入院后行辅助检查
心电图提示窦性心律。胸片正常。复查胃镜(见图1):食管全程黏膜呈瘢痕样改变,可见较多假息肉形成,局部融合呈黏膜桥。中下段可见三处溃疡,最大者1.0cm,底平覆白苔,边缘规整,取材2块。胃体黏膜散在斑状充血,胃窦黏膜散在斑状充血,十二指肠球部散在点状充血。考虑为:食管多发溃疡,十二指肠球炎浅表性胃炎,病理:大片溃疡,伴鳞状上皮轻度增生,诊断食管溃疡;肠镜(见图2):结肠镜插至乙状结肠,乙状结肠:黏膜弥漫性充血水肿糜烂,覆较多黏液,并可见多处溃疡形成,形状不规则;直肠黏膜弥漫性充血水肿糜烂,覆较多黏液,并可见多处溃疡形成,形状不规则。取材3块,病理:多处糜烂,腺体较工整,杯细胞减少,多量炎细胞浸润,诊断符合溃疡性直肠炎,考虑为:炎症性肠病。因此结合患者病史及内镜下表现(食管、胃和结肠节段性受累)来看,不太支持诊断为溃疡性结肠炎,而考虑诊断为克罗恩病。由于结肠病变部位仅限于乙状结肠和直肠,给予沙尔福(5-氨基水杨酸制剂)灌肠剂灌肠治疗,同时给予激素治疗(甲泼尼龙80mg,每日1次静点),治疗1周后精神、睡眠、食欲均明显改善,腹痛、腹泻症状较前缓解,出院后门诊逐渐调整激素用量,随访一年病情平稳。
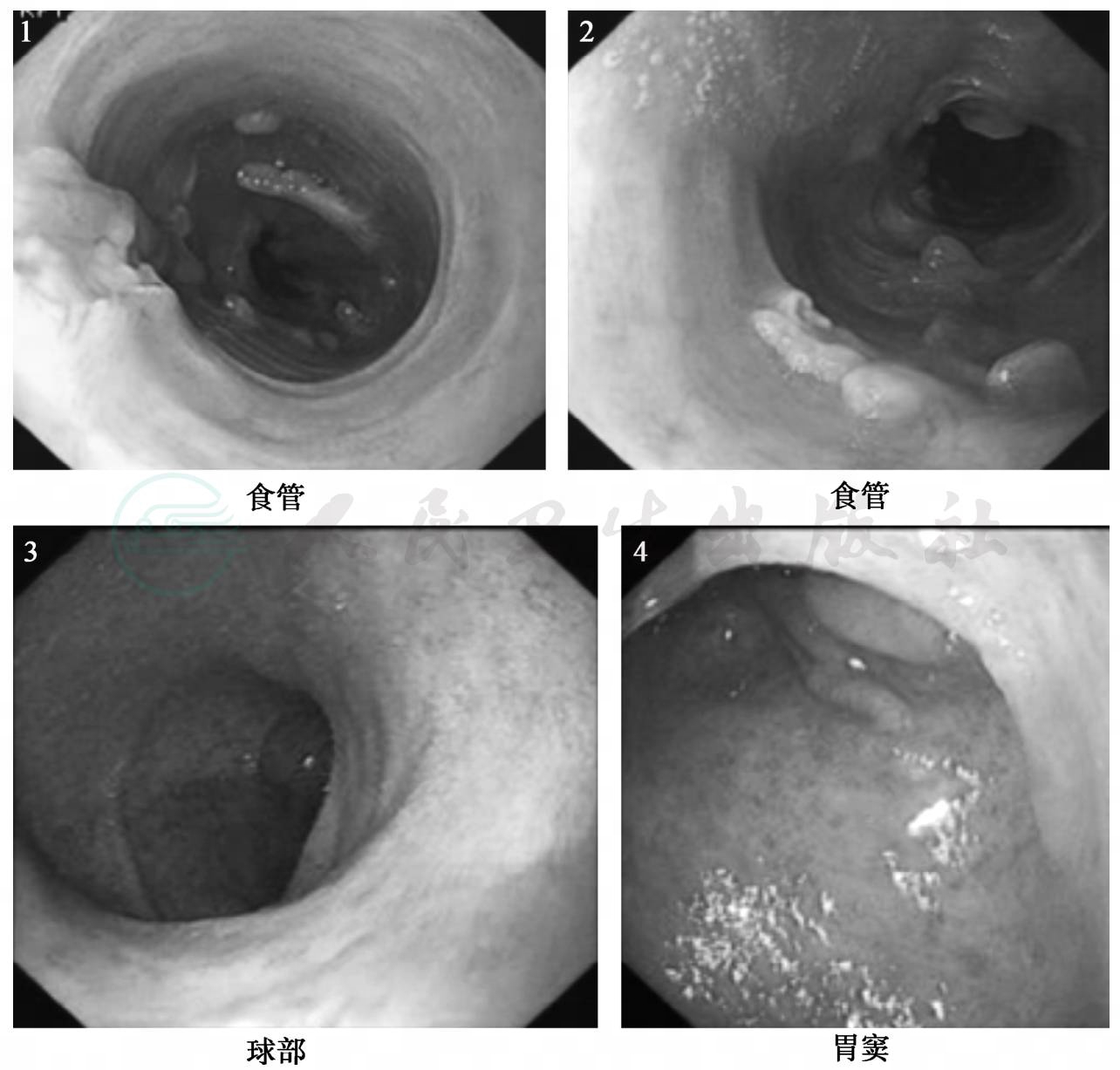
图1 胃镜下的表现
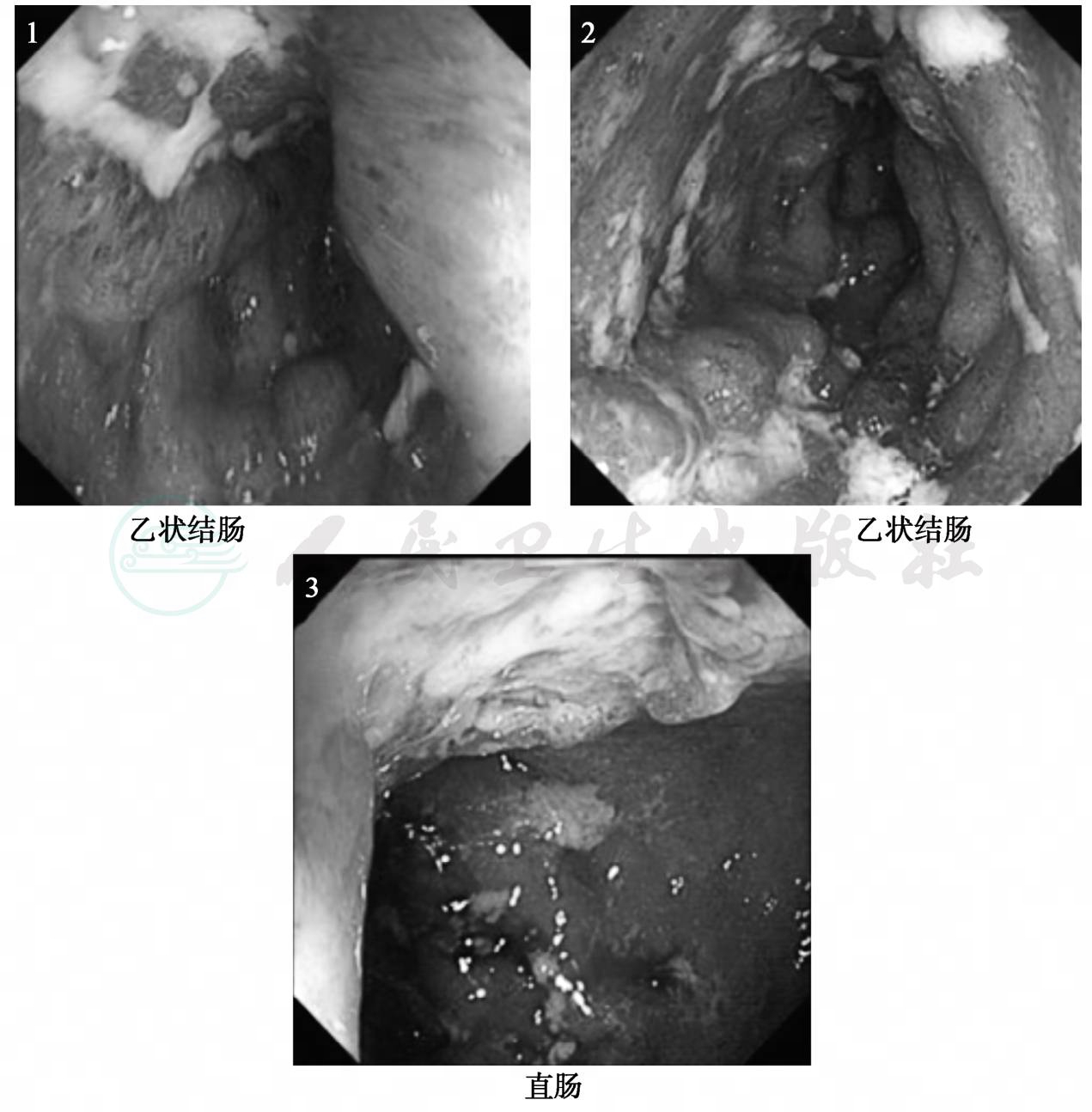
图2 结肠镜下的表现
最终诊断
克罗恩病累及食管和结肠。
文献复习
克罗恩病(Crohn’s disease,CD)是一种病因不明的慢性非特异性胃肠道肉芽肿性炎症性疾病,于1932年美国Crohn医师首先报告故而得名,曾称为局限性肠炎、节段性肠炎。2000年全国炎症性肠病学术研讨会上,正式确定其译名为克罗恩病。该病在全球发病但分布不均,在欧洲美洲较常见,而在亚非各国相对少见。
临床上表现为慢性起病、反复发作的右下腹或脐周腹痛、腹泻,可伴腹部肿块、肠瘘和肛门病变,以及发热、贫血、体重下降、发育迟缓等全身症状应疑及CD。阳性家族史有助于诊断。影像学检查通过胃肠道钡剂对比检查早期可见病变黏膜皱襞变粗、变平、痉挛性狭窄等,可见多发性、节段性炎症伴僵硬、狭窄,重者纤细如线,称为线样征、裂隙样溃疡、瘘管、假息肉形成及铺路石样改变等。B超、CT、MRI可显示肠壁增厚、腹腔或盆腔脓肿等。内镜检查对于结肠受累者,可见节段性、非对称性炎症,溃疡早期呈阿弗他样,后期深邃、不规则,典型者呈纵行排列之沟槽状,可有肠腔狭窄肠壁僵硬,或铺路石样外观,病变呈跳跃式分布。超声内镜可有助于确定范围和深度,发现腹腔内肿块或脓肿。最近发展的胶囊内镜对于可疑的克罗恩病的诊断率高于钡餐检查。在早期诊断方面有着传统的检查方法无法比拟的优越性,是一个非常有效的检查手段。胶囊内镜是一种能够对全小肠进行拍摄的无痛苦的新方法,而且它能发现其他影像学检查不能发现的早期黏膜病变,因此在诊断克罗恩病中发挥着重要作用。但是胶囊内镜也存在一些缺点,比如无法控制胶囊内镜在肠道内的运动及无法取病理活检,同时对于克罗恩病内镜表现尚无明确的可被广泛接受的诊断标准。De Bona等提出胶囊内镜计分标准,将可疑克罗恩病患者胶囊内镜下表现分为3类:①4处或4处以上糜烂、溃疡或结节病变为确诊克罗恩病;②1~3处糜烂、溃疡或结节病变为可疑;③否则为非特异性病变或正常。另一个需要注意的问题是由于胶囊内镜不能通过狭窄肠段,会造成胶囊潴留,而克罗恩病的病理改变是全壁炎症,肠管的狭窄是常有的临床表现,因此在临床上应用胶囊内镜前需要谨慎判断此项检查的可行性,这也是胶囊内镜检查在诊断克罗恩病中的局限性。
世界卫生组织(World Health Organization,WHO)关于诊断克罗恩病的标准,首先强调在排除肠结核、阿米巴痢疾、耶尔森菌感染、肠道淋巴瘤、憩室炎、缺血性肠炎、放射性肠炎及白塞病等的基础上,可按照如下标准:①非连续性或区域性肠道病变;②肠黏膜呈铺路卵石样表现或有纵行溃疡;③全层性炎性肠道病变;④结节病样非干酪样肉芽肿;⑤裂沟或瘘管;⑥肛门病变,有难治性溃疡、肛瘘或肛裂。具体为:A.具有①、②、③者为疑诊,加上④、⑤、⑥中3项中之任意1项者可确诊。有第④项者,只要加上①、②、③3项中的任2项亦可确诊。B.根据临床表现,若影像学、内镜及病理符合,可以诊断为本病。C.根据临床表现,若仅影像学或内镜符合,可以拟诊为本病。D.临床表现符合为可疑,应进一步检查,即临床拟诊、病理确诊。E.初发病例、临床与影像或内镜及活检改变难以确诊时,应随访3~6个月。
关于克罗恩病的鉴别诊断,如果病变部位累及回肠及邻近结肠病变时,急性发作时需与阑尾炎鉴别;慢性反复发作者需与肠结核、肠道淋巴瘤等鉴别;累及结肠者需与溃疡性结肠炎相鉴别。①肠结核:多继发于肠外结核,甚至同时有开放性肺结核。节段性分布者少,瘘管形成少,复发率低有助于鉴别。若能取得活检组织,鉴别更有意义。但临床上,常容易将两者混淆及相互误诊。目前有些医院采用更敏感的病原学诊断方法如用结核杆菌特异性引物进行PCR,具有较高的敏感性和特异性。必要时可采取抗结核治疗4~8周进行鉴别。②肠道淋巴瘤:近年来发病率逐渐增加,年轻男性患者较多见,便血多,高热,病情进展常较快,预后不良,肠道溃疡大而不规则,无肉芽肿,肿瘤性淋巴细胞呈单克隆增殖,必要时早期手术探查。③溃疡性结肠炎:由于病变具有直肠受累、浅表性、弥漫性分布的特点,临床上多表现为结肠黏膜炎症的特征,极少有狭窄及瘘管形成。如鉴别困难,可依靠结肠镜、放射学及活检仔细鉴别。
国外关于克罗恩病治疗的指南:大剂量的美沙拉秦(4g/d)对轻度回、结肠CD初始患者可能有效,美沙拉秦局部应用对轻至中度左半结肠CD可能有效,因此5-氨基水杨酸制剂仅可用于轻度克罗恩病。激素是控制病情活动的最有效药物,适用于中、重度克罗恩病患者或对氨基水杨酸制剂无效的轻度患者。由于激素不能长期使用,因此在激素减量时应用免疫抑制剂维持治疗,其中以硫唑嘌呤及6MP最好。对于内科治疗无效以及出现并发症(包括完全性肠梗阻、瘘、脓肿形成、急性穿孔或不能控制的大出血)的患者可采取手术治疗的方法,即便采取手术切除病变肠管,仍有较高的CD复发率,如患者CD复发需再次进行肠切除手术,极易造成短肠综合征,因此选择手术治疗一定要慎重。术后内科药物的规范使用可以避免或推迟CD肠梗阻术后复发,包括术后缓解期的维持治疗,术后复发的发作期诱导治疗,具体药物选择根据病情,包括柳氮磺胺吡啶、5-氨基水杨酸、糖皮质激素和免疫抑制剂。













