患者,女,55岁,汉族人。主诉:反复乏力1年,皮肤巩膜黄染1个月。
入院情况
患者1年来无明显诱因反复感乏力,食欲缺乏,无发热、咳嗽,无呕吐、腹泻、腹痛症状。近1个月上述症状加重,进食后恶心,伴皮肤及巩膜发黄,尿色加深,大便正常,为进一步诊治入院。患者既往有类风湿关节炎病史5年,无长期服药史及毒物接触史,无外伤及手术史。家族史及个人史:无特殊。入院查体:T 36.6℃,P 80次/分,R 20次/分,BP 120/70mmHg。一般状况尚可,体型中等,皮肤黄染,未见皮疹及出血点,无肝掌、蜘蛛痣。巩膜黄染,浅表淋巴结未触及肿大,双手指关节尺侧偏斜。心肺听诊无异常。腹平坦,腹部柔软,未见腹壁静脉曲张,无明显压痛,腹部无包块。肝脾肋下未触及,Murphy征阴性,肾区无叩击痛,移动性浊音阴性。肠鸣音未见异常,4次/分。入院后血常规:白细胞4.42×109/L,血小板143×109/L,血红蛋白120g/L,尿常规:尿胆红素(+),尿胆原(-),大便常规:潜血阴性,红细胞、白细胞阴性。肝功能:总胆红素155μmol/L,结合胆红素80μmol/L,非结合胆红素75μmol/L,白蛋白43g/L,球蛋白38g/L,丙氨酸转氨酶500U/L,天冬氨酸转氨酶460U/L,碱性磷酸酶330U/L,γ-谷氨酰转肽酶120U/L,总胆汁酸26μmol/L,肾功能:肌酐46μmol/L,尿素氮4.8mmol/L。
初步诊断
肝损伤原因待查。患者反复乏力为主要表现,近期出现皮肤巩膜黄染,肝功能多项指标异常,且以转氨酶、胆红素升高为主,并且以结合胆红素升高为主,碱性磷酸酶轻度升高,前后持续近一年时间,一直未予就诊。可能的诊断包括:①病毒性肝炎:如急性乙肝、丙肝、戊肝,患者可短时间内出现乏力,纳差,厌油,黄疸,肝功能异常,可表现为肝细胞性或胆汁淤积性。②自身免疫性肝病:患者女性,有类风湿关节炎病史5年,且转氨酶,球蛋白升高明显,需重点考虑该组疾病中的自身免疫性肝炎。③药物性肝病,患者有类风湿关节炎病史,存在长期服用相关药物的可能,该病不能排除。④非酒精性脂肪性肝病:部分患者虽然无长期大量饮酒史,但可能存在血糖,血脂代谢异常,该病也需要考虑。
鉴别诊断
该患者的主要症状是乏力,皮肤巩膜黄染,无腹痛,腹泻,腹胀,厌油症状,肝功能以ALT、AST、总胆红素升高为主,ALP、GGT仅轻度升高,大便色泽正常,因此胆道、胰腺恶性肿瘤、胆管结石阻塞引起的肝损伤基本可以排除。患者虽然存在类风湿关节炎5年,但无关节疼痛、发热等相关临床表现,近期也未服用相关抗风湿药物,未服用保健品、中草药,药物性肝损伤可能性也不大。患者平素生活饮食规律,无狗、猫等宠物饲养史,亦无血吸虫疫区生活史,弓形虫、肝棘球蚴病、血吸虫病等寄生虫感染基本可以排除。
布-加综合征、肝静脉闭塞病等血管疾病多有明显腹痛、肝大、腹水,肝功能迅速恶化,该组疾病可能性不大。遗传代谢性肝病,如Dubin-Johnson综合征、Gilbert综合征、糖原累积症多发病于青年,该组疾病可能性不大。
因此,患者目前拟诊“肝损伤原因待查”,要考虑的疾病包括自身免疫性肝病、病毒性肝炎、非酒精性脂肪性肝病等,为了明确诊断或排除其他疾病,必要的检查包括三大常规、肝肾功能、肿瘤标志物、自身免疫性肝病抗体谱、抗核抗体谱,凝血功能,免疫球蛋白IgG、IgM、IgA,腹部B超,CT检查。住院期间给予还原型谷胱甘肽、丁二磺酸腺苷蛋氨酸治疗。
心电图提示窦性心律,胸片正常。腹部B超:肝脏回声稍粗,胆道系统未见异常,门静脉宽度、血流流速正常。行上腹部CT增强扫描:肝脏密度高于脾脏,而脂肪肝多表现为肝脏密度低于脾脏。胃镜检查:慢性非萎缩性胃炎,镜下未见食管或胃底静脉曲张。患者血常规三系正常,网织红细胞计数正常,肝功能提示球蛋白38g/L,以结合胆红素升高为主,且患者无发热、腰痛、酱油色尿等表现,可以排除溶血性黄疸,肝炎病毒标志物(乙肝两对半、丙肝抗体、戊肝抗体、巨细胞病毒抗体,EB病毒抗体)均阴性,凝血酶原时间正常,抗核抗体阳性,滴度1∶320,平滑肌抗体(SMA)阳性,抗线粒体抗体M2亚型(AMA-M2)阴性,抗肝/肾微粒体(LKM-1)阴性,抗肝细胞胞质抗原1 (anti-liver cytosol antibody type 1,LC1)阴性,抗gp210抗体阴性,免疫球蛋白IgG明显升高,数值为22.5g/L,IgM、IgA正常。
患者的入院检查发现多项指标异常,主要归纳如下:①肝功能异常,以TBIL、DBIL、ALT、AST升高为主,伴ALP、GGT轻度异常,提示以肝细胞损伤为主,胆管损伤轻;②免疫学检测提示球蛋白,IgG明显升高;③多项自身抗体阳性,ANA高滴度阳性,SMA阳性;④存在类风湿关节炎病史5年。结合患者年龄、症状、既往病史及上述实验室检查异常,考虑患者的肝功能异常的原因为自身免疫性肝病可能性较大。
自身免疫性肝病主要包括以肝炎为主型的自身免疫性肝炎(AIH)、以胆管损害及胆汁淤积为主型的原发性胆汁性肝硬化(primary biliary cirrhosis,PBC)和原发性硬化性胆管炎(primary sclerosing cholangitis,PSC),以及这三种疾病中任两者之间的重叠综合征。本例患者以反映肝细胞炎症损伤为主,以TBIL、ALT、AST升高为主,ALP、GGT仅轻度升高,临床表现以乏力、皮肤巩膜黄染为主,但无皮肤瘙痒,且患者类风湿关节炎病史5年,存在自身免疫的背景,抗核抗体高滴度阳性,IgG明显升高,而AMA阴性,故自身免疫性肝炎可能性大,但患者胆红素升高明显,需进一步排除是否合并AMA阴性的原发性胆汁性肝硬化。为了明确肝细胞炎症损伤程度,同时排除隐匿性乙肝病毒感染的可能,患者接受了在B超引导下肝脏穿刺活检术,常规脱水、石蜡包埋、切片,行HE染色、Masson染色和网状纤维染色,行HBsAg、HBcAg、HCV免疫组化检查,病理结果如下:中度碎片状坏死,多处桥接坏死,点灶状坏死和窦周炎明显,个别嗜酸性小体,门管区明显扩大,胆管无明显异常,较多淋巴细胞浸润,纤维隔形成,肝小叶结构基本完整。VG染色胶原纤维明显增多,银染色窦周网状纤维明显增多并局部胶原化,免疫组化染色HbsAg (-),HbcAg(-),HCV(-),病理诊断(见图1~图3):符合自身免疫性肝炎G3S2。
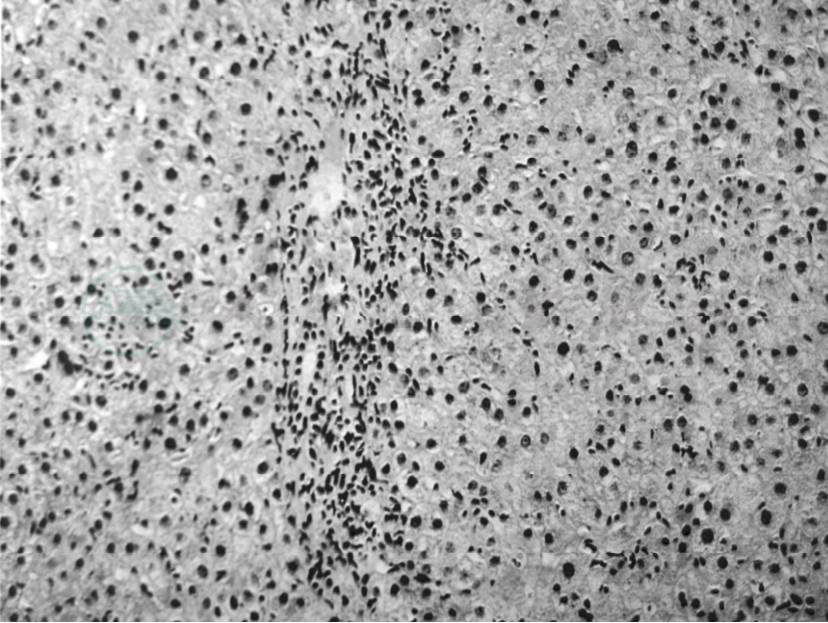
图1 桥接样坏死并纤维隔形成(HE,×100)
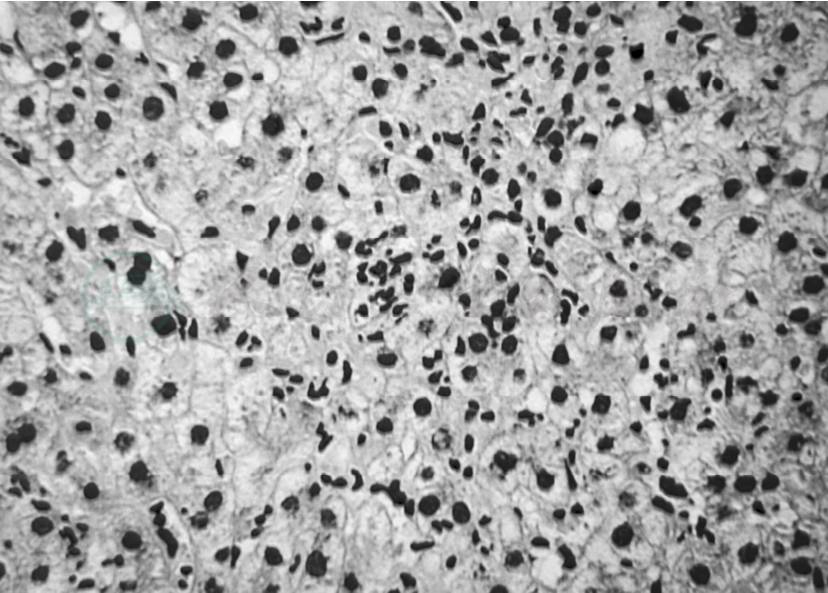
图2 灶状坏死和窦周炎(HE,×200)
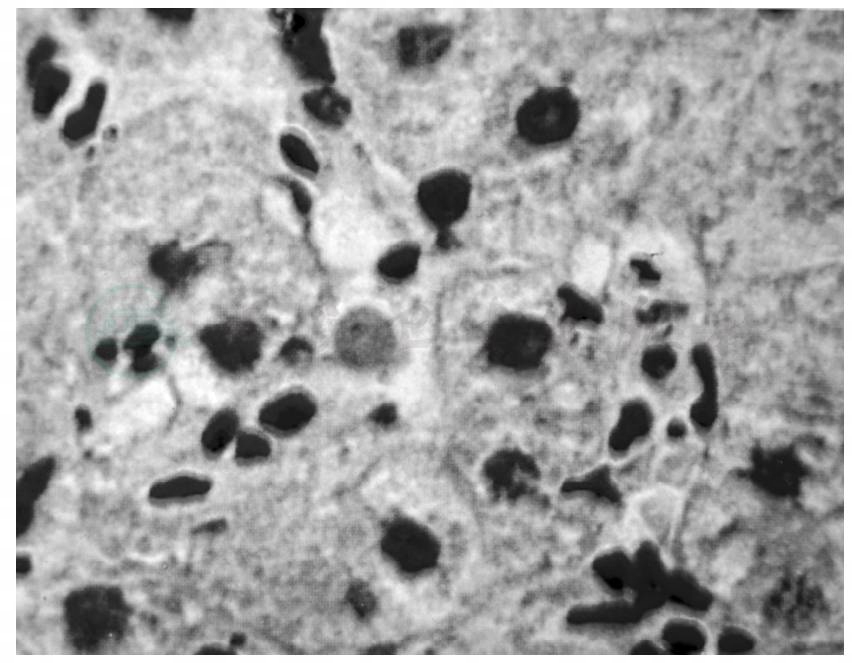
图3 嗜酸性小体(HE,×400)
治疗方面,在明确诊断后,我们给予患者口服泼尼松片,起始剂量60mg/d,两周后减量至50mg/d,后每周减少10mg,最后以10mg/d维持治疗,定期复查肝功能,转氨酶,胆红素,4年来上述指标正常。
最终诊断
自身免疫性肝炎G3S2。
文献复习
自身免疫性肝炎(autoimmune hepatitis,AIH)是一种病因不明、由免疫介导、累及肝实质的疾病;以反复转氨酶异常、高免疫球蛋白血症、女性易患和并发其他自身免疫性疾病为特点(表1),如不治疗,大部分患者最终进展为肝硬化、肝功能衰竭。该综合征的诊断依赖排除其他病因的肝脏疾病,如病毒性、酒精性、脂肪性、药物性、遗传代谢性肝病,合并一种提示性的临床、生化、免疫学和组织学异常。
表1 AIH流行病学特征

临床上50% AIH的患者起病隐匿,多在体检或因其他疾病就医时发现肝功能异常,进一步检查明确为AIH,轻者可无症状,多数患者有乏力、食欲缺乏、体重减轻、腹痛、关节痛和不同程度的黄疸,女性可出现月经紊乱。约20%的病例为急性起病,与急性肝炎相似,常伴有显著黄疸,消化道症状明显,但急性肝功能衰竭少见。肝大常见,半数患者表现为脾大。和其他慢性肝病一样,若患者病情不能得到控制,可逐渐进展为肝硬化,并出现相应临床表现。大约30%的患者诊断时已经出现肝硬化,体检发现肝大、脾大、腹水,偶尔有肝性脑病出现。
40%~50%的患者常出现肝外表现,合并其他自身免疫病,如类风湿关节炎、干燥综合征,系统性红斑狼疮等,本例女性患者即存在类风湿关节炎病史5年。
肝功能检查出现ALT、AST和胆红素水平持续或反复增高,常为正常值的3~10倍以上。ALP和GGT水平正常或轻度升高,若伴胆汁淤积,亦可中度升高,但不如原发性胆汁性肝硬化明显。免疫学检查,球蛋白水平明显升高,以IgG为主,是AIH常见的血清学改变,经糖皮质激素治疗可下降,若反复波动,提示病情控制不佳。
AIH患者血清中常可检出多种自身抗体,ANA是最常见的抗体,也是最先被发现的AIH相关抗体,它不仅见于AIH,还见于PBC、PSC、病毒性肝炎、药物性肝炎以及酒精性和非酒精性脂肪性肝炎。抗平滑肌抗体(抗SMA),是AIH常见的自身抗体,高滴度的SMA常与ANA同时出现,可见于多种肝脏疾病或风湿病之类非肝脏疾病。其他可能出现的抗体包括抗肝/肾微粒体抗体(抗LKM-1),抗肝细胞胞质抗体(抗LC-1)、抗可溶性肝脏抗原/肝胰抗体,抗中性粒细胞胞质抗体等。根据自身抗体可将AIH分为两型: ANA和SMA阳性为1型AIH,抗LKM-1和抗LC-1阳性为2型AIH。
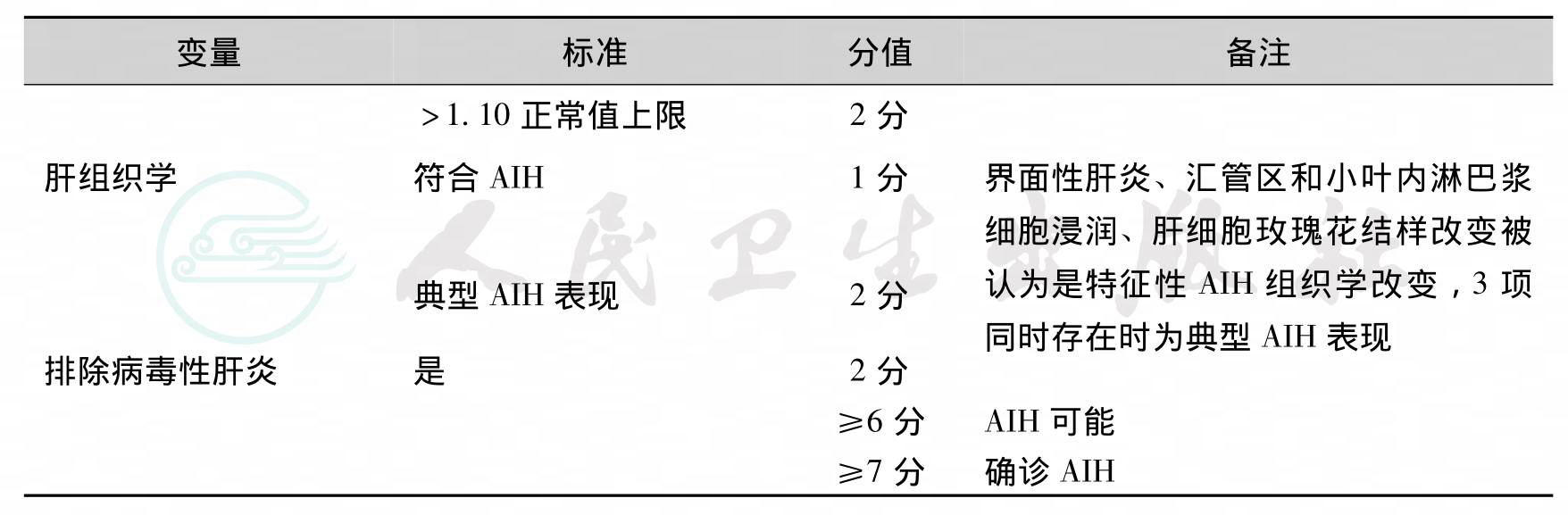
有较少或非典型临床、实验室、血清学或组织学改变的疑诊患者,应通过2002年国际自身免疫性肝炎小组制定的评分系统修订版(表2)或者2008年制定的简化评分系统(表3)。
表2 修正的国际自身免疫性肝炎小组原始评分系统

表3 AIH简化评分标准

续表
AIH的治疗效果优于其他自身免疫性肝病,研究发现,有80%的早期AIH患者单纯使用糖皮质激素或联合硫唑嘌呤就能缓解,部分患者对治疗的持续反应可能出现纤维化的消退。2010年美国肝病学会AIH指南建议,AST或ALT高于10倍正常值上限(ULN),或者高于5倍ULN同时球蛋白高于2倍ULN,肝组织学提示桥接坏死或多小叶坏死者需要治疗,不符合以上三项标准的患者应根据临床评价进行个体化治疗。
对于成人AIH患者的治疗方案有单用泼尼松或联合应用泼尼松和硫唑嘌呤(表4)。
表4 成人的免疫抑制剂治疗方案
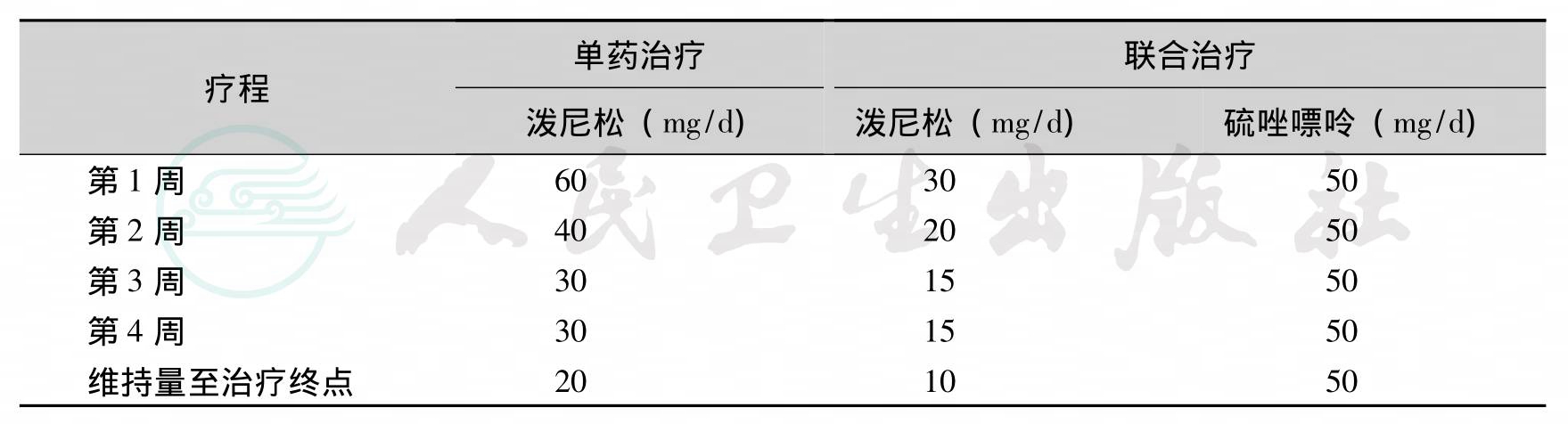
注:单药治疗适用于:血细胞减少者、巯基嘌呤甲基转移酶缺乏、妊娠者、恶性肿瘤患者、短疗程(≤6个月);联合治疗适用于:绝经后妇女、骨质疏松症、脆性糖尿病、肥胖、痤疮、情绪不稳定、高血压患者;可用等剂量的泼尼松龙替代泼尼松
初始治疗中大部分患者应答良好,90%的患者在2周内生化指标能得到改善,但很少有成年人在1年内得到缓解,平均治疗周期为18~24个月,治疗终点在2年以后,肝组织的改善往往落后于临床及生化改善3~6个月。无论初始治疗应答如何,停药与否,患者均需长期随访,如最终发展至肝硬化、肝衰竭,则需肝移植手术。













