大肠息肉约占肠道息肉的80%,其中大多数(50%~75%)位于乙状结肠或直肠,单发多见,多发者占15%~42%。男性多于女性。发病率随年龄的增长而增加。
大肠腺瘤的癌变率主要与组织学分型、瘤体大小及上皮异型增生有关。管状腺瘤癌变率<5%,管状乳头腺瘤为23%,但乳头状腺瘤癌变率为30%~70%。腺瘤直径<0.5cm者癌变率<0.1%,0.5~1cm者癌变率为1%~3%,1~2cm者癌变率为10%,而>2cm者癌变率为30%~50%。癌变率在轻度上皮异型增生者低,重度者可达27%。据估计,其癌变的时间约需5~10年。
多数患者无症状,少数有腹部不适、腹胀或大便习惯改变。粪便可混有血液,或鲜血便。大的息肉可引起肠套叠、肠梗阻或严重腹泻。
诊断主要靠X线气钡双重对比造影、内镜检查。
有蒂的或较小的无蒂息肉可经内镜下摘除,无蒂息肉可采取高频电凝、激光、微波凝固、氩气刀、射频或手术治疗。对内镜摘除或手术切除的病例均应定期随访。
一般情况
患者罗××,女,65岁,肠镜检查时间2012-02-28。
主诉
腹胀,大便不成形1年余。
简要病史
患者1年来大便稀烂,色黄,每日1~3次不等,无黏液血便,无里急后重,自觉腹胀不适,排便后可减轻。无腹痛,无发热,无消瘦。曾服用曲美布丁、消化酶类、肠道菌群调节剂,症状不能完全缓解。
既往史
高血压病2年,规律服用降压药物,血压控制良好,无NSAIDs、阿司匹林等药物服用史。
查体
生命体征平稳,腹部无阳性体征。
辅助检查
血常规、凝血指标正常。
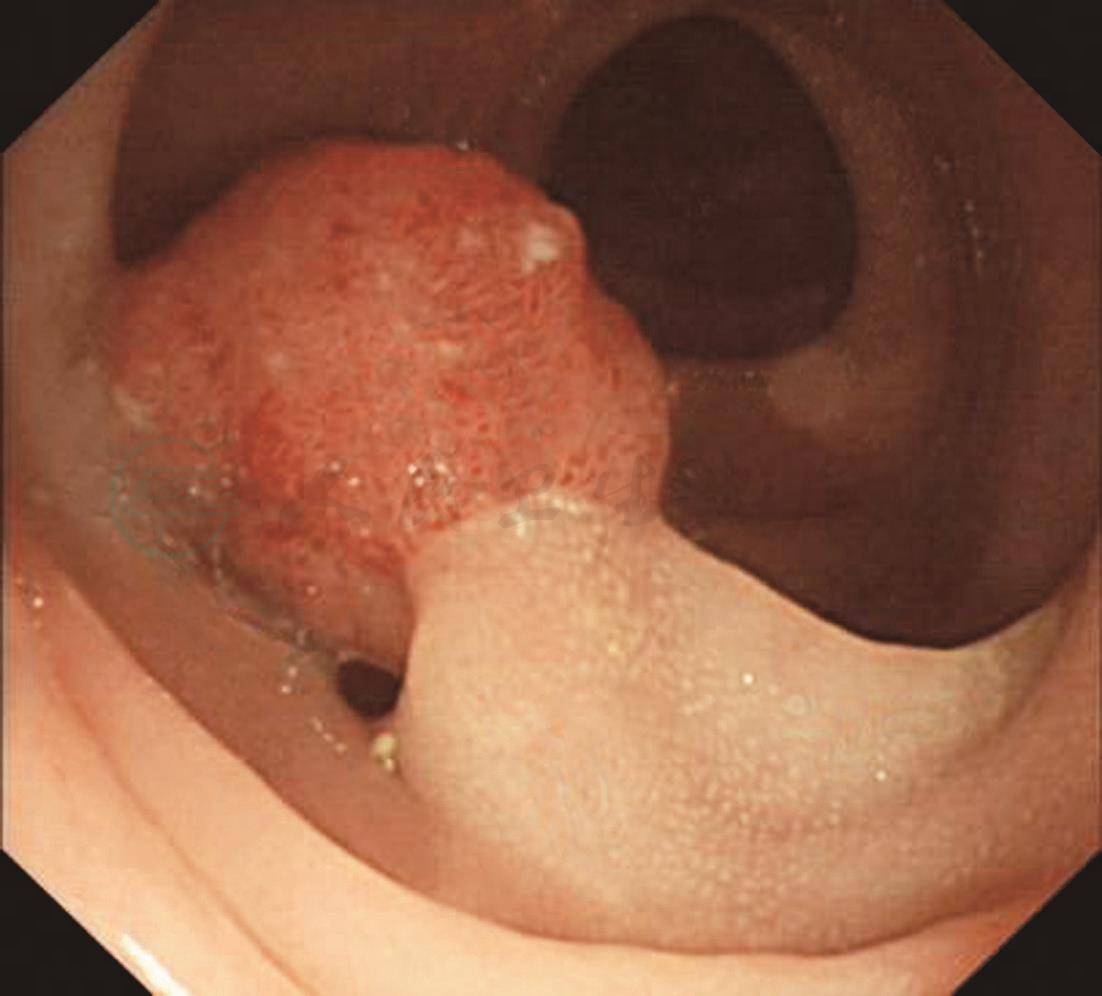
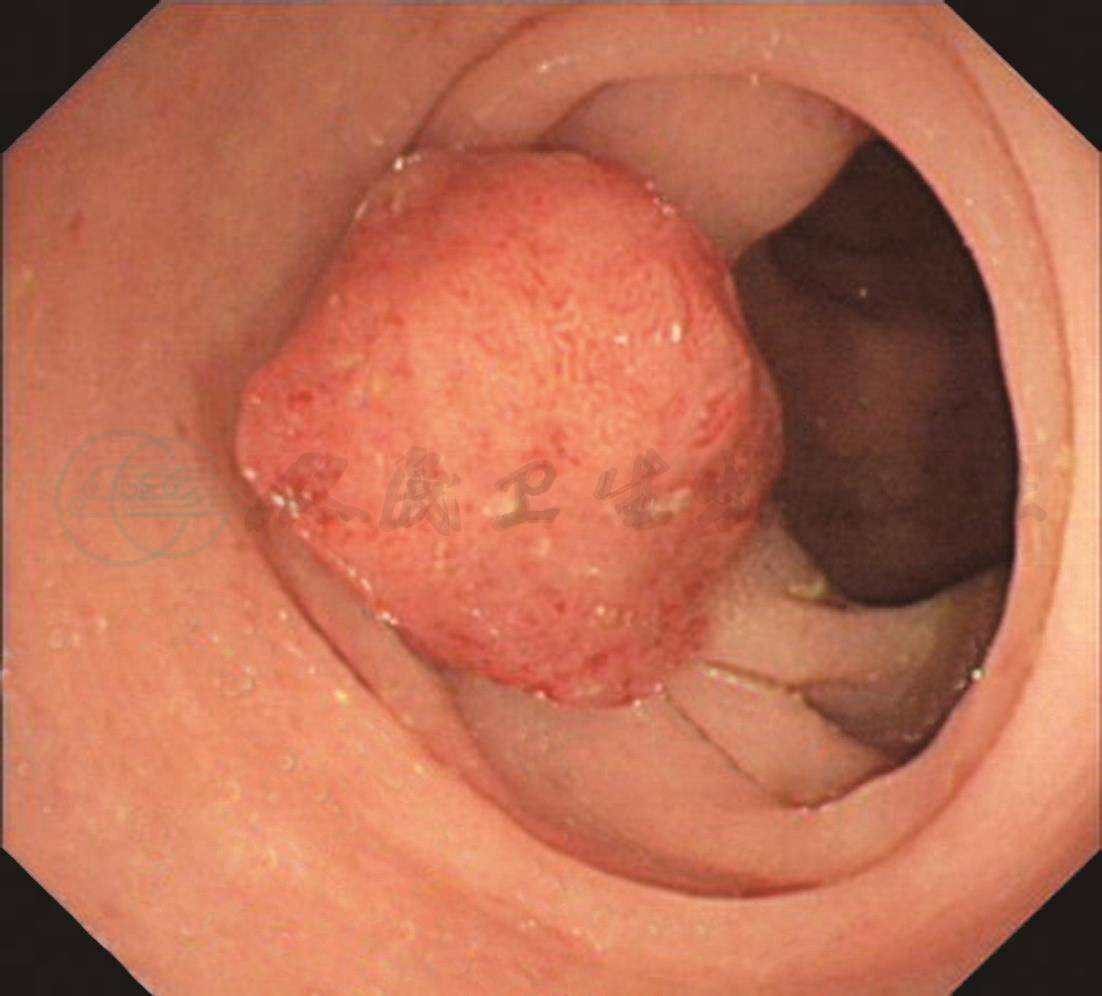
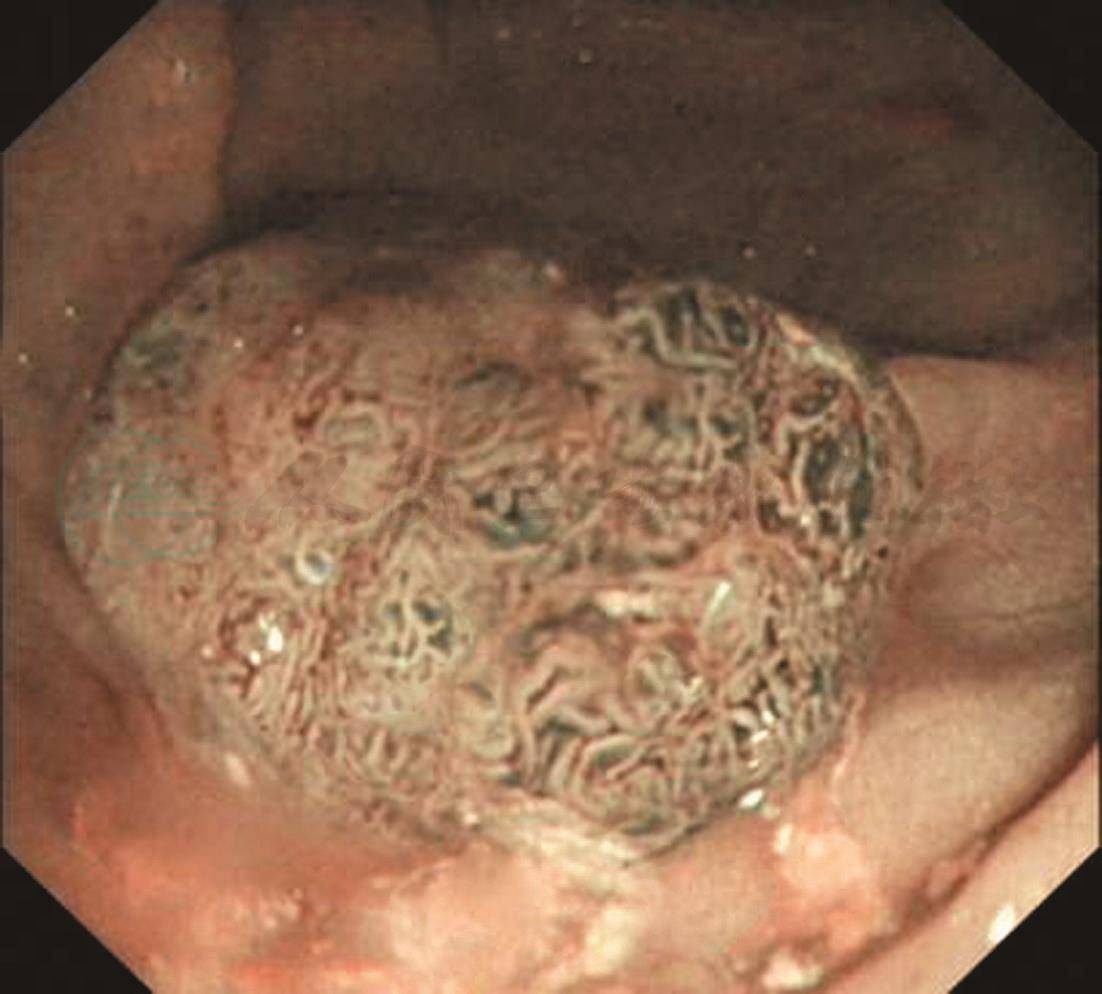
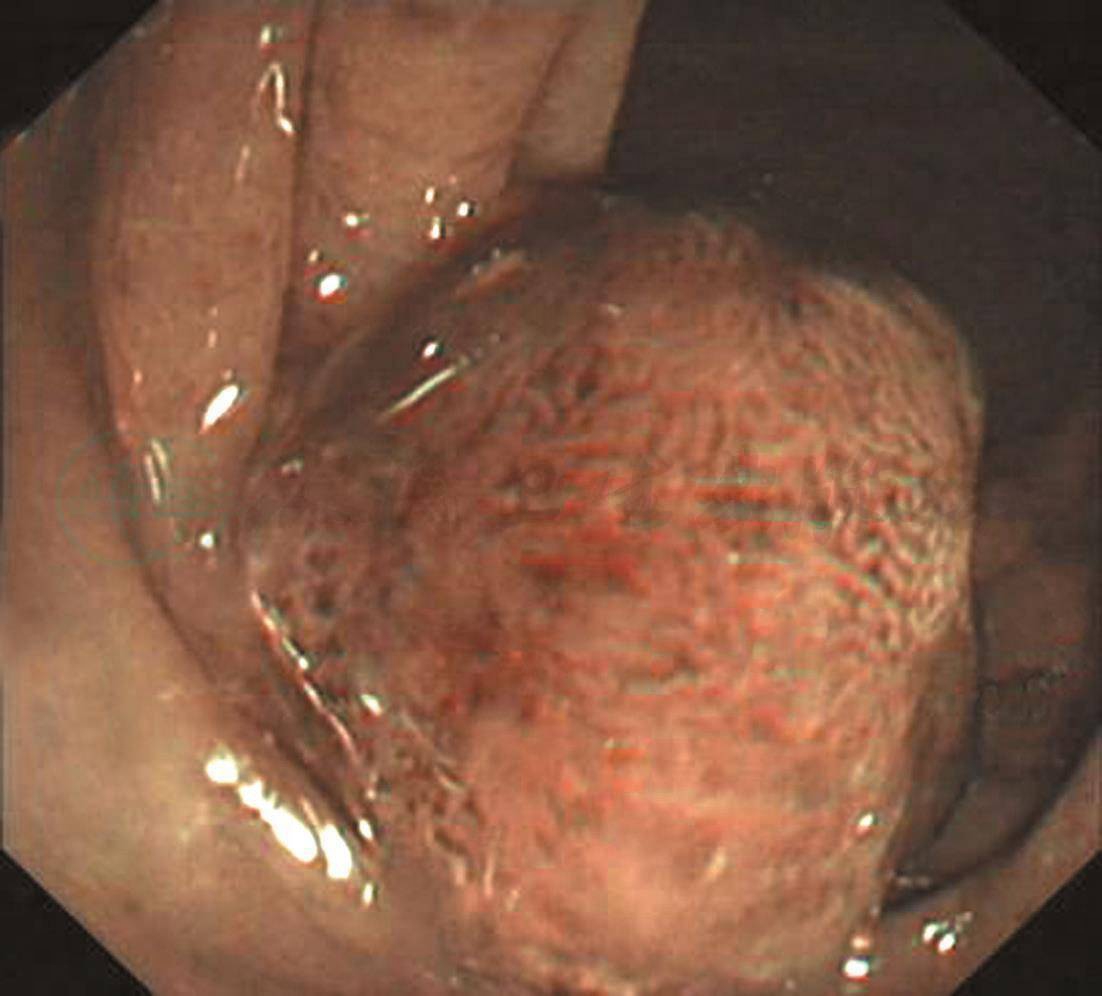
无痛肠镜检查:距肛门35cm见一息肉,约1.8cm×1.5cm,粗蒂,表面充血,NBI观察pit Ⅳ,并见墨绿色血管。给予尼龙圈套扎息肉蒂部,待瘤体变色呈紫红色后电切,回收标本送病理学检查(图1)。其余大肠黏膜光滑,未见明显异常。
A
B
C
D
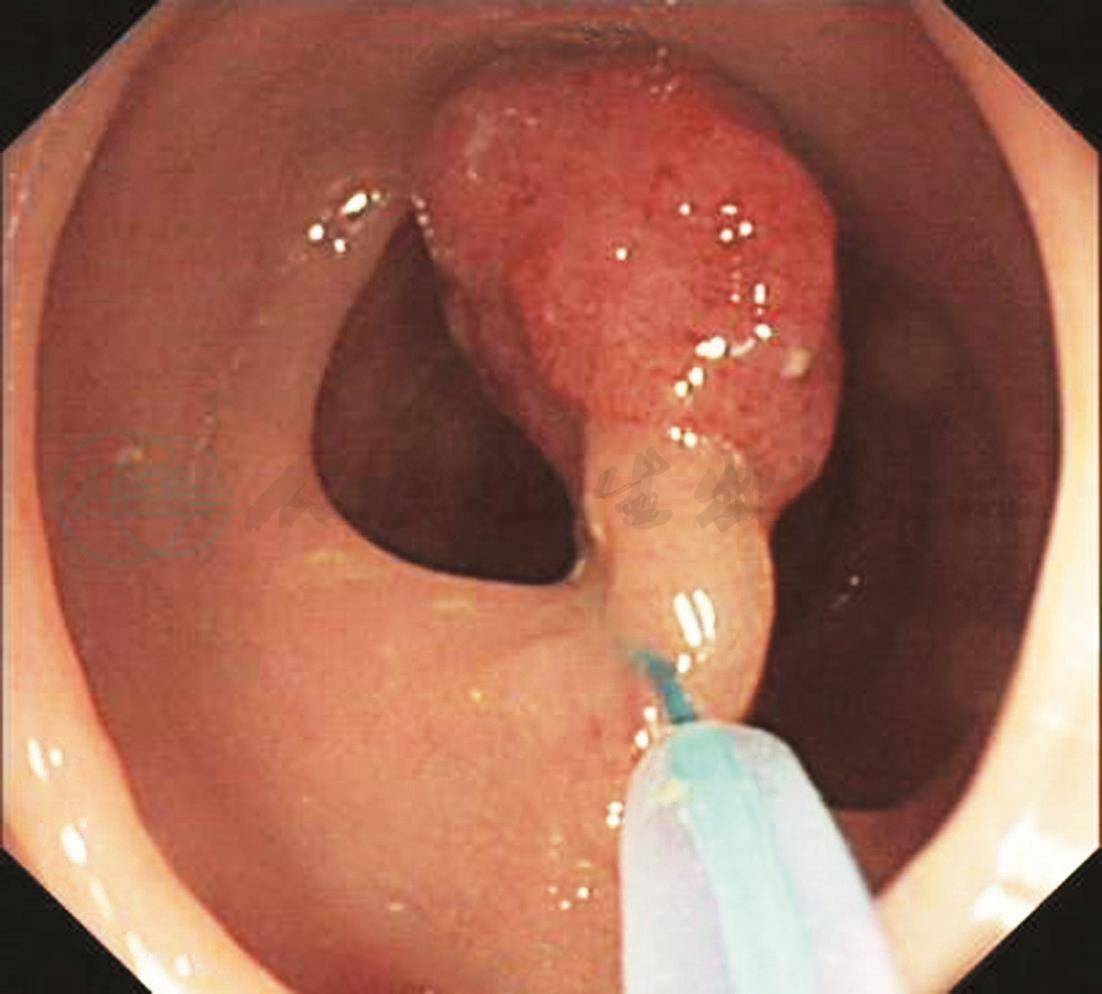
E
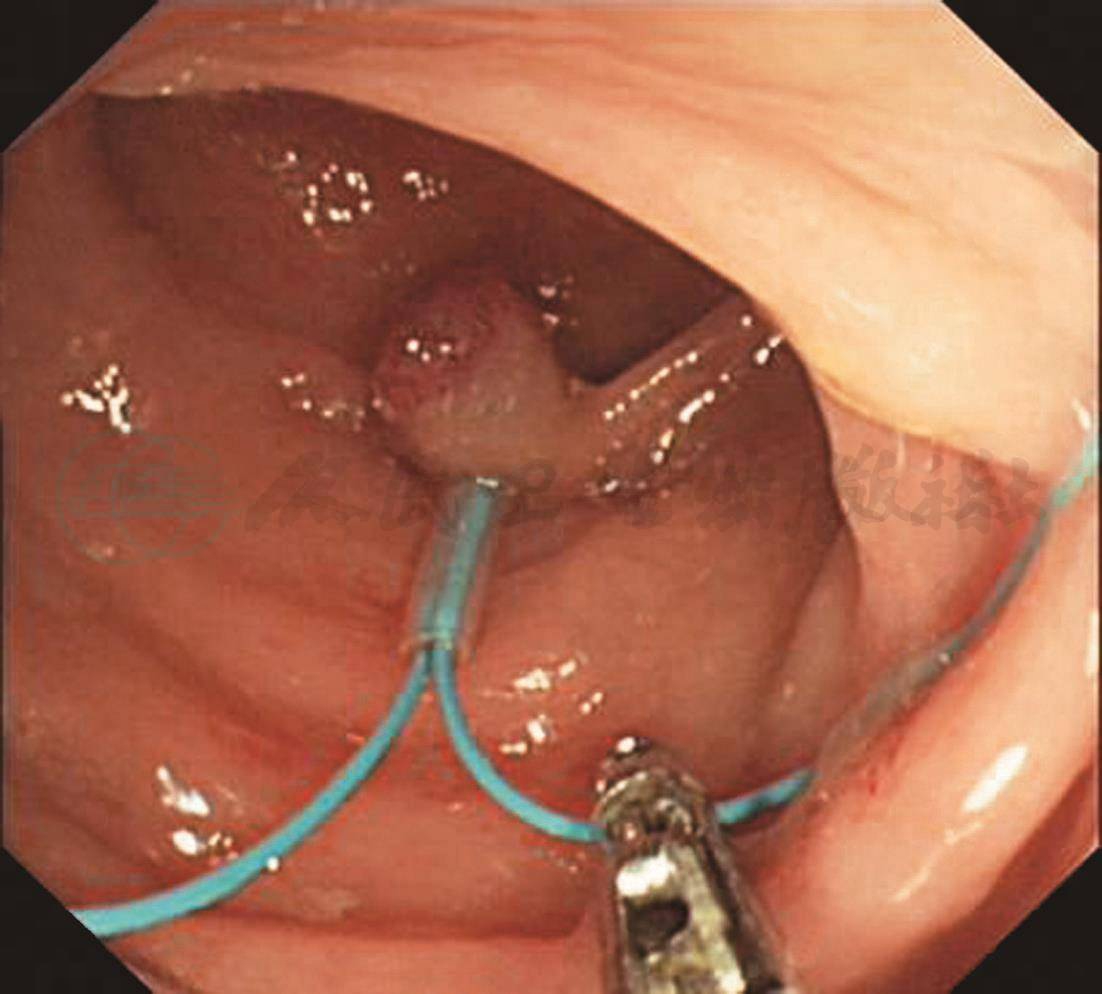
F

G
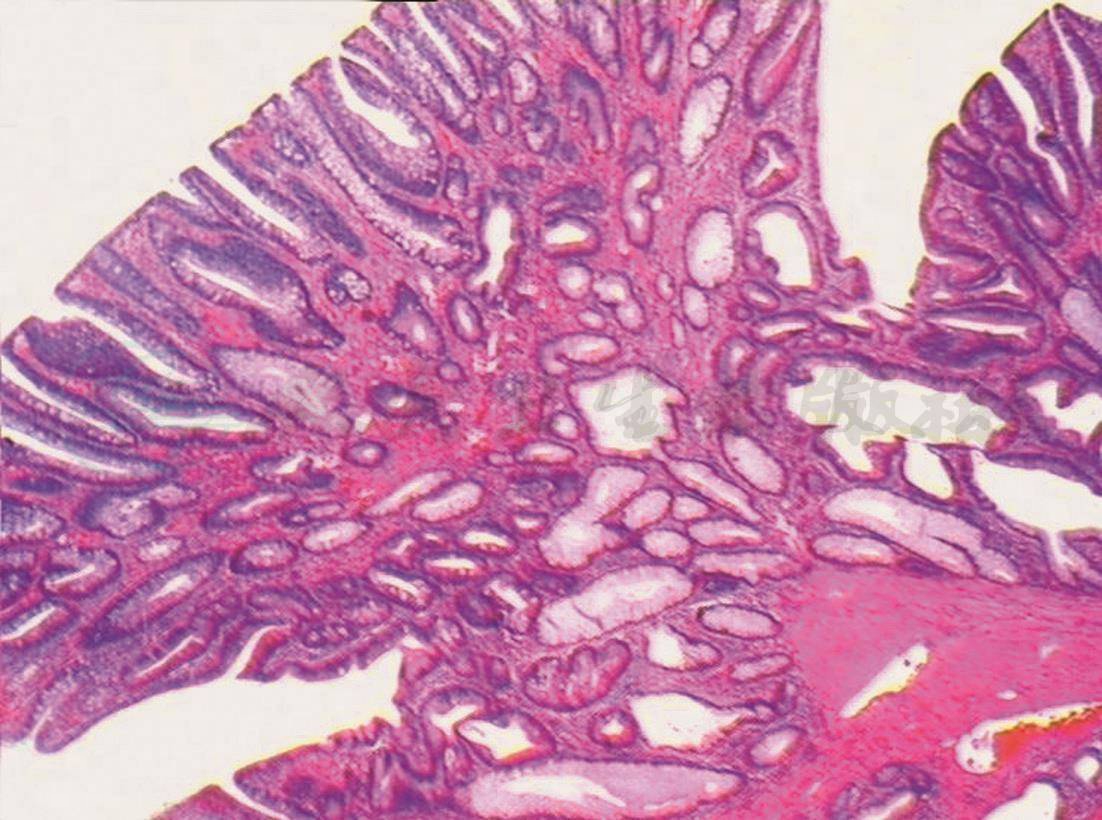
H
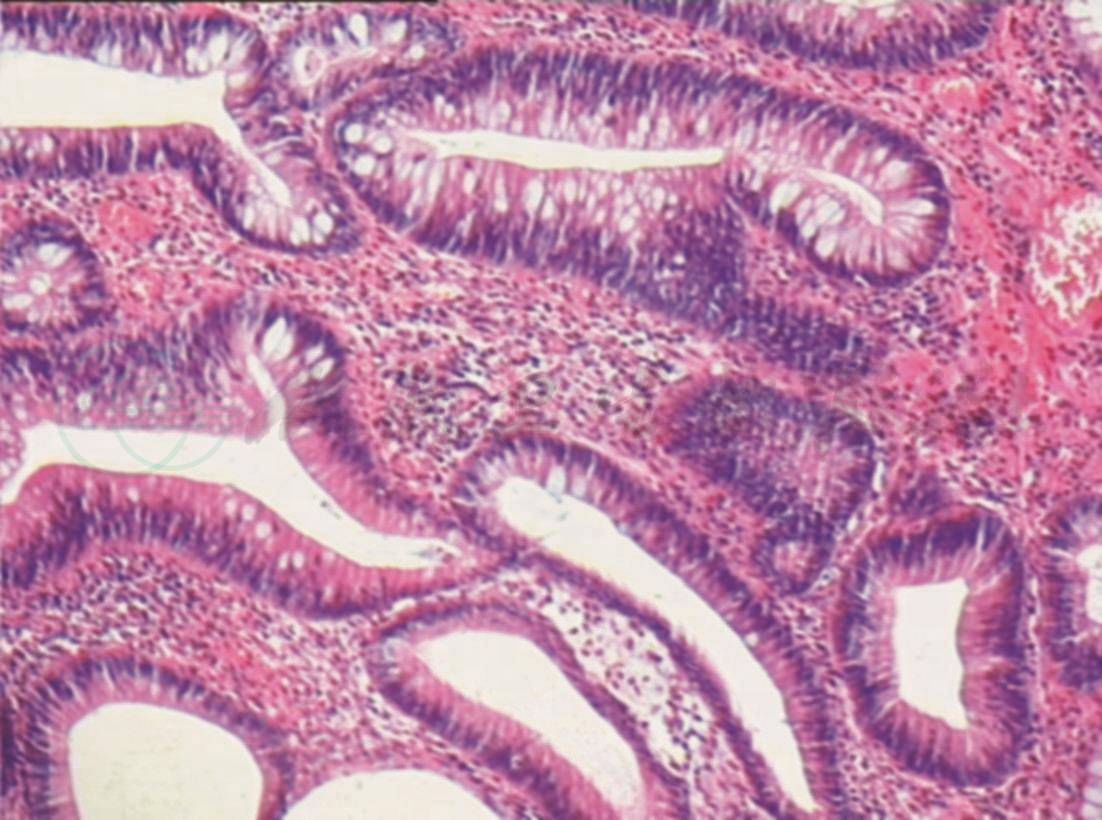
I
图1 肠镜下诊治图片
A、B.距肛门35cm见一隆起病变,约1.8cm×1.5cm,粗长蒂,表面充血;C、D. NBI观察病变呈褐色,局部呈墨绿色,pit Ⅳ;E.尼龙圈套扎息肉蒂部;F.电切后观察残蒂;G.回收的息肉标本;H、I.病理检查结论:镜下表现:息肉状增生的大肠黏膜灶性糜烂,腺体增生形成较密集的绒毛及管状结构伴上皮内低级瘤变,间质较多炎细胞浸润。病理诊断:绒毛管状腺瘤
病理检查:(降结肠)息肉状增生的大肠黏膜灶性糜烂,腺体增生形成较密集的绒毛及管状结构伴上皮内低级瘤变,间质较多炎细胞浸润。
病理诊断
绒毛管状腺瘤。
临床确诊
结肠绒毛管状腺瘤。
嘱患者结肠镜下息肉切除术后全流质饮食2天,逐渐过渡到正常饮食。卧床休息2天,2周内避免过度体力活动。保持大便通畅。观察有无腹痛、便血等症状。
术后1个月随访,患者无便血、腹痛及发热等不适。腹胀减轻,大便为成形软便,每日1~2次。嘱患者定期复查肠镜。













