小肠淋巴瘤是发生于小肠的恶性淋巴瘤。分为原发性和继发性两种类型。原发性小肠淋巴瘤是指原发病灶局限于小肠,而继发性小肠淋巴瘤是指全身性恶性淋巴瘤累及小肠。在我国,小肠淋巴瘤发病率较高。统计资料显示,在国内原发性和继发性淋巴瘤的发病部位构成比例中,小肠恶性淋巴瘤高达40%~75%。根据是否含有多核巨细胞(R-S细胞),将淋巴瘤分为霍奇金淋巴瘤(霍奇金病)和非霍奇金淋巴瘤。霍奇金病较少侵犯胃肠道,非霍奇金淋巴瘤特别是结外发生的淋巴瘤则常波及胃肠道。
小肠淋巴瘤临床表现多样,主要为腹痛、腹部包块、腹胀三大症状,患者常伴有不规则发热、不明原因反复大便潜血试验阳性就诊。十二指肠降部淋巴瘤有着上述的共性,高度怀疑小肠淋巴瘤的患者,在胃镜和肠镜检查详细确认并排除食管、胃、十二指肠及结肠病变的基础上,首选双气囊小肠镜或胶囊内镜检查,部分患者行全消化道钡剂或CT检查可能会有阳性发现。无论是内镜检查或影像学检查,只能发现小肠病变,确诊需进行活检取得组织病理学的依据。
对小肠淋巴瘤治疗的基本原则是根据不同的类型和分期采取相应的治疗措施,尽可能纠正营养吸收不良,积极采取手术、化疗、放疗以及综合治疗。
一般情况
患者魏××,男性,63岁,农民,2012-03-15于我院门诊就诊。
主诉
腹胀、腹痛半年,加重伴黑便、头晕1周。
简要病史
患者半年前无明显诱因出现腹胀、上腹痛,其中腹胀以餐后明显,上腹痛以餐后痛、夜间痛尤甚。1周前上述症状加重,伴有黑便、便后头晕,黑便每日量约50g,每日1次,成形。起病以来,患者精神、睡眠差,食欲缺乏,体重下降约5kg,无发热、盗汗。
附患者3个月前外院检查资料:
血常规:Hb 105g/L,PLT 95×109/L,余正常。
血生化:CRP 20.1mg/L,ALT 40U/L,ALB 30.1g/L,GLB 40.5g/L,余正常。
腹部B超:肠胀气明显,相关器官未见明显异常。
胃镜:送达十二指肠乳头,退镜观察未见明显异常。
既往史、个人史:无特殊。
家族史:父亲死于肿瘤,具体不详。
体格检查:T 36.1℃;P 96次/min;R 18次/min;BP 118/73mmHg。慢性病容,皮肤黏膜及眼睑结膜稍苍白,腹软,上腹部有深压痛,无反跳痛,肠鸣音3次/min。
我院门诊辅助检查,血常规:Hb 95g/L,PLT 90×109/L,余正常。大便常规:大便OB(+)。再次进行胃镜检查复诊明确诊断,发现十二指肠降部乳头以下2cm左右内侧壁可见一溃疡型肿物,约60mm×40mm,边界欠清楚,周围环堤样隆起,局部虫蚀状或菜花样改变,接触性出血明显,0.2%靛胭脂染色及近距离放大观察提示局部血管网消失,病变质脆,不硬,活检6块(图1)。病理结果提示:(十二指肠降部)较多坏死组织,上皮中至重度不典型增生,散在可见异型细胞浸润,局部少量淋巴细胞增生,组织变性极大,组织结构不清。免疫组化结果:CK(-),CK7(-),CEA(-),Ki-67(+,95%),Her-2(-),P53(+),CD3(部分+),CD20(+),CD43(+),CD30(-),Bcl-2(+),Bcl-6(+),CD21(+),CD23(-),CD45RO(+),CD79a(弱+),PAX5(+),CD10(-),CD5(-),Mum-1(-),TdT(-)。

A.内镜下看见十二指肠乳头,周围可见散在血迹
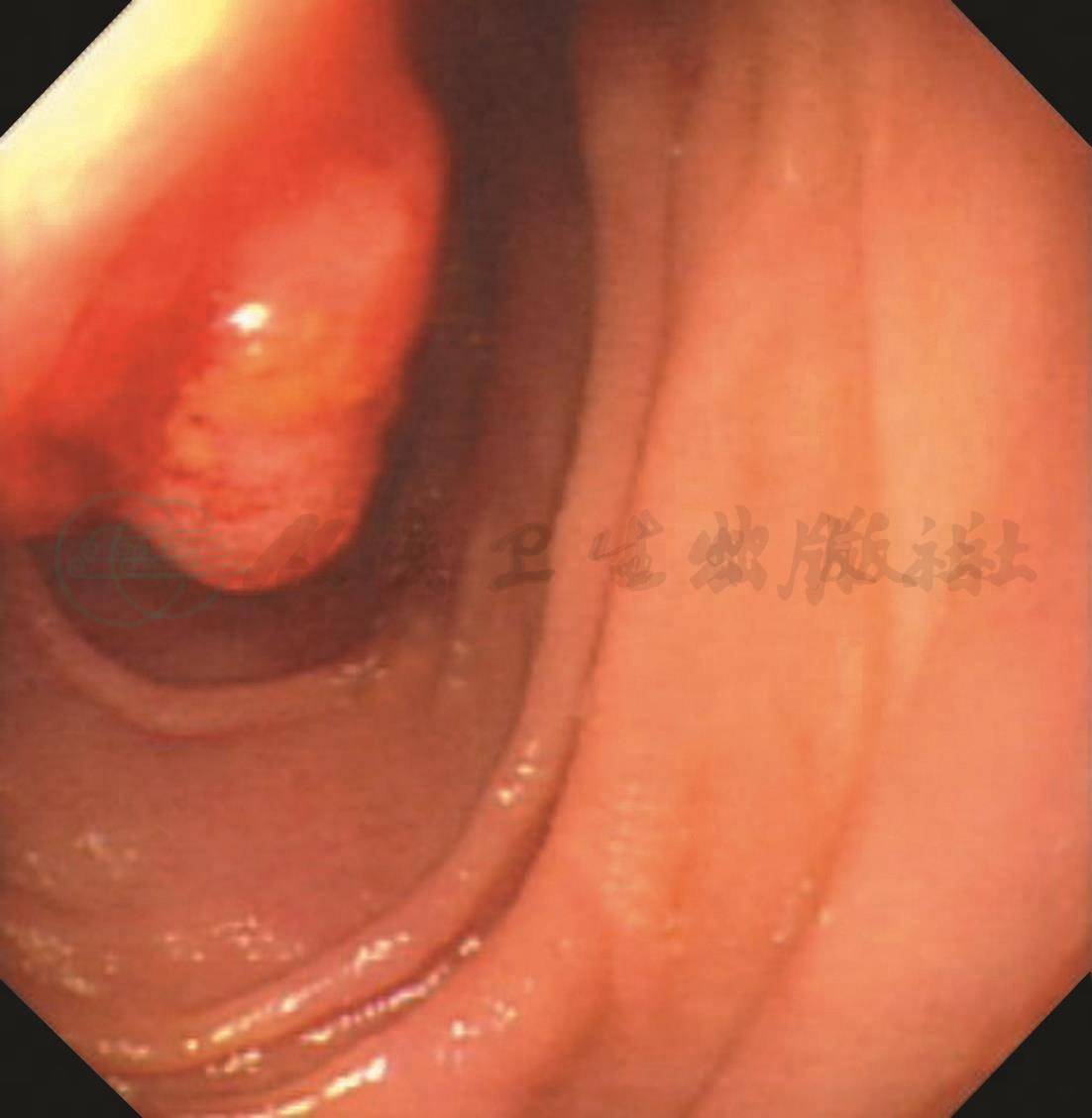
B.十二指肠降部乳头以下2cm左右内侧壁可见一肿物
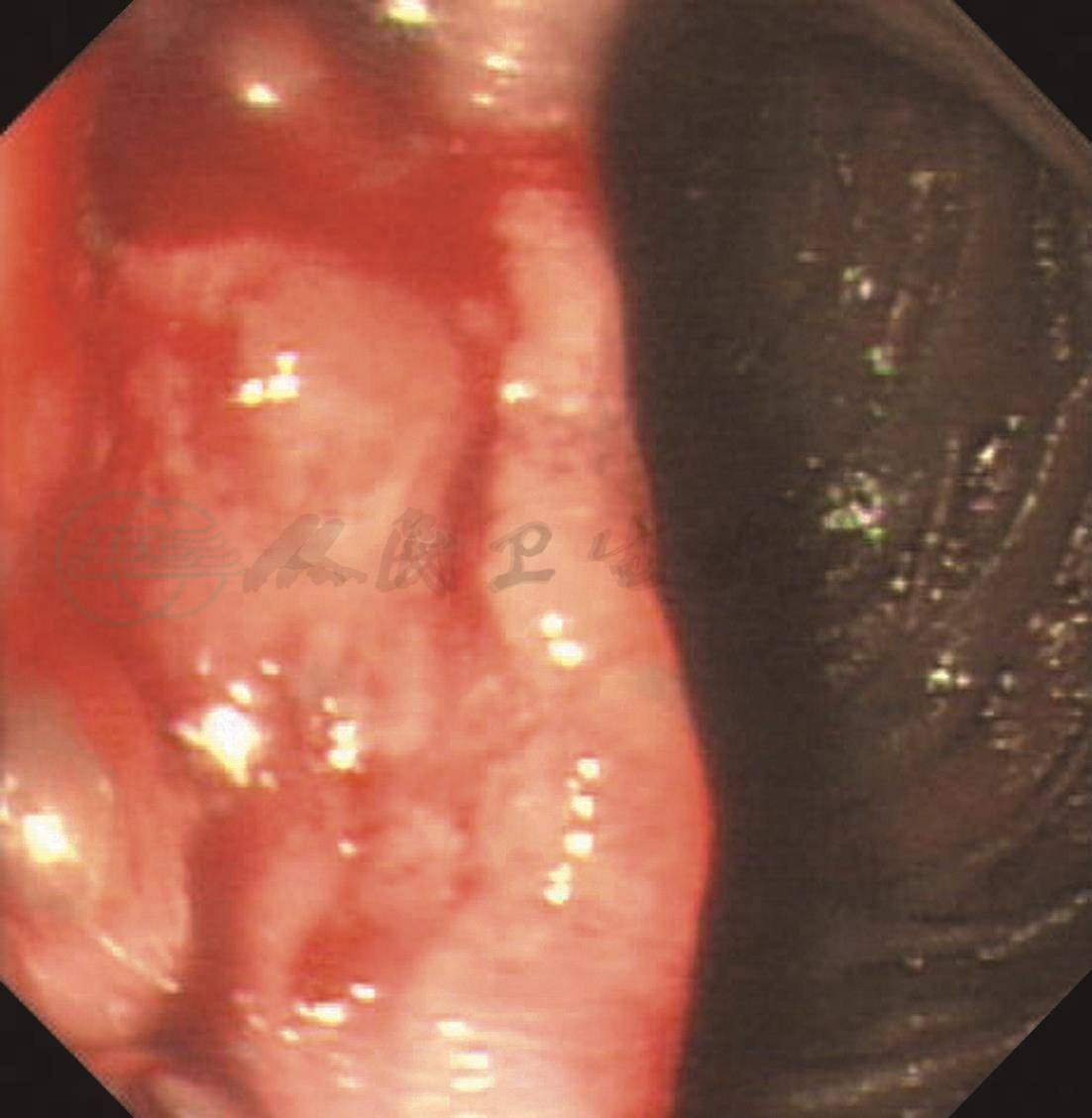
C.近距离放大观察提示为一溃疡型肿物,约60mm×40mm,边界欠清楚,周围环堤样隆起,局部虫蚀状或菜花样改变,接触性出血明显

D.注射用水反复冲洗后应用0.2%靛胭脂染色提示局部血管网消失,病变质脆,不硬
图1 胃镜提示十二指肠降部淋巴瘤出血
最后诊断明确,十二指肠降部弥漫大B细胞淋巴瘤。













