男性患者,76岁,于2013年2月27日入院。
一、主诉
发热、气短10余天。
二、病史询问
(一)初步问诊目的及内容
患者老年男性,入院时以发热和气短为主要症状,而且有咳嗽和咳痰,首先考虑下呼吸道感染性疾病。但是发病前曾出现晕厥,所以亦应考虑心脑血管疾患以及其他可能导致晕厥的疾病。问诊具体内容包括:发病前是否有受凉、感冒或醉酒史?晕厥时的具体表现?咳嗽是否伴有咳痰或黄痰?发病至今体温的变化趋势,是否应用了退热药物和(或)激素?入院前是否应用了抗生素?什么药?效果如何?既往有何种疾病,是否有呼吸系统症状?何种职业?既往都患有什么疾病,是否有发生晕厥的可能性?等等。
(二)问诊结果及临床分析
患者既往无吸烟嗜好,有高血压、糖尿病病史,无呼吸系统疾病。患者10余天前无明显诱因突发晕厥,意识丧失,无抽搐,无二便失禁,3~4分钟后自行缓解,后出现发热及气短,体温最高达38.0℃,无寒战,可平卧,无夜间憋醒,间断咳嗽,咳少量黄色黏痰,3~5ml/d,无异味及血,无胸痛,先后于两家医院就诊,予抗感染(四代头孢菌素)、化痰(氨溴索)、平喘(茶碱制剂)等对症治疗1周后上述症状未见明显缓解,气短症状较前加重,为进一步系统诊治来我院。病来否认头晕、头痛,否认胸闷、心悸,否认盗汗,否认恶心、呕吐,否认腹痛、腹胀,否认尿路刺激症状,伴周身乏力。饮食、睡眠及精神状态欠佳,二便如常,近期体重较前无明显变化。
通过问诊可明确,患者既往无呼吸系统疾病,本次发病为晕厥后出现发热和气短,伴咳嗽、咳痰,首先考虑感染性疾病,应在体格检查时重点注意肺部听诊是否存在啰音,并通过实验室检查和影像学检查寻找感染的证据。但是晕厥不好解释,虽自行缓解且未再发作,但对本病的诊断亦有很重要的意义。常见的晕厥原因包括:脑血管疾病、颈椎病、高血压、偏头痛、低血糖、休克、贫血等,而呼吸系统相关性晕厥可见于:严重缺氧、过度通气、剧烈咳嗽等,其中除脑血管疾病、休克、严重缺氧外,其余均有自行缓解的可能性。所以需注意全面查体,并完善相关检查。
评价:本患者以晕厥发病,后出现发热及气短,先后就诊于两家医院,经抗感染、化痰、平喘等对症治疗1周,虽体温恢复正常,但气短症状无明显缓解,故转入我院进一步系统诊疗。对患者的病史采集较为全面且合理,且对治疗过程及反应亦有了详细的了解。只是对于发病前的晕厥,仍有很多困惑,不能确定对于本病的诊断和治疗是否有举足轻重的作用。首先考虑呼吸系统感染性疾病,同时对于可能导致晕厥的疾病均不能掉以轻心。
三、体格检查
(一)重点检查内容和目的
患者以发热和气短为主要症状,因此在对患者进行系统地、全面地检查同时,应重点注意准确测量体温和心肺体征,包括肺部啰音、呼吸音强弱,心脏大小,瓣膜杂音等。
(二)体格检查结果及临床分析
查体:体温36.5℃;呼吸20次/分;脉搏104次/分;血压148/96mmHg,血氧饱和度89%(鼻导管吸氧1~2L/min)。神清语明,呼吸尚平稳,营养中等,自主体位。结膜无苍白,巩膜无黄染,口唇轻度发绀,气管居中,浅表淋巴结未触及。胸廓对称,双侧呼吸运动一致,双肺叩诊呈清音。双肺呼吸音弱,可闻及湿啰音,全肺未闻及干鸣音及胸膜摩擦音。心界不大,心律齐,各瓣膜听诊区未闻及杂音。腹软,无压痛、反跳痛及肌紧张,肝脾肋下未及。双下肢无水肿。生理反射正常,病理反射未引出。
体格检查结果与问诊后初步考虑呼吸系统感染,同时不除外心功能不全。进一步实验室和影像学检查的主要目的是明确病变部位、病原学及心功能状况,并判断病情,为制订治疗方案提供依据。
评价:本患者发病已10余天,以发热及气短为主要不适,无胸痛,无咯血,无明显呼吸困难,无下肢水肿,体格检查除双肺湿啰音外,未见其他明显异常。因此在问诊和查体中虽然并没有完全排除肺栓塞可能性,但是却没有发现足够的诊断依据。
四、辅助检查及目前诊断
(一)初步检查内容及目的
1.血常规、C-反应蛋白、血沉:进一步证实是否为感染性疾病。
2.支原体抗体、军团菌抗体、结核抗体、PPD、呼吸道病毒抗体:明确病原体。
3.痰抗酸杆菌涂片、痰细菌/真菌涂片、痰菌培养+药敏试验:明确病原体。
4.动脉血气分析、肺功能:评价病情。
5.D-二聚体:对梗死性疾病具有提示作用。
6.心钠素、心脏彩超、心电图、周围静脉压:评价心功能情况。
7.肝功能、肾功能、凝血四项、肝炎八项、血糖、肝胆脾胰彩超:常规检查,评价一般情况。
8.肿瘤系列:对恶性疾病具有提示作用。
9.胸部影像学:明确诊断并了解病变部位和范围。
10.头部影像学:除外中枢神经系统疾病。
(二)检查结果及临床分析(入院当日)
1.胸部CT:双肺可见多发斑片影,双肺上叶及中内带为著。双侧胸腔可见液体密度影。纵隔居中,其内可见略肿大淋巴结影(图1A肺窗、B纵隔窗)。
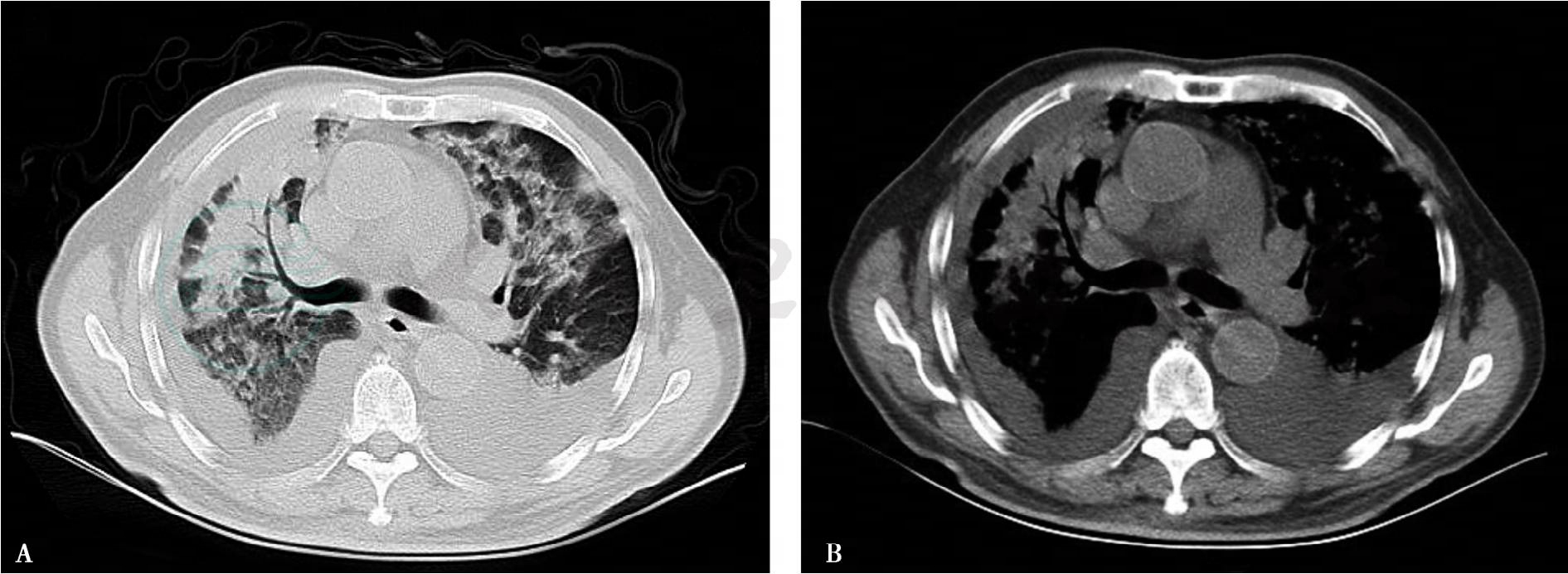
图1 胸部CT
A肺窗、B纵隔窗
2.心电图:窦性心动过速,肺型P波,不完全性右束支传导阻滞,顺钟向转位,ST-T改变。
3.周围静脉压:压肝前后均为15cm H2O(8~12cm H2O)。
4.血常规:白细胞计数7.05×109/L,中性粒细胞百分比79.5%,淋巴细胞百分比13.0%,血红蛋白106g/L,血细胞比容39.9%,血小板计数244×109/L。
5.血气分析:pH 7.445,PaO2 51.9mmHg,PaCO2 44.7mmHg,HCO3- 28.9mmol/L,BE 5.2mmol/L,AaDO2 34.4mmHg。
6.凝血四项:纤维蛋白原4.46g/L,余正常。D-二聚体1.00μg/ml。
7.血沉53mm/h。
8.肌钙蛋白386.3pg/ml。心钠素>35000pg/ml。心肌酶谱:乳酸脱氢酶282.1U/L,天门冬氨酸氨基转移酶、肌酸激酶、肌酸激酶同工酶、羟丁酸脱氢酶均正常。
9.肿瘤标志物:Cyfra21-1 4.31ng/ml,CA125 144.8U/ml,余正常。
10.肝功能:总蛋白57g/L,白蛋白27.4g/L,球蛋白29.6g/L,白球比0.93,余正常。肾功能:尿素氮7.5mmol/L,肌酐134.7μmol/L,余正常。C-反应蛋白43.3mg/L,超敏C-反应蛋白>5.0mg/L。
11.头部CT:未见明显异常。上腹彩超:未见明显异常。
12.心脏彩超:左室壁运动减弱,主动脉瓣退行性变,二尖瓣、三尖瓣轻度反流,肺动脉高压(中度),左室舒张功能减低,静息状态下左室整体收缩功能减低。RVOT 32mm(<30mm),AO 24mm (20~35mm),LA 32mm(19~35mm),RV 22mm(<20mm),IVS 9mm(6~11mm),LV 50mm (35~50mm),LVPW 8mm(6~11mm),PA 24mm(<22mm),MV 0.6m/s(0.3~0.9m/s),TV 0.9m/s(0.3~0.7m/s),AV 1.4m/s(1.0~1.7m/s),PV 1.0m/s(0.6~0.9m/s),RV/LV 0.44(<0.55),EF 42%(>60%)。
支持肺内感染的结果如下:①血常规中性粒细胞比率升高;②C-反应蛋白升高;③血沉53mm/h;④胸部影像学示双肺多发斑片影。
支持心源性因素的结果如下:①动态心电图:窦性心律,房性期前收缩(频发),房性期前收缩伴间歇性完全性左束支传导阻滞(CLBBB),短阵房速伴间歇性CLBBB;②心电图:窦性心动过速,ST-T改变;③心钠素>35000pg/ml;④肌钙蛋白386.3pg/ml;⑤动脉血氧分压降低;⑥心脏彩超:左室壁运动减弱,主动脉瓣退行性变,二尖瓣轻度反流,左室舒张功能减低,静息状态下左室整体收缩功能减低,LV 50mm,EF 42%;⑦胸部影像学提示:双侧胸腔积液。
支持肺血管因素的结果如下:①周围静脉压:压肝前后均为15cmH2O;②血气分析:pH 7.445,PaO2 51.9mmHg,PaCO2 44.7mmHg,HCO3- 28.9mmol/L,BE 5.2mmol/L;③D-二聚体1.00μg/ml;④心脏彩超:三尖瓣轻度反流,RV 22mm,PA 24mm,TV 0.9m/s,PV 1.0m/s,RV/LV 0.44;⑤胸部影像学提示双侧胸腔积液。
目前治疗是在抗感染及纠正心功能不全的基础上等待痰涂片、培养、肺功能、双下肢彩超等检查结果进一步回报,一级护理,心电血压血氧监护,吸氧,监测液体出入量,动态观察,以进一步修订诊断及指导治疗。
(三)目前诊断
1.重症肺炎、Ⅰ型呼吸衰竭;
2.高血压病3级,极高危;
3.冠心病、心功能不全、心功能Ⅲ级;
4.2型糖尿病;
5.低蛋白血症。













